САЙТ УСТЕЛЕНЦЕВА
Организация здравоохранения
Устеленцев А.Н.
ОСНОВЫ РЕФОРМИРОВАНИЯ ПЕРВИЧНОЙ МЕДИКО-САНИТАРНОЙ ПОМОЩИ
После распада СССР в составляющих его республиках начались деградационные процессы, наложившие свой отпечаток на все отрасли хозяйствования. Не составила исключение и сфера здравоохранения. Деградация неплохо отлаженной единой системы начала притягивать к себе интерес разного рода реформаторов, пытающихся изменить этот процесс, для того чтобы смягчить последствия распада.
Некоторые постсоветские государства очень интенсивно начали перестройку своих систем здравоохранения в сторону прямого копирования подобных систем у благополучных в экономическом отношении западных государств, не учитывая стартовых возможностей, уровня культуры и дисциплины населения. Все это естественно вызывало оживленную дискуссию в обществе, разделяя его на сторонников и противников данной реформы.
В первую очередь реформированию подвергается система оказания первичной медико-санитарной помощи - самая массовая и важная в смысле значительности влияния на уровень здоровья населения.
В качестве альтернативы рассматривается модель коротко называемая по аналогии с западными образцами - модель семейной медицины. Однако за этой не вполне точно отражающей суть формулировкой к тому же стоят размытые по своему смыслу революционные преобразования.
На данный момент нынешнюю ситуацию в реформировании кратко можно определить слегка перефразированным выражением К. Маркса - «Призрак бродит по Европе - призрак семейной медицины». Поверхностное представление затмило здравый смысл и расчет смысла преобразований.
Особенно решительно реформы в этом направлении начали идти на Украине. Сегодняшняя ситуация на Украине особенна тем, что в условиях экономического спада сторонники реформ активно выступают за немедленную перестройку, подкрепляя свои в намерения в основном политическими мотивами, противники же понимая неясность ситуации большей частью молчат и саботируют продвижение реформ своим бездействием. В лучшем случае выступают с противоположными политическими упреками. В результате чего в государственной системе здравоохранения явно начали проявляться признаки застоя, грозящие лет через десять перерасти в полный развал, из которого возможно будет выйти только благодаря каторжному труду и невероятными по жесткости административными мерами. Это в свою очередь ни как не согласовываются, ни с имеющимися пока еще у нас общечеловеческими ценностями, ни с тенденцией эволюционного развития общества. В конечном итоге все это приводит к необходимости радикальным образом разобраться в сложившейся ситуации.
Как известно, здравоохранение является одной из основных составляющих социальной политики любого государства. Я бы сказал больше - одной из основных составляющих безопасности страны. Поэтому цена ошибки и просчета в этой отрасли особенно высока. На весах лежит судьба самого государства. Поэтому непонятна позиция некоторых чиновников Украины, жаждущих бросить свою систему здравоохранения в пучину неизвестности и риска с вытекающими отсюда глобальными последствиями.
Первое, что настораживает в действиях нынешней украинской медицинской элиты это наличие дисбаланса между идеологическими и политическими составляющими предлагаемой ими реформы - много политики, мало идеологии. Однако ни одна война не выигрывается без взаимоувязывания стратегии, оперативного искусства, тактики и технического мастерства. Соответственно нечего говорить об успехе реформ, не видя перед собой полной картины происходящего в мельчайших технических деталях.
В принципе любая из стран в состоянии принимать любые решения и как угодно экспериментировать над своими системами здравоохранения, но без идеологических предпосылок эти решения имеют много шансов стать не дееспособными, значит и опасными для государства. Со стороны Украины похвальна лишь активизация наиболее прогрессивной части ее медицинского общества. На мой взгляд, это может ускорить выработку идеологической составляющей и инициировать политическую, а затем и техническую развязку этого вопроса где то в другом месте.
На данный момент, я думаю, ни у кого не возникает вопросов о необходимости реформирования систем здравоохранения, так же как ни у кого из прогрессивных людей не возникает вопросов о необходимости эволюционного развития общества. Однако для того чтобы детальней понять направление реформирования системы здравоохранения, на мой взгляд, в первую очередь необходимо проанализировать два вопроса: оценить исходное состояние существующей модели здравоохранения и учесть специфику современного мира.
1. Исходное состояние системы здравоохранения.
Всем известно, что в нынешнее время у нас действует еще советская модель здравоохранения. Анализ советской системы здравоохранения я начну с того, что проведенная (1978) в Алма-Ате международная конференция ВОЗ/ЮНИСЕФ по первичной медико-санитарной помощи подтвердила преимущества советской системы здравоохранения. Генеральный директор ВОЗ д-р X. Малер, отмечая успехи СССР в создании всеобъемлющей системы здравоохранения, сказал, что много полезных уроков можно извлечь из процесса эволюции первичной медико-санитарной помощи и ее роли в системе здравоохранения Советского Союза; немаловажный из этих уроков - увязывание развития здравоохранения с целями социального развития. На конференции было убедительно доказано, что успехи в сохранении здоровья населения СССР достигнуты благодаря полному взаимодействию органов здравоохранения со всеми областями социальной жизни и экономики страны. Успешное проведение Алма-атинской конференции расширило понятие о первичной медико-санитарной помощи и привело к переориентации мировых представлений и существующих подходов в этом направлении. Алма-атинская декларация легла в основу деятельности ВОЗ в области оказания медико-санитарной помощи населению мира.
Я думаю, ни у кого не вызывает сомнений, что это заявление генерального директора ВОЗ было объективным, и сделано без какого либо политического давления или подкупа. Фактически это было признание миром преимущества на тот момент советской модели первичной медико-санитарной помощи.
Как известно, модель советского здравоохранения была рассчитана Н.А. Семашко в период с 1918 по 1947 год и оказалась эффективной в самые трудные годы государства. Анализируя эффективность системы здравоохранения СССР в разные периоды его существования ради справедливости надо заметить, что именно в сталинское время советская модель была наиболее рациональной – на минимум вложений давала больший эффект. В отличие от последующих периодов, когда масса средств шла на бездумное наращивание чиновничьих мускулов, в то время когда реально существовала техническая возможность автоматизации врачебного делопроизводства и процесса управления.
Рациональность модели Н.А. Семашко обуславливалась тем, что, как И.В. Сталин, так и Н.А. Семашко были хорошо знакомы как с рыночной экономикой, так и с особенностями многопрофильного приема в условиях земского врача. К тому же в тот период значительная часть населения была дисциплинирована и воспитана в рыночных отношениях, в которых оно жило при самодержавии. Поэтому мероприятия по всеохватывающей государственной плановой организации медицинской помощи и централизации информационных потоков имели наилучший эффект, так как они проводились рациональней за счет того, что высшее руководство и само население знало, умело, и было заинтересованно трудиться с максимальной эффективностью. Соответственно объективней анализировалась ситуация, принимались адекватные решения и самое главное - все поставленные задачи были успешно решены, что в значительной мере обеспечивалось несгибаемой линией государства.
Основными достижениями тех лет были:
1. Максимальная доступность медицинской помощи.
2. Максимальная бесплатность.
3. Квалифицированность, т.е. максимальная гарантия правильного диагноза и лечения.
В свою очередь это достигалось внедрением следующих принципов:
- профилактическим направлением здравоохранения
- участковым и диспансерным методами медицинского обслуживания населения
- особой системой социального страхования в СССР
- максимально доступным высшим медицинским образованием
- особой организацией научной работы
- государственной санитарной организацией
Вот как изложено об этом Н.А. Семашко:
- профилактическое направление здравоохранения
Задачи в области охраны здоровья трудящихся, изложенные в программе ВКП(б), принятой в 1919 г. на VIII съезде партии, предусматривают решительное проведение широких санитарных мероприятий и обеспечение общедоступной, бесплатной и квалифицированной лечебной и лекарственной помощи.
Это и определяло задачи медицинской деятельности в СССР, а именно - объединение лечебного и профилактического направления работы. Но советская медицина не ставила вопрос об объединении этих направлений формально. Вся советская организация здравоохранения построена на синтезе обеих сторон деятельности. В советской системе здравоохранения нет разрыва между лечением и профилактикой, который существует в капиталистических странах. Там органы санитарного надзора проводят весьма ограниченную «профилактику» и то в интересах господствующих классов, а частнопрактикующий врач и частные платные лечебные заведения занимаются лечением. У нас и профилактическая (санитарная, противоэпидемическая) организация, и лечебная (лечебные учреждения) совместно работают над предупреждением распространения заболеваний среди населения. Диспансерный метод - могучий проводник профилактики лечебных учреждений. Не формально, а по существу больницы, амбулатории, поликлиники называются у нас лечебно-профилактическими учреждениями.
Мало того, в советском государстве в основу здравоохранения положена именно профилактика. В программе коммунистической партии четко сказано: «В основу своей деятельности в области охраны народного здоровья ВКП(б) полагает, прежде всего (подчеркнуто мною - Н. С.) проведение широких оздоровительных и санитарных мер, имеющих целью предупреждение развития заболеваний». Капиталист классово заинтересован лишь в том, чтобы подлечить выбывшего из строя по болезни рабочего (если он ему нужен), чтобы потом вновь ввергнуть его в круговорот эксплуатации. Советская власть, власть трудящихся заботится о коренном оздоровлении населения. Профилактику, т. е. мероприятия по укреплению здоровья населения, проводят не только органы здравоохранения, но и другие органы советской власти и советская общественность; наше законодательство о труде построено на максимальной охране труда рабочего, работницы, подростка от вредных условий работ. ...труд из зазорного и тяжелого бремени, каким он считался раньше, превратился у нас «в дело чести, в дело славы, в дело доблести и геройства» Наши законы направлены на создание нормальных здоровых условий для такого труда.
Наша жилищная политика не в пример жилищной политике капиталистических стран, про которую Маркс писал, что «...рудники нищеты эксплуатируются строителями-спекулянтами с большей прибылью и меньшими издержками, чем эксплуатировались, когда бы то ни было серебряные, рудники Потози»,— наша жилищная политика построена на максимальном удовлетворении нужд трудящихся. Таково же направление всего нашего коммунального хозяйства. Организации общественного питания призваны разрешить важную профилактическую задачу - обеспечить население доброкачественной пищей. О физическом развитии и укреплении здоровья подрастающего поколения заботятся органы здравоохранения совместно с органами народного образования. Общественные организации, профессиональные союзы, физкультурные и спортивные общества, организации Красного Креста и Красного Полумесяца проводят большую работу по укреплению физического состояния населения и, следовательно, его здоровья.
Таким образом, профилактику надо понимать не узко как ведомственную задачу органов здравоохранения, а широко и глубоко, как заботу советского государства об укреплении здоровья советского народа. И это обстоятельство играло и играет основную роль в тех достижениях, которые имела советская медицина за 30 лет своей работы, и в успехе противоэпидемической борьбы в годы Великой Отечественной войны.
Стремясь прежде всего, как говорится в программе ВКП(б), к проведению широких оздоровительных и санитарных мер, имеющих целью предупреждение развития заболеваний, советская власть одновременно организует правильную лечебную помощь больным.
Что значит «правильная лечебная помощь» и что для этого нужно?
Для этого нужно, чтобы, во-первых, помощь была доступна населению, чтобы больной был в состоянии пользоваться медицинской помощью (вопросы приближения лечебной помощи к больному); во-вторых, чтобы она была бесплатной, ибо плата за лечение даже при близости лечебной помощи нарушает принцип общедоступности, и, в-третьих, чтобы она была квалифицированной, т. е. максимально гарантировала правильные диагноз и лечение. Наша организация здравоохранения как раз и построена на этих принципах; она обеспечивает бесплатную, общедоступную и квалифицированную лечебную помощь населению.
Насколько доступна трудящимся СССР и их детям даже наиболее квалифицированная лечебная помощь, показывает постановка курортного дела. СССР - страна, исключительно богатая курортами: и климатическими, и грязе-водолечебными, обладает всеми другими видами курортного и физиотерапевтического лечения. Огромные средства, отпускаемые государственным социальным страхованием и по государственному бюджету на санатории и курорты, дают трудящимся возможность пользоваться неисчерпаемыми курортными богатствами страны. Миллионы трудящихся СССР ежегодно лечатся на курортах. Этого, понятно, нет, да и не может быть ни в одной капиталистической стране в мире Основной капиталистический принцип «купли-продажи» господствует и в медицинской практике.
Глубоко ошибаются те, кто, сравнивая, например, больничную коечную сеть в США (на число жителей) с меньшей нашей, делают отсюда заключение о лучшей обеспеченности коечной помощью населения США, упуская из виду главное - платность частной медицинской помощи, а, следовательно, недоступность ее для масс населения и незагруженность, вследствие этого коечной сети в США. У нас, как известно, койка должна работать 340 дней в году в городе и 320 дней в году в деревне. Прогул коек ничтожен. А в США койки месяцами не заняты, ибо они в огромном большинстве платные, дорогостоящие и не доступны массе населения. В США перед войной имелась 1096 721 койка - 8,4 койки на 1 000 жителей, в том числе 4,5 койки для психически больных. По стране коечный фонд распределен неравномерно, например, в штате Миссисипи, 4,5 - 6 коек на 1 000 жителей, в Колумбии - 0,7 на 1 000. Частный коечный фонд использовался лишь на 50,7%, т. е. половина коек пустовала, тогда, как бесплатные государственные койки были использованы на 91,1%. Расходы на больничную помощь покрывались: промышленностью на 2%, филантропией на 5%, правительством на 14%, самим населением на 79%.
Американские демографы Дэблин и Лотка пишут (в работе Lengtz of Lise, New Jork, 1936), что «всеобще признанным фактом является, что в США ежегодно умирает 600 000 человек только по той причине, что медицинские знания, медицинская техника не применяются в отношении масс населения, не имеющих возможности их оплачивать».
Так обстояло и обстоит дело по вопросу о крайне малой доступности и платности медицинской помощи в богатейшем капиталистическом государстве. Так оно обстоит и во всем капиталистическом мире. Только советская власть, власть трудящихся, создала и совершенствует бесплатную, общедоступную квалифицированную лечебную помощь своему народу.
Итак, профилактическое направление, осуществление советским государством указаний большевистской партии об организации лечебной помощи населению, привлечение на службу здоровья медицинской науки и плановое обеспечение страны медицинскими кадрами - все это дало новое направление в работе советского здравоохранения. Это новое направление характеризуется тем, что именно советское здравоохранение ставит и разрешает по-новому медицинские проблемы: не ограничиваться успешным лечением заболеваний, а полностью изживать многие из них и в первую очередь опасные инфекционные заболевания. Практика советского здравоохранения показала, что в условиях социалистического государства оказалось возможным и ставить, и разрешать вопрос о ликвидации не только эпидемических и инфекционных заболеваний, но и, например, венерических заболеваний, которые в прошлом в царской России, являлись бытовыми болезнями и в настоящее время широко распространены в капиталистических странах.
- участковый и диспансерный метод медицинского обслуживания
Самым больным местом в организации медицинской помощи во всех без исключения капиталистических странах является медицинская помощь сельскому населению. Достаточно указать, например, что в США в 1 200 округах с числом жителей в 15 млн. человек либо совершенно нет больниц, либо состояние их таково, что они не удовлетворяют даже минимальным требованиям, предъявляемым к больницам. Полную неудовлетворительность постановки медицинского дела в сельских местностях вынуждены были признать и буржуазные политики, и медицинские деятели. Вопрос об этом был поставлен еще в 1934 г. в гигиенической секций Лиги наций. Сообщения из разных стран давали секции тревожные сигналы. Обследование положения дела, произведенное в разных странах, обнаружило катастрофическое положение: сельские жители были почти лишены медицинской помощи; врачи из сельских местностей убегали в крупные города; на селе оставались лишь врачи, большей частью старики, которые не в состоянии были переменить место жительства.
Гигиеническая секция Лиги наций решила поставить вопрос об обслуживании сельских жителей на ближайшей международной конференции и представить доклад о необходимых мероприятиях. Был составлен доклад на разных языках, была назначена международная конференция на 1939 год, но она так и не состоялась. Нападение фашистов на Польшу сорвало эту конференцию.
Какие же меры предлагались в докладе?
Е. Н. Якубова в своей диссертации «Передовая роль России в организации медико-санитарного обслуживания сельского населения» приводит сопоставление текста доклада для конференции с известным трудом Осипова, Эрисмана и др., идеи которого так популяризировал в заграничной печати энтузиаст, поклонник земской медицины проф. Ф. Ф. Эрисман. Поражает совпадение обоих этих документов по их содержанию и положенным в их основу принципам. Наши земские врачи настаивали на том, что в основу организации сельского здравоохранения должен быть положен участковый принцип: должны быть созданы врачебные пункты (больницы, амбулатории), которые должны обслуживать население определенного участка; что именно с создания таких участковых пунктов надо начинать, и они должны служить «воротами» не только лечебной, но и санитарной деятельности; что нельзя проводить санитарию на селе, не создав в сельских местностях участковых опорных пунктов.
Именно эти идеи и воспроизводит доклад гигиенической секции, иногда повторяя тезисы Осипова и др. текстуально, как видно из следующего сопоставления:
«Нормальное устройство земской медицины должно предшествовать и содействовать санитарному изучению губернии. Каждая лечебница, открывая двери для врачебной помощи, является в то же время первой статистической инстанцией… для наблюдения за санитарными условиями жизни»
Таким образом, участковый принцип, впервые примененный в нашей стране земской медициной еще в дореволюционное время, должен был получить международную апробацию. Заслуга применения этого принципа на практике принадлежит нашей стране. Следует, однако, оговорить, что широкому осуществлению участкового обслуживания населения в земский период препятствовали и еще долго существовавшая платность медицинской помощи, и сопротивление, которое оказывалось во многих местах руководителями земств.
Подлинное осуществление принципа участкового обслуживания сельского населения оказалось возможным только в условиях советской действительности.
Советское здравоохранение получило возможность не только формально продолжить это здоровое по своей идее начало, но и развить его на новых принципиальных основах и в таких масштабах, и столь глубоко, как об этом, конечно, и не могли думать даже самые передовые земские врачи. Прежде всего, в это дело было внесено плановое начало: в земское время господа положения - земцы (в подавляющем большинстве дворяне) насаждали участки, руководясь не платном обслуживания сельского населения, а соображениями побочного характера: близостью к усадьбе влиятельного помещика, наличием свободной (обычно негодной для земледелия) земли и т. д. Советское здравоохранение строило и строит участковую сельскую медицину, руководясь плановым началом: общедоступностью помощи населению, лучшим обслуживанием ведущих сельскохозяйственных и промышленных предприятий в данной местности, санитарно-эпидемическими соображениями, рельефом местности, занятием жителей и т. д. Так строилась и строится участковая сеть.
Советское здравоохранение строит на этом принципе обслуживание не только сельского, но и городского населения. Городская амбулатория, поликлиника, больница работают также по участковому принципу. Это дает возможность лечащему врачу лучше знать свой участок, условия труда и быта своего населения, выявлять часто и длительно болеющих, знать своих пациентов, проводить не только лечебные, но и профилактические мероприятия, лучше бороться с возникновением и распространением заразных болезней и т. д. Участковый врач делается, таким образом, «домашним» врачом, другом семьи. Знание своего участка и жителей его дает возможность лучше распознать и лечить болезни. Участковый принцип целиком оправдывает себя и в городской деятельности.
Применение участкового принципа нашло особо совершенную и законченную форму в системе советских диспансеров. Учреждения, называемые диспансерами, существуют во многих капиталистических странах, но содержание работы этих учреждений в корне, принципиально отличается от содержания советских диспансеров.
Советский диспансер: 1) обеспечивает наиболее своевременную и совершенную постановку диагноза и высококвалифицированную лечебную помощь специалистами, 2) организует общественность для борьбы с заболеванием, 3) проводит мероприятия по оздоровлению труда и быта населения, 4) ведет широкую санитарно-просветительную работу, 5) обеспечивает пользование подсобными учреждениями (диетстоловыми, ночными и дневными санаториями, детскими площадками) и, наконец, 6) организует дальнейшее лечение больного (в больнице, санатории, на курорте), если таковое необходимо.
Диспансеры работают активными методами: они не довольствуются лечением обращающихся к ним больных, - они выявляют больных, принимают меры к лечению начальных стадий заболеваний, например, к ликвидации очагов туберкулеза. Патронажная работа диспансеров, т.е. систематическое наблюдение за больными, приносит огромную пользу. Ибо нет сомнения, что чем раньше выявлено заболевание, тем больше шансов на его быстрое излечение.
Таким образом, в советском диспансере находит свое развернутое выражение синтез профилактической и лечебной деятельности. Изучая труд и быт населения своего района, причины и условия возникновения тех или иных заболеваний, диспансер принимает меры к предупреждению распространения заболеваний, к оздоровлению условий труда и быта населения. Оказывая квалифицированную лечебную помощь, связываясь с другими лечебно-профилактическими учреждениями, диспансер успешно ликвидирует заболеваемость, т. е. выполняет лечебно-профилактические функции.
В чем сущность советского диспансерного метода работы? Не только больной, но и здоровый является объектом наблюдения и заботы диспансера. Ничего подобного нет в деятельности «диспансеров» капиталистических стран. Они не занимаются профилактикой. Они даже, как правило, не лечат, а ограничиваются лишь «советами» больным; лечиться же они должны у частнопрактикующих врачей.
Не забудем самого главного, что диспансер в СССР - государственная организация, обязанная по всей специальности обслуживать все население данного участка, а не филантропическое учреждение, как в ряде капиталистических стран, обслуживающее население «постольку-поскольку».
В немалой мере именно этой стройной организации диспансерной работы в СССР мы обязаны теми успехами, которые на основе общего успешного социалистического строительства достигнуты в нашей стране в области борьбы с туберкулезом, венеризмом, онкологическими, нервно-психическими и другими заболеваниями, борьбы с детской заболеваемостью и смертностью и т. д.
- особая система социального страхования в СССР
Социальное страхование во всех капиталистических странах, где оно введено, носит характер вынужденной уступки правящих классов, вызванной революционным движением рабочих. И это обстоятельство налагает отпечаток на организацию государственного социального страхования во всех буржуазных странах.
Прежде всего, ни в одной буржуазной стране в мире, где введено государственное социальное страхование, оно не охватывает всех работающих по найму: страхованию подлежат главным образом рабочие крупных промышленных предприятий; сельскохозяйственные рабочие, как правило, не подлежат страхованию. Это также свидетельствует о происхождении социального страхования; рабочие крупных предприятий, политически более развитые и более организованные, вырвали эту вынужденную уступку у буржуазии; разбросанные и забитые сельские пролетарии не добились этого.
Во-вторых, везде, во всех буржуазных государствах (речь идет о тех государствах, где введено государственное социальное страхование) в той или другой степени (в большей степени - в страховании от болезней, в меньшей - от несчастных случаев), рабочие обязаны делать отчисления в фонды страхования, которые в основном, и состоят из отчислений рабочих.
В-третьих, управление страховыми органами фактически находится в руках предпринимателей, это дает возможность предпринимателям сводить политические счеты с неугодными им рабочими, вносить рознь в рабочие массы.
Таковы основные особенности (не говоря о других - сроки выплаты, величина пособий и т. д.), характеризующие положение страхового дела в капиталистических странах.
Совершенно по другому организовано социальное страхование в СССР. Этой организации, осуществленной после победы Великого Октября, предшествовала длительная борьба за страхование рабочих, которую проводила коммунистическая партия в дореволюционные годы. Государственное страхование рабочих за счет взносов капиталистов было одним из требований русского пролетариата, восставшего против царского самодержавия в 1905 г.
«Страхование» рабочих на случай болезни и увечья было введено царским правительством в 1912 г. Оно распространялось только на 1/10 часть всего пролетариата; отчисления в больничные кассы производились с заработка рабочих. Это вызвало движение протеста со стороны рабочих. В. И. Ленин призывал в это время большевиков бороться против бойкота рабочими больничных касс, он призывал большевиков идти на работу в больничные кассы.
В знаменитом своем труде, в резолюции «Об отношении к думскому законопроекту о государственном страховании рабочих», принятой на Пражской конференции РСДРП, Владимир Ильич Ленин писал: «На случай, если думский законопроект, несмотря на протест сознательного пролетариата, войдет в жизнь, конференция приглашает товарищей использовать те новые организационные формы, которые устанавливаются им (больничные кассы рабочих) для того, чтобы вести и в этих организационных ячейках энергичную пропаганду с.-д. идей и превратить, таким образом, и этот закон, задуманный в целях нового закабаления и угнетения пролетариата, в орудие развития его классового сознания, укрепления его организованности, усиления его борьбы за полную политическую свободу и социализм».
Тогда же В. И. Ленин определил основное содержание страхования рабочих, наилучшей формой которого должно быть государственное страхование, обеспечивающее рабочих во всех случаях утраты ими трудоспособности. Государственное страхование должно охватывать всех лиц наемного труда и их семейства, оно должно возмещать полный заработок за счет предпринимателей и государства, им должны руководить единые страховые организации, построенные по территориальному типу на началах полного самоуправления застрахованных.
За эту программу социального страхования большевики боролись и с царским самодержавием, и с временным правительством после Февральской революции. Но только после победы Великой Октябрьской социалистической революции оказалось возможным осуществить программу социального страхования, разработанную партией большевиков. Эта программа фиксирована в советской конституции, ст. 120 которой гласит: «Граждане СССР имеют праве на материальное обеспечение в старости, а также в случае болезни и потери трудоспособности».
Это право обеспечивается широким развитием социального страхования рабочих и служащих за счет государства, бесплатной медицинской помощью трудящимся, предоставлением в пользование трудящимся широкой сети курортов
Таким образом, в СССР:
1) все работающие по найму, рабочие и служащие, как в городских, так и в сельских местностях подлежат государственному социальному страхованию;
2) государственное социальное страхование проводится за счет государства, - сами застрахованные свободны от каких бы то ни было взносов в фонды социального страхования;
3) страховые органы работают на началах самоуправления; с 1933 г. дело социального страхования передано профсоюзам, никто никакого давления на них не производит, никто не вмешивается в их деятельность.
Столь же различны и другие стороны организации социального страхования: сроки выплаты пособий, размер пособий и т д. Таким образом, социальное страхование в СССР построено на началах, принципиально отличных от построения его в капиталистических странах.
Социальное страхование в жизни трудящихся имеет огромное значение: за счет фондов государственного социального страхования в СССР не только выдаются пособия по болезни и пострадавшим от несчастных случаев, пособия по старости и нетрудоспособности, пособия матерям, но и оказывается помощь в удовлетворении других чрезвычайно важных потребностей трудящихся - значительные средства идут на санатории и дома отдыха, на жилищное строительство, на обслуживание детского населения (устройство пионерских лагерей), на лечебно-профилактическую помощь застрахованным и т. д. Бюджет государственного социального страхования в 1946 г. достигал огромной суммы в 7,3 млрд. рублей.
Вот каков объем той помощи, которую государственное социальное страхование оказывает трудящимся в СССР. И вот какова разница организации его в СССР от вынужденной уступки рабочим со стороны буржуазии в капиталистических странах.
Где истоки этой разницы?
В том, о чем говорилось не раз: в СССР - социалистический строй, за рубежом - капиталистический строй.
- максимально доступное высшее медицинское образование
Государственная организация всей система здравоохранения в СССР определила и постановку высшего медицинского образования в СССР.
И в этом деле имеется громадное принципиальное различие в постановке дела в зарубежных капиталистических странах и в СССР; и в этом деле советская медицина сказала свое новое слово.
Разница эта не только количественная, но, главное, - качественная.
В СССР вместо 13 медицинских факультетов, существовавших в 1913 г. в царской России, имелось в 1946 г. 72 высших медицинских учебных заведения. Количество обучающихся в них студентов достигает колоссальной цифры - 116 000 (вместо 8 500 студентов в 1913 г.). Таков количественный масштаб работы. Число врачей в СССР в 1940 г. равнялось 130,4 тыс. По пятилетнему послевоенному плану в 1950 г. оно должно достигнуть 223,9 тыс. человек.
Этот количественный объем объясняется, прежде всего, тем, что в СССР в отличие от зарубежных стран высшее медицинское образование общедоступно: успевающие студенты обеспечиваются стипендиями, иногородние - общежитиями, студенты пользуются специально организованными для них столовыми, библиотеками. Все это делает высшее медицинское образование доступным широким слоям населения. Двери вузов широко открыты детям трудящихся.
В СССР в отличие, например, от США нет вузов «первой категории» - для богатых, могущих платить высокую плату за учение, и «второй категории» - для малосостоятельных.
В СССР все вузы полноценны, все одинаково обеспечены всем необходимым для преподавательской и научно-исследовательской деятельности.
Сеть вузов в СССР распределяется так, чтобы удовлетворять своими врачами-выпускниками также отдаленные области и национальные республики. В национальных вузах особое внимание обращается на подготовку кадров из коренного населения. Ленинско-сталинская национальная политика находит свое применение и в подготовке медицинских кадров, и в обеспечении ими учреждений здравоохранения.
На кафедрах и в клиниках вузов проводится не только педагогическая, но и огромная научно-исследовательская работа: готовятся кадры научных работников. Однако самое главное отличие постановки медицинского образования в СССР от зарубежной состоит в характере и содержании самого преподавания.
Основой преподавания является тот принцип, который выражен в следующих словах товарища Сталина: «Нет необходимости, чтобы специалист-медик был вместе с тем специалистом по физике или ботанике и наоборот. Но есть одна отрасль науки, знание которой должно быть обязательным для большевиков всех отраслей науки, - это марксистско-ленинская наука об обществе, о законах развития общества, о законах развития пролетарской революции, о законах развития социалистического строительства, о победе коммунизма» На этом принципе основана и научно-исследовательская, и преподавательская (учебная) деятельность советских вузов.
Материалистическое мировоззрение является единственно научным мировоззрением. И это особенно важно иметь в виду именно в медицинском образовании, ибо научная медицина несовместима с идеалистическими или виталистическими установками.
Так как высшее медицинское образование имеет своей основной задачей подготовить научно образованных и материалистически-мыслящих врачей, то на методику преподавания: на программы занятий, на организацию лекций, практических занятий, производственной практики студентов, обращается особое внимание.
Вузы готовят врачей, прежде всего для практической работы в учреждениях здравоохранения. Постановлением правительства от 10/VI 1930 г. все вузы переданы в ведение так называемых «оперативных» народных комиссариатов (ныне - министерств). Таким путем устанавливается более тесная связь между преподаванием и запросами жизни. Вузы выпускают врачей, которые вышли из народа и служат народу, служат не по принуждению, а добровольно, с охотой.
Однако этим ничуть не устраняется единство организационно-методического руководства работой всех вузов. Установление плановости и единства в подготовке специалистов осуществляет Министерство высшего образования как единый организационно-методический центр. Это министерство ведает также подбором и распределением высшего преподавательского состава в вузах.
Вузы являются главным резервом, из которого черпается молодая смена научных работников. В вузах имеется много научных кружков по различным специальностям; кружки эти объединяются в научные студенческие общества, работающие под руководством преподавателя. Наиболее способные и проявившие склонность к той или иной отрасли медицины остаются в вузах в качестве аспирантов, ассистентов, ординаторов для дальнейшего усовершенствования. Вузы оказывают всяческое содействие (притом бесплатное) в подготовке кандидатских и докторантских диссертаций молодыми учеными.
Для повышения качества подготовки в вузах введен шестилетний срок обучения. Это означает не механическую прибавку года учебы к пятилетнему прежнему курсу, а глубокий пересмотр всех программ преподавания и углубление преподавания как теоретических, так и клинических дисциплин. Советский врач должен быть глубоко и разносторонне научно образованным врачом, а не узким техником своего дела. Институты усовершенствования врачей и крупные лечебно-профилактические учреждения предоставляют возможность врачам повышать свою квалификацию и специализацию.
Так советское здравоохранение не только организует подготовку будущих врачей, но и помогает им повышать свои знания и тем самым повышать качество медицинского обслуживания советского народа.
И во всем этом принципиальное отличие постановки дела высшего медицинского образования в СССР и в капиталистических странах.
Таким образом, в области высшего медицинского образования господствует тот же принцип: государственная плановая организация всего дела, удовлетворение нужд советского народа.
- особой организацией научной работы
С самого основания советского здравоохранения советская власть позаботилась о том, чтобы медицинская наука освещала пути советского здравоохранения. Одновременно с созданием Наркомздрава был создан при нем Ученый медицинский совет из виднейших представителей медицинской науки.
Широкая масса научных работников с воодушевлением приступила к развертыванию научной работы. Расширявшаяся медицинская практика предъявляла все новые и новые требования к науке. Появились новые отрасли практической и научной деятельности (например, курортное дело, борьба с туберкулезом и т. д.), о которых раньше не знали.
Начался бурный рост научных учреждений. В настоящее время нет ни одной отрасли медицины, как лечебной, так и профилактической, которая не возглавлялась бы научным учреждением (а чаще несколькими научными учреждениями). Больше того, наука глубоко проникла в практическую работу лечебно-санитарных учреждений и органов здравоохранения. В редкой более или менее крупной больнице, поликлинике, диспансере, санитарно-эпидемиологической станции не ведется научная работа, часто на высоте кандидатских и докторских диссертаций. В органах здравоохранения работают научные консультанты по различным вопросам практической деятельности (по родовспоможению, по терапии, хирургии, борьбе с раком, с туберкулезом и т. д.).
Таким образом, советская медицинская наука глубоко проникает в советскую медицинскую практику, прочно связана с ней.
Но дело не только в количественном росте научных учреждений и научной работы, а и в «высоте научного потенциала», как выразился президент Академии наук СССР С. И. Вавилов.
Эта «высота научного потенциала» определяется в значительной мере особенностями организации научной работы в советских условиях.
Во-первых, советская медицинская наука базируется на твердом фундаменте марксизма-ленинизма. И это важное обстоятельство дает правильное направление научным изысканиям.
Во-вторых, плановое начало находит свое приложение и в научной деятельности. Нигде в мире научная работа не планируется так, как в СССР. А плановость дает направленность, целеустремленность, продуманность, более полное соответствие потребностям страны в научной работе. План понимается нами не как простая сумма предполагаемых научных работ, но как активно организующий фактор научного исследования, направляющий исследователей по прямому, более короткому пути.
В-третьих, научная работа в СССР ведется в интересах народа комплексно. В зарубежных капиталистических странах немало богатых и прекрасно обставленных научных институтов, но эти институты свою научную деятельность подчиняют интересам охраны и укреплению капиталистического строя и притом каждый институт работает в отрыве от других. Из попыток объединения их в медицинские пункты, комплексировать их работу ничего не вышло.
У нас же научные институты работают в контакте и сотрудничестве, освещают ту же самую проблему с разных сторон. Совершенно очевидно, что освещение вопроса с разных сторон, проверка одних выводов другими обеспечивают более правильное решение вопроса.
Комплексирование работ подготовляет почву для синтеза. В настоящее время накоплен огромный фактический материал во всех областях научного исследования. Задача теперь состоит в том, чтобы делать обобщение, синтез накопленных данных. Такой синтез открывает широкие перспективы для дальнейшего движения вперед.
Согласование работ научных институтов и самих научных сотрудников проводится разными путями: в обсуждении вопросов в ученых советах, в научных обществах, на съездах, конференциях, в печати. Нигде в мире нет такого обилия научных обществ, научных съездов и таких разнообразных форм общения научных работников, как в СССР. Каждое новое открытие обсуждается научной общественностью, ибо в СССР открытие - не средство обогащения отдельных лиц (и, следовательно, не секрет), а средство для улучшения жизни всех. Именно поэтому все открытия так горячо принимаются народом, создавая тем самым для изобретателей широкий путь к признанию, почету и славе. Возможность комплексирования и внедрения планового начала обусловливается также государственной постановкой научной работы.
В-четвертых, советская медицинская наука, следуя указаниям товарища Сталина о передовой науке, не отгораживается от народа, а служит народу, служит охотно, добровольно, а не по принуждению. Ученые медики внимательно присматриваются к нуждам здравоохранения и постоянно помогают своими знаниями, опытом, умением удовлетворять эти нужды.
На этих же принципах работает и высшее научное медицинское учреждение в СССР - Академия медицинских наук. В основу работ академии уставом ее поставлена задача «научной экспертизы в вопросах медицины по заданиям правительства Союза ССР и Народного комиссариата здравоохранения Союза ССР».
Отсюда вовсе не следует, что советская наука занимается практицизмом, чуждается больших теоретических проблем. Вся история науки показывает, что кажущиеся сегодня чисто теоретическими изыскания завтра оказываются благодетельными для практической работы.
Достаточно напомнить последний факт - работы по расщеплению атомного ядра.
За три года существования Академии медицинских наук СССР она оформилась в крупнейшее научное учреждение, поставила и разрешила ряд крупнейших научных проблем. Особенностью структуры академии, дающей твердую базу для глубоких научных работ, является сочетание в ней научных институтов теории (институты физиологии, биохимии, патологической анатомии, патофизиологии, экспериментальной медицины) и институтов практической медицины (клинические, педиатрические, гигиенические и др.). Это обеспечивает научность, полноту и разносторонность освещения исследуемых проблем.
Так, например, вопросы питания освещаются с точки зрения физиологии питания (институт физиологии), гигиены питания (институт питания), клиники (клиники лечебного питания).
- государственной санитарной организацией
Единое плановое начало проявляется в СССР не только в лечебном, но и в санитарно-эпидемическом деле. Весь санитарный надзор целиком сосредоточен в руках государственной санитарной организации санитарно-противоэпидемической службы. Органы санитарного надзора в СССР следят за соблюдением санитарных норм и правил труда и быта населения, за осуществлением санитарных правил на предприятиях и в учреждениях, в школах, в строительстве и благоустройстве населенных мест, мест питания населения, в борьбе с заболеваниями, особенно заразными, и т. д. Для выполнения этих разнообразных и важных задач органы санитарного надзора наделены особыми правами: их распоряжения обязательны к исполнению. Чтобы сделать их «оком государства», независимым от местных влияний, санитарная организация в структурном отношении построена иначе, чем лечебная организация. Последняя целиком и полностью подчинена местным органам. Здравотделы в области лечебной деятельности подчинены целиком местным советским органам. Вышестоящие органы здравоохранения осуществляют лишь общий контроль и руководство в области лечебной профилактической работы.
В санитарной деятельности дело обстоит иначе: местные санитарные органы непосредственно подчинены вышестоящим санитарным органам. Местные органы власти не имеют права отменять их решения, соответствующие установленному законодательству. Они могут лишь обжаловать его постановление (если находят его неправильным) вышестоящим санитарным органам.
Конечно, в своей повседневной работе местные санитарные органы подчиняются местным органам здравоохранения; последние дают им задания для работы, планируют их работу. Но в области наблюдения за санитарным состоянием и в борьбе против антисанитарии (наложение штрафов, закрытие учреждений и предприятий за антисанитарное состояние, предварительный санитарный надзор и т. д.) санитарные инспекторы действуют самостоятельно; местные власти не имеют права отменять их решений. Таким образом, санитарная организация построена не только по «горизонтальному» (подчинение местным органам), но и по «вертикальному» принципу (подчинение вышестоящим органам санитарной инспекции и независимость от местных органов власти). Такое построение чрезвычайно важно: оно облекает санитарную инспекцию большой властью; оно делает инспекцию действительно государственным санитарным органом, «оком» государства. Как правило, госсанинспекция прибегает к принудительным мерам лишь при невозможности воздействовать на виновников путем убеждения. Таким образом, в деле санитарного надзора согласованно действуют оба фактора - убеждение и принуждение.
В СССР построена стройная система государственной санитарной организации, которая по существу сводится к следующим основным видам санитарного надзора: коммунальному, пищевому, промышленному и школьному. Противоэпидемические мероприятия планируются санитарной организацией.
Кроме государственной санитарной организации Министерства здравоохранения, в СССР существует еще ведомственная санитарная организация. Министерство путей сообщения имеет свою санитарную организацию, обслуживающую железнодорожный транспорт; некоторые хозяйственные предприятия, как, например, Министерство пищевой промышленности, тоже имеют свою санитарную организацию. Таким путем санитарная организация приспособляет свою работу к специфическим требованиям той или другой хозяйственной организации. Однако это ничуть не ослабляет принципиального единства и плановости санитарного дела в СССР: ведомственные санитарные организации целиком подчиняются государственной санитарной инспекции Министерства здравоохранения СССР и распоряжения последней для них обязательны. План ведомственной Санитарной деятельности координируется и учитывается в общем плане санитарной деятельности Министерства здравоохранения.
Постоянное практическое участие санитарных врачей в разнообразной деятельности здравоохранения и в планировании его делает их фактическими помощниками руководителей здравоохранения. С санитарной «вышки» виднее общее состояние дела здравоохранения, перспективы дальнейшего развития, слабые места в деятельности органов здравоохранения. Вот почему так важна не только инспекционная, но и организующая роль государственной санитарной организации. Особенностью организации санитарного дела в СССР | является также то, что рядом с государственными санитарными врачами, и в их окружении и под их руководством, работают общественные санитарные инспекторы, выдвигаемые из среды самого населения.
Наконец, необходимо упомянуть о плановом характере санитарных мероприятий в СССР. На основе изучения демографических, санитарно-эпидемиологических и других факторов, определяющих санитарное состояние, санитарные органы составляют планы своих работ на определенные отрезки времени (годовые, пятилетние и т. д.).
Таковы особенности построения санитарной организации в СССР.
САМОДЕЯТЕЛЬНОСТЬ ТРУДЯЩИХСЯ
Замечательной особенностью здравоохранения в СССР служит то, что оно является делом не только органов здравоохранения (которые, конечно, организуют это дело и руководят им), но и что о нем заботятся все органы советской власти в соответствии с характером их деятельности и само население. Мы уже говорили о комплексной работе органов здравоохранения и других учреждений и организаций в проведении профилактических мероприятий. Необходимо отметить, что огромную роль в постановке дела охраны здоровья населения играет само население. «Охрана здоровья трудящихся - дело самих трудящихся». Под этим лозунгом родилась советская организация здравоохранения, под этим лозунгом она развертывалась, под этим лозунгом она одерживала победы в труднейшие годы жизни нашей страны. И это вполне понятно.
Самодеятельность населения в области здравоохранения - это отражение того замечательного движения, которое зародилось впервые, самые трудные годы советской власти. В мае 1919 г. рабочие Московско-Казанской железной дороги в ответ на письмо ЦК партии о работе по-революционному организовали первый субботник. Примеру рабочих Московско-Казанской железной дороги последовали рабочие других предприятий. Это движение добровольного выполнения в день отдыха или сверхурочно общественно-полезного трудового задания вскоре развернулось по всей стране. Этому движению посвятил В. И. Ленин свою брошюру «Великий почин» (о героизме рабочих в тылу. По поводу «коммунистических субботников»).
«Коммунистические субботники», - писал здесь В. И. Ленин, - именно потому имеют громадное историческое значение, что они показывают нам сознательный и добровольный почин рабочих в развитии производительности труда, в переходе с новой трудовой дисциплине, в творчестве социалистических условий хозяйства и жизни».
Самодеятельность населения в охране своего здоровья как выражение творческого участия трудящихся масс в построении социалистического общества началась еще в годы гражданской войны. В дальнейшем участие населения в охране своего здоровья осуществляется в самых разнообразных организационных формах.
При местных советах депутатов трудящихся действуют секции здравоохранения из депутатов и привлеченных лиц; они наблюдают за деятельностью лечебно-профилактических учреждений, докладывают советам об их состоянии и работе. В соответствии с соглашением между ВЦСПС и Министерством здравоохранения СССР при всех лечебно-профилактических учреждениях (больницы, поликлиники, амбулаторий, диспансеры, санатории и т. д.) организуются советы содействия из представителей трудящихся того района, который обслуживается данным, учреждением. Члены совета не вмешиваются в чисто медицинские распоряжения, но оказывают незаменимую помощь органам здравоохранения в хозяйственно-организационной деятельности лечебных учреждений.
Вовлечение населения в работу по охране его здоровья осуществляется на базе широкого развертывания санитарного просвещения во всех формах - устной и печатной, через кино и радио, через театральные постановки и т. д. Большое значение имеет санитарно-гигиеническое воспитание ребят в школе: в СССР - всеобщее обучение, все население школьного возраста проходит через школу, и, таким образом, санитарно-гигиенические сведения и санитарные навыки с молодых лет внедряются населению.
Деятели здравоохранения из среды самого населения - это, прежде всего активисты многомиллионного Общества Красного креста и Красного полумесяца. Обученные на кратковременных курсах оказания первой помощи при несчастных случаях элементарным правилам гигиены и санитарии, они реализуют свои познания в тех областях, в которых им приходится работать: на промышленных предприятиях и в учреждениях, в школах и детских садах, в жилищах и в общежитиях, в колхозах и совхозах. Всюду они - активнейшие помощники медицинского персонала в проведении лечебно-профилактических мероприятий.
Трудящиеся, особенно женщины, охотно вступают в организации Красного креста, ибо они хорошо понимают его значение. Активисты Красного креста в громаднейшем своем большинстве действительные энтузиасты дела здравоохранения. Они являются своего рода щупальцами для органов здравоохранения и медицинских работников в гуще народной жизни. Представим себе общественного санитарного инспектора (такие инспекторы являются главным образом членами Красного креста) в колхозе. При самой густой сети лечебно-профилактических учреждений на селе медицинские работники едва ли в состоянии установить каждодневное наблюдение за состоянием и содержанием колодцев, жилых домов, улиц, площадей, рынков, мест продажи пищевых продуктов, общественных столовых, детских учреждений и т. д. Между тем местным жителям из среды тех же колхозников гораздо легче осуществлять такой санитарный надзор, легче следить за появлением первых случаев эпидемических заболеваний и т. д. Медицинский персонал имеет в их лице сигнализаторов о санитарных неблагополучиях или эпидемических заболеваниях, что облегчает принятие наиболее быстрых, а следовательно, и более эффективных мер.
На предприятиях огромную общественную работу проводят страховые делегаты. Как было сказано выше, советское социальное страхование построено на полном самоуправлении самих застрахованных. Делом социального страхования руководят отделы социального страхования соответствующих профсоюзов. На местах (на предприятиях, в учреждениях) этим делом ведают фабкомы и месткомы и при них советы социального страхования с членами совета - страховыми делегатами. Делегаты выбираются общими собраниями рабочих и служащих. Они содействуют правильному удовлетворению нужд застрахованных за счет средств социального страхования, принимая участие в распределении средств среди нуждающихся помогая удовлетворению бытовых нужд застрахованных - в улучшении жилищных условий, в обеспечении усиленным питанием нуждающихся в нем, в определении детей в детские учреждения - ясли, детские дома, детские сады, пионерские лагери, в посылке взрослых и детей на курорты, в направлении в больницы и санатории и т. д. Страховые делегаты следят также за тем, чтобы средства социального страхования рационально расходовались, предупреждают неправильную выдачу больничных листов, следят за соблюдением установленного врачом режима лицом, получившим больничный лист по болезни.
Социальное страхование в СССР действительно является делом самого рабочего класса, оно построено полностью на общественных началах.
Особенно большую роль сыграла общественность в деле здравоохранения в годы войн и эпидемий. В годы гражданской войны, когда были широко распространены инфекционные заболевания и в особенности сыпной тиф, вся советская общественность по призыву Ленина мобилизовалась на борьбу с эпидемией сыпного тифа. По всей стране были проведены недели борьбы за чистоту - «банно-прачечные недели». Устраивались субботники по очистке дворов, по улучшению санитарного состояния жилищ и т. д. Несомненно, что если молодой советской республике в те тяжелые годы разрухи, голода, блокады со стороны империалистов удалось быстро одержать победу над эпидемией сыпного тифа, то в этом огромная заслуга не только медицинских работников, но и советской общественности.
Если в Великую Отечественную войну наша страна не знала - впервые в истории войн - эпидемических заболеваний, то и в этом заслуга не только медицинских работников, но и советской общественности. В осажденном Ленинграде, подвергавшемся непрерывным бомбардировкам со стороны врага, когда этими бомбардировками были разрушены основный санитарно-технические установки (водопровод, канализация, очистные сооружения), само население с огромным героизмом под обстрелами поддерживало санитарное состояние города и предотвратило распространение в нем эпидемических заболеваний. Примеры подобной самодеятельности проявляло население и других населенных мест.
И в настоящее, послевоенное время все население активно участвует в залечивании ран, нанесенных войной делу здравоохранения. На всю страну прогремел почин колхозников Житомирской области, своими руками помогавших восстановлению разрушенных фашистами зданий больниц, детских учреждений, родильных домов и т. д. И они не только восстанавливали, но и строили заново, где нужно. Пример житомирских колхозников нашел широкий отклик среди сельского и городского населения в разных местах нашего Союза.
И если мы питаем твердую уверенность, что четвертый послевоенный пятилетний план будет, не только выполнен, но и перевыполнен, то одна из важнейших гарантий успеха - сознательность и самодеятельность советского народа.
Такая самодеятельность может быть только в стране истинной демократии. Такая самодеятельность - основа основ теории и практики советского здравоохранения.
Здесь замечу, что примечательным фактом является то, что воспитанное в рыночных отношениях население, когда было надо, работало на свое здравоохранение бесплатно. Т.е. вкладывая сегодня в здравоохранение свой труд - они завтра видели эффект от результатов своего труда. Участие в здравоохранении было эффективным, потому что результаты их труда принадлежали как самому народу, так и его потомкам. Население с уверенностью работало на далекую перспективу. Не ждало подачек от государства, не занимало иждивенческой или паразитической позиции – что им все должны, а само активно участвовало в общественной жизни.
Момент общественного труда на здравоохранение в нынешнее время тоже актуален, однако на деле реального вклада населения в свое здравоохранение нет. В свое время этот момент был утерян во времена «Чазовской» системы здравоохранения. Дело в том, что тогда как правовая, так и техническая сторона дела не давала возможность избавиться от иждивенческой позиции населения. В результате чего, в частности, не был осуществлен переход к всеобщей диспансеризации. Население не чувствовало себя обязанным ежегодно проходить медосмотры, а медицина не всегда в состоянии была технически обеспечить их проведение. И все дело закончилось бумажными приписками.
ЗАКЛЮЧЕНИЕ
Таковы вкратце теоретические основы советской медицины.
Жизнь, практика являются лучшими критериями правильности различных построений, идей, принципов, учений.
Жизнь сурово проверила правильность принципов построения советского здравоохранения.
В тяжелые годы гражданской войны, блокады нашей страны империалистами, голода, разрухи, эпидемий советское здравоохранение выдерживало испытание: эпидемии были побеждены, санитарное благополучие населения быстро восстанавливалось.
Еще более тяжелый экзамен выдержало советское здравоохранение в годы Великой Отечественной войны. Прекрасная военно-санитарная организация на фронте, четко поставленная эвакуация раненых и больных, развертывание хорошо оснащенных специализированных госпиталей, помощь научных медицинских учреждений и научных работников, помощь советской общественности, крепко слаженная санитарно-эпидемиологическая организация - все это обеспечило то, что больше 70% раненых возвратились боеспособными на фронт, и Советский Союз в тылу и на фронте не знал массовых эпидемических заболеваний.
Фашистам, несмотря на все их старания сеять заразу среди нашего населения, не удалось поколебать санитарного благополучия советского народа. Ни одна страна и ни один другой строй не могли бы выдержать таких испытаний войны, основная тяжесть которой пала на плечи советского народа.
Так, «тяжелый млат, дробя стекло, кует булат». Советское здравоохранение из всех этих испытаний вышло еще более окрепшим.
Советское здравоохранение, как и весь советский государственный строй, - самое демократическое здравоохранение в мире. Вот почему в странах новой демократии (Чехословакия, Болгария, Польша и др.), где государственное управление перестраивается на началах, удовлетворяющих требованиям народа, здравоохранение строится на тех же началах, на которых развивалось советское здравоохранение: бесплатная государственная медицинская помощь, плановость и единство управления, проведение профилактических мероприятий в работе, особое внимание подрастающему поколению, участие самого населения в охране его здоровья, широкое санитарное просвещение и т. д. В самой демократической стране в мире, в Советском Союзе, родилась и развивалась самая демократическая организация здравоохранения.
Прочность основ советской медицины, правильность направления работы в области здравоохранения - направления, определенного партией и правительством, служат твердой гарантией того, что в результате работ по выполнению и перевыполнению послевоенного пятилетнего плана советское здравоохранение поднимается на еще более высокую ступень по сравнению с довоенным уровнем. Количественно по целому ряду показателей советское здравоохранение уже достигло и даже превысило довоенный уровень, и медицинское обслуживание населения значительно улучшилось. Предстоит упорная и трудная работа по дальнейшему повышению качества медицинского обслуживания населения. И в этом - центральная задача органов здравоохранения в послевоенной пятилетке.
Я бы не стал останавливаться на принципах Н.А. Семашко, если бы не была настоятельная потребность произвести ревизию нашего исторического опыта, дабы в процессе реформирования знать суть происходящих процессов. Да и, еще вынуждает к этому подозрительная схожесть ситуаций с тем временем, когда эпидемии и разруха господствовали в нашей стране. Когда все силы страна отдавала на ликвидацию санитарного неблагополучия и построению оптимальной модели здравоохранения. Когда в хаосе происходящего руководство было уверено в своем грандиозном успехе.
- Исходное состояние медицины в Украине.
Как я уже говорил, у нас еще существует советская система, уродующаяся беспределом как государственного, так и частного медицинского сектора, . Он выражается в попытке подчинения целей здравоохранения целям бизнеса. Отсутствие усовершенствования в государственной части здравоохранения влечет за собой интенсивное дебатирование и лоббирование различных проектов реформ. Самые одиозные реформаторы ратуют за немедленный переход к системе оказания первичной медико-санитарной помощи по типу так называемой семейной медицины. Одним из таких реформаторов является экс-министр здравоохранения Украины Полищук Н.Е, озвучивший свою позицию в бытность министром.
Доклад Министра здравоохранения Украины Полищука Н.Е. 26 апреля 2005 года. Состояние здравоохранения (по итогам 2004 г.) и задания относительно выполнению программы кабинета Министров Украины «Навстречу людям».
Уважаемые коллеги, присутствующие, гости представители прессы!
Мы с Вами начинаем работу итоговой коллегии в особенное историческое время.
Для каждого присутствующего в этом зале, что нынешнее Правительство – «Правительство народного доверия», который пришел к власти с воли народа и должно оправдать доверие и надежды этого народа.
Поэтому уровень ответственности за решение наболевших проблем, накопленных в стране за весь период ее существования крайне высокий. Особенно это касается нашей с вами отрасли – отрасли охраны здоровья, где ожидания людей крайне острые и социально значимые. К тому же процессы реформирования происходят на фоне высокой политической активности граждан Украины, про что необходимо постоянно помнить. Свое отношение к разрешению общих и неотложных политических и социально-экономических проблем Кабинетом Министров Украины указано в Программе деятельности Правительства «Навстречу людям», которая одобрена Верховной Радой Украины.
Общеизвестно, что здоровье населения – самая первая забота любой современной цивилизованной страны. Все мы помним, что наш Президент В.А. Ющенко, пребывая короткий срок на должности премьер-министра Украины еще в 2000 году, разработал Концепцию развития охраны здоровья населения Украины, в которой отображены наиважнейшие и наиперспективнейшие вопросы реформирования системы здравоохранения, а не ее отдельные элементы. Однако после отставки Правительству осталась эта неработающая, неэффективная система здравоохранения, Не было политической воли у Власти, а руководителей отрасли на всех уровнях это устраивало.
Теперь есть политическая воля Власти и, прежде всего народа. Изменения следует сделать немедленно.
В Программе нынешнего Правительства достойное место отведено вопросам здравоохранения, поскольку заявлено, что «…вера граждан в будущее укрепляется по мере роста продолжительности жизни, увеличения рождаемости, снижения смертности».
К сожалению, приходится констатировать, что через 5 лет после опубликования уже указанной Концепции развития здравоохранения Украины позитивных шагов в здравоохранении сделано очень мало.
Не было разработано и принято всеохватывающей, и понятной, четкой программы действий, которая стала бы осью, стержнем всей последующей работы:
- законодательной
- образовательной
- организационной
Поэтому отдельные шаги, которые были сделаны в сторону внедрения семейной медицины, снижения количества коек и другие без радикальных изменений в системе здравоохранения практически ничего не могут изменить. Не было принято всеохватывающей, четкой программы действий, которая была бы стержнем всей дальнейшей работы – и законодательной, и образовательной, и организационной. Итак, сделаны отдельные шаги в направлении семейной медицины, снижения количества коек, увеличения оплаты труда медицинских работников, однако без радикальных изменений в системе здравоохранения практически ничего не могло измениться и поэтому сегодня мы «имеем то, что имеем».
Казалось бы, динамика уровня материнской смертности по данным по даны МОЗ (на 100000 рожденных живыми) резко уменьшилась в последние годы. Но Украине, чтобы достичь уровня многих стран ЕС, еще необходимо снизить материнскую смертность в 3-4 раза! Казалось бы, что смертность детей первого года жизни у нас тоже постоянно уменьшается, но если мы вспомним, что в ЕС смертность детей первого года жизни учитывается с 22 недель, а у нас с 28 недели, и только в этом году мы переходим на международные показатели, то где мы в Европе, на каком месте - большая загадка…
Казалось бы, объем отчислений на здравоохранение увеличивается, как и отчислений на одного жителя.
Однако ж этого не ощутил ни один врач, а также как и ни один житель нашей страны. Возникает вопрос почему?
Потому, что экспертами ВОЗ доведено, что объективная потребность населения в медицинской помощи отвечает модели построения пирамид. С каждой тысячи жителей на протяжении месяца в 750 появляются те или другие проблемы, из них 250 человек требуют консультации врача первичного звена, из числа которых 5-ти необходима консультация специалиста, 9-ти госпитализация и лишь одному – оказание помощи в высокоспециализированном центре. Таким образом, необходимость в первичной помощи – наибольшая, в специализированной – меньшая, а в высокоспециализированной – еще меньшая, что должно проявляться в соответствующей структуре пользования медицинскими услугами.
К сожалению, пирамида распределения финансовых ресурсов тоже выявляется перевернутой и сейчас.
Думаю, что всем понятно, что в этой системе больной остается лишним. Система работает сама на себя.
При этом в учреждениях здравоохранения, а именно в стационарах, куда идет до 80% финансирования, ни количество коек, ни койко-дни не снижаются много лет. И всем понятно почему.
То, возможно, всем, кто сидит сейчас в этом зале, понятно, что необходима немедленная реформа системы здравоохранения, поскольку состояние дел в системы здравоохранения не устраивает никого.
И только простое увеличение отчислений на систему здравоохранения ничего не дают, Еще только один риторичный вопрос: почему же до этого времени, на протяжении 10 лет, идут только разговоры, а преобразования в отрасли не начаты.
Мы переходим, наверное, до самого главного: цели и путей реформирования системы здравоохранения.
Хочу заострить Ваше внимание на путях реформирования отрасли. То, что необходимы дополнительные финансы из бюджета державы, не вызывает никакого сомнения, И этих денег, согласно данных ВОЗ должно быть не меньше 30 долларов на одного жителя страны, а не на удержание отрасли. Если меньше 30 долларов выделяется на человека, то вообще ни про какую систему здравоохранения нельзя вести речи. Однако 30 долларов – это тоже очень мало и поэтому ВОЗ рекомендует привлекать дополнительные финансы в таком же размере в виде обязательного медицинского страхования или медицинских касс. Обязательная часть реформы – повышение структурной эффективности системы здравоохранения. Кстати, это то, что не было сделано в России. И хотя там было внедрено обязательное медицинское страхование, 10 летний опыт показал, что не было достигнуто никаких результатов реформ потому, что не сделано другой обязательной части перестройки отрасли, - и большие (как и у нас) койки, врачи, стационары все высосали, все ушло как в песок.
Несколько слов про особенности, в которых должна быть проведена реформа.
Наиважнейшее задание – решение проблем финансирования здравоохранения, и в первую очередь, создание прозрачной, многоканальной, регулируемой державой системы финансовых потоков.
Доказано, что основную часть ответственности за возможное уменьшение глобального тягаря болезней несет первичная медико-санитарная помощь.
В последние года в Украине обозначилось стратегическое направление развития первичной медико-санитарной помощи, основанной на модели общей практики/семейной медицины.
Основные документы, которые определяют необходимость приоритетного направления развития ПСМП, основанной на модели общей практики/семейной медицины:
Концепция развития охраны здоровья населения Украины (2000 г.);
постановление Кабинета Министров Украины «Про комплексные мере по внедрению семейной медицины в систему здравоохранения» (2001 г.) и ряд других.
Ситуация, которая сложилась с введением врача общей практики/семейного врача в обслуживание населения, является неудовлетворительной.
Это поясняется несколькими причинами:
Неудовлетворительной подготовкой врача общей (семейной) практики.
Отсутствие разработанных схем работы семейного врача.
Его юридические права и ответственность.
Невозможность быть юридическим лицом, которое работает по договорам, как с больным, так и узкими специалистами учреждений здравоохранения разного уровня.
Органы местного управления не информированы про преимущества семейных врачей.
Центральной действующей фигурой системы здравоохранения должен стать семейный врач/врач общей практики.
В Украине государственные и коммунальные медицинские организации, в том числе и те, которые оказывают первичную медико-санитарную помощь, функционируют как учреждения, которыми административно управляют государственные органы исполнительной власти, и они практически не имеют права принимать самостоятельно решения.
Необходимо сменить правовой статус учреждений ПМСП и предоставить им юридическую и экономическую самостоятельность.
На базе поликлиник и их филиалов создать независимые организации первичной медицинской помощи и предоставить им статус медицинских предприятий.
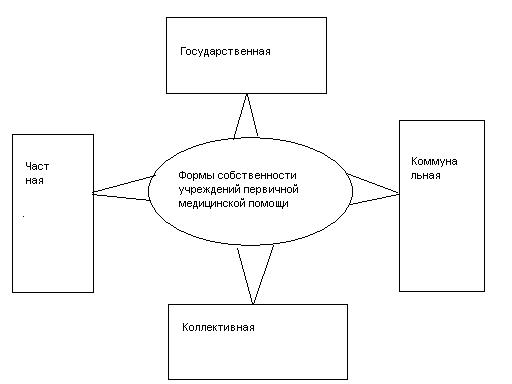
Учреждения первичной медицинской помощи могут иметь любую форму собственности.
Основные типы учреждений первичной медицинской помощи, наверное, должны быть таким:

Необходимо решить вопросы способа формирования контингента обслуживания врачом общей практики/семейным врачом.
Территориально-участковый принцип формирования контингента обслуживания заменяется свободным выбором пациентом врача общей практики/семейного врача или свободным прикреплением пациента до врача общей практики/семейного врача.
Выбор оформляется документально, и становиться своеобразным договором между пациентом и врачом.
В развитых странах мира доказано (данные ВОЗ), что осуществление подушного финансирования первичного звена создает стимулы как для наиэффективнешнего использования ресурсов в самой ПМСП, так и обязывает использовать рыночные механизмы, работать все звенья системы здравоохранения (поликлиники, стационары, высокоспециализированные учреждения) на совсем другой конечный результат – улучшение здоровья и увеличения долголетия для всего населения страны, а не увеличения койко-дней, оборота койки, посещений и т.д.
Суть этого подхода лежит в том, что организации первичной медицинской помощи получают средства от стороны, которая финансирует, на объем медицинской деятельности, который они могут контролировать, а именно:
- на комплексную амбулаторно-поликлиническую услугу, которая включает оказание услуг собственными силами, амбулаторной услуги специалистов, затраты на диагностическое исследование, неотложную помощь,
- на часть стационарной помощи (при четко определенном списке некритических для здоровья состояний).
Фондодержание создает принципиальные возможности для интеграции системы медицинской помощи разных уровней, потому, что звено ПМСП финансово ответственна не только за свою непосредственную работу, а и за выполнение организационно-диспетчерской функции.
Реформы в здравоохранении в целом и в системе первичной медицинской помощи, вообще, не могут быть полноценными без кардинальных изменений в системе оплаты труда медицинского персонала.
Результаты реформирования значительной мерой зависят от того, насколько экономические стимулы будут обязывать медицинский персонал к эффективной работе.
Основной стратегией изменений в оплате труда врачей первичного звена является переход от модели работающего за зарплату врача, нанятого государством, до договорных отношений, при которых труд врача оплачивается в соответствии с указанными в контракте условиями.
Одно из главных направлений перестройки в здравоохранении – переход от администрирования и содержания подведомственных медицинских учреждений до договорных отношений между заказчиком и исполнителем, между покупателем и поставщиком медицинских услуг.
Закупка услуг и заключение контрактных соглашений содействуют:
а) расширению полномочий учреждений первичного звена по отношению к больницам и специалистам;
б) обеспечению строго контроля за использованием финансов, которые выделяются на стационарную и специализированную помощь. Составной частью модели является обеспечение и контроль качества ПМСП.
Больничный сектор тоже требует коренной реорганизации.
Западноевропейские больницы сегодня сконцентрированы преимущественно на лечении острых случаев, тогда как на Украине продолжают использовать функции социальной опеки и охраны здоровья.
В специализированных отделениях стационаров находятся пациенты, которые требуют интенсивной терапии, и те, которые выздоравливают, а также больные, которые требуют преимущественно ухода, да обреченные больные (в терминальной стадии).
1. Дифференциация существующих стационаров:
- больницы для преимущественно интенсивного кратковременного лечения и наблюдения за больными с острыми заболеваниями и острыми нарушениями;
- отделения и больницы длительного пребывания для лечения хронических больных и реабилитации;
- учреждения медико-социальной реабилитации;
- больницы сестринского ухода и хосписы;
- больницы для хронических больных и реабилитации;
Больницы интенсивного лечения для острых больных должны стать основным типом учреждений в реформированной системе стационарной помощи. Стационарная помощь в больницах интенсивного лечения является самой дорогой, поскольку в этих учреждениях концентрируется сложное диагностическое и лечебное оснащение, используются интенсивные технологии, обеспечиваются интенсивный круглосуточное врачебное наблюдение.
Это хорошо оснащенные больницы преимущественно общего профиля, которые оказывают пакет медицинских услуг.
Рекомендованные в мире пути сокращения излишнего количества больничных коек:
Закрытие родильных домов после открытия родильных отделений в больницах общего профиля.
Открытие психиатрических отделений для больных с острыми расстройствами в больницах общего профиля, закрытие психиатрических больниц долгосрочного пребывания.
Создание в больницах общего профиля гериартрических отделений для краткосрочной госпитализации больных с острыми нарушениями.
Открытие фтизиатрических отделений в больницах общего профиля для краткосрочных обследований и начала лечения туберкулезных больных.
Создание центров реабилитации и лечения алкоголизма и наркомании – как отделений в больницах общего профиля.
Создание хосписов для ухода за больными в терминальных стадиях заболевания.
Закрытие учреждений, которые не отвечают современным стандартам.
Реформа системы здравоохранения предусматривает и профессиональную защиту медицинских работников.
Как защитить интересы врачей? Только самим врачам!!!
Проблема реформ здравоохранения касается всех – общества, медицинского персонала, высшего медицинского образования.
Поскольку в Министерстве здравоохранения Украины в последнее время сделаны определенные наработки в реформировании высшего медицинского образования, позвольте очень коротко остановиться на этом вопросе. Сегодня планируется реформа не только в Украине, но и во всей Европе, потому что реалии сегодняшнего дня требуют совсем нового образования, как до дипломного, так и последипломного, так и беспрерывного профессионального развития.
По отношению до Украины? России? Японии? Нет. Только до одной страны США. Потому в Европе существует процесс, который именуется «Болонский».
Для нас важно не то, кто является участниками, поэтому я их не называю, а те, кто не является – это Белоруссия, Молдова и мы – Украина. Как вам нравиться такая компания?
Мы не преподаем биостатику, клиническую эпидемиологию, рыночную экономику и много другого. Наши студенты очень плохо знают иностранные языки. А мы напрасно тратим время на изучение религии, политологию и др.
Заключительные пожелания.
Невзирая на большой объем доклада, мы не смогли высветить много вопросов, например, таких как санитарно-эпидемиологическая служба, фармацевтическая и др.
Но Вы увидели, какой большой объем работы мы – и Министерство здравоохранения, и АМН, и в областях, и на местах, должны сделать.
Мне хотелось рассказать Вам стратегию и тактику Министерства здравоохранения, что бы Вы, думая ГЛОБАЛЬНО, понимали, как Вам действовать ЛОКАЛЬНО на местах по пути в Европу.
Теперь я приведу мнение одного из противников реформ оказания первичной медико-санитарной помощи по типу семейной медицины.
Состояние здоровья населения Украины. Профессор Бобров О.Е.
В Украине катастрофически уменьшается количество здорового населения. По одним данным можно считать здоровыми 20 % населения. По другим, 15 % украинцев считают себя здоровыми, третьи данные свидетельствуют, что лишь 5 % населения здоровы на самом деле. Однако точную цифру на сегодняшний день назвать вообще проблематично. Прежде всего, потому, что этим вопросом пока никто серьезно не занимался.
Основной причиной ухудшения состояния здоровья населения стало разрушение СССР, в котором люди привыкли жить до 1991 г., что привело к экономическому кризису, обнищанию большой части населения, резкому росту социального неравенства и разрушению системы советской медицины.
Рост смертности наблюдается среди всех категорий граждан. Особую тревогу составляет тенденция повышения смертности среди наиболее экономически активной части населения - взрослого мужского населения. Происходит катастрофическое падение главного показателя состояния здоровья нации - продолжительности жизни. По снижению средней ожидаемой продолжительности жизни Украина уже стоит ниже многих стран “третьего мира”. Увеличивается разрыв в продолжительности жизни между мужчинами и женщинами. Постепенно страна превращается, как это было после войны, в "страну вдов". При современных темпах роста смертности половина молодых людей просто не доживет до даты официального ухода на пенсию.
За годы "реформ" система советской медицины, которая, в известной мере, гарантировала равный доступ всего населения к медицинской помощи, была разрушена, а новая так и не была создана. Введение обязательного медицинского страхования (ОМС), на котором настаивают "реформаторы" - не более чем утопия. Проповедники "рынка" надежды на улучшение положения в здравоохранении связывают исключительно с введением ОМС. При этом "реформаторы" начисто игнорируют то, что нищее общество не в состоянии оплатить свое, гарантированное Конституцией, право на жизнь.
Бюджет простой семьи не позволяет добровольно выделять деньги на медицинское страхование, поэтому люди будут сознательно не обращаться за медицинской помощью. Кроме того, "реформаторы" стыдливо умалчивают о том, что введение ОМС подразумевает наличие многочисленного управленческого и контролирующего персонала, в обязанности которого будет входить регистрация вкладчиков и иждивенцев, сбор взносов, разбор жалоб, взаимодействие с лицами, обеспечивающими медицинскую помощь и т.п. Содержание этого штата требует значительно больших затрат, чем содержание, и так раздутого, бюрократического аппарата государственного здравоохранения. Кроме того, покажите мне директора страховой компании, разъезжающего на "Таврии", а не на "Мерседесе"?
Уместно напомнить, что в Украине уже дважды вводили систему медицинского страхования. Первый раз до 1917 года - через больничные кассы, и, второй раз, в период НЭПа, когда была введена система рабмеда (рабочей медицины).
Исторические аспекты развития отечественного здравоохранения
То, к чему призывают сегодняшние "реформаторы":
1. Децентрализация медицины.
2. Введение ОМС.
3. Создание института "семейного врача".
Уже существовало в России (в состав которой входила и Украина) в конце XIX в.
В то время, после проведения земской реформы, основной фигурой медицины стал, вначале - "разъездной", а затем - "стационарный" - земский врач (аналог пропагандируемого сегодня "семейного врача"). Его деятельность финансировалась не государством, а за счет местных бюджетов, и, за счет пациентов.
Медико-санитарное обеспечение городов развивалось отдельно от земской медицины. Частная платная медицина хотя и была развита, но оставалась дорогой и оказывала услуги лишь самому состоятельному меньшинству населения, которое было сосредоточено в нескольких крупнейших городах.
Поэтому в начале XX века осознание необходимости более эффективного решения проблемы оказания медицинской помощи населения привело к началу формирования системы медицинского страхования, которое не было завершено в связи с революцией.
После октябрьского переворота земство и страховая медицина были ликвидированы, а здравоохранение пошло по пути развития государственных (централизованных) форм общественного здравоохранения, которое организационно сложилось в 1918 г. (система Семашко). Ее суть состояла в обеспечении равного доступа к учреждениям здравоохранения всего населения, предоставлении полного объема медицинской помощи, отсутствии финансовых ограничений для граждан с различным уровнем дохода, наличии целостной системы лечения, профилактики, реабилитации и санитарно-эпидемиологического надзора, высоком уровне квалификации кадров. Платными являлись только лекарства, и то, получаемые вне больниц.
Достоинства "системы Семашко"
Государственная (централизованная) форма организации медицины в СССР родилась не на пустом месте, а основывалась на самых передовых идеях и опыте в сфере организации медицины начала прошлого века. Еще до 1917 года общественные клиники в России преобладали над частными, а идея организации поликлиник была популярна среди врачей и реализовалась бы вне зависимости от социалистической революции.
Абсолютное обобществление медицины и провозглашенное равенство прав на медицинскую помощь сделали самой удобной формой медицинского страхования формирование медицинского фонда в национальном масштабе, что и было осуществлено советским правительством. Этот единый больничный фонд и был консолидирован в государственный бюджет.
Такое положение дел имело плюсы и минусы в сравнении с западной организацией медицины. Начнем с тех плюсов, которые неизменно держали эту конструкцию на плаву и до сих пор позволяют ей сопротивляться всем изменениям в обществе и государственной политике.
Прежде всего, очевидно преимущество поликлинического типа диспансеризации населения перед частным. Главной претензией советского населения были большие очереди к врачу, несмотря на наличие системы предварительной записи. Эта проблема существует сегодня и в Европе, в том же объеме и в тех же формах. На ожидание в приемной врача люди тратят больше времени, чем на ожидание в других приемных, об этом говорит статистика всех стабильных периодов существования европейской истории последних полутора столетий. В 1980-е годы время ожидания в советских поликлиниках превысило время ожидания в приемных немецких частных врачей почти в два раза, но и количество посещений врача на душу населения в СССР превышало число посещений врача на душу европейца в два с половиной раза. А количество посещений врачом больных на дому было в пять раз больше.
Количество мест в больницах на советскую душу превышало количество мест на душу европейскую почти в полтора раза. Правда, стояли эти "избыточные" койки часто в подсобках и коридорах.
Говорят ли эти цифры о более высокой заболеваемости советских людей? Нет. Тут имела место проблема социальная. Врач был человеком, наделенным властью освободить от работы, т.е. он выполнял социальные функции, западному обществу неведомые. А поскольку советскому работнику платили не за проделанную работу, а за отсиженные часы - огромное количество посещений было связано не с болезнью, а именно с необходимостью получения больничного листа. Кроме того, увеличивало число посещений и вызовов на дом - мнительность стариков с их желанием пообщаться с живым человеком.
Итак, советская "система Семашко" обеспечивала существенно большее, чем на Западе, количество приемов у врача. Она выдерживала напряжение, с которым западная система не способна была бы справиться. Для подтверждения эффективности "системы Семашко" достаточно упомянуть, что средняя продолжительность жизни в стране увеличилась за 1926-1972 гг. на 26 лет.
Отдельно следует рассмотреть вопрос о качестве медицины в СССР. Если квалификация врачей и качество их подготовки до 1994 года не уступали европейскому уровню и даже превышали его по некоторым показателям, то материальная база здравоохранения не позволяла оказывать медицинскую помощь на комфортном европейском уровне. В советских больницах на одного больного приходился недостаточный метраж помещений, палаты - многоместные с минимумом удобств (зачастую один туалет на этаже), а оборудования было в десять раз меньше (по стоимости) чем в западных клиниках.
Это привело к тому, что, по различным экспертным оценкам тех лет, советская медицина уступала европейской по интегральной стоимости услуг в два раза.
Экономическая эффективность "системы Семашко"
В начале 80-х годов в СССР расходы на здравоохранение составляли 14—15 млрд. руб. из госбюджета и 5—6 млрд. руб. из других источников, то есть в целом порядка 20 млрд. руб. Покупательная способность бюджетного рубля оценивается на этот период разными экспертами в 1,9—3,1 доллара, то есть, даже если брать максимальный курс, объем финансирования здравоохранения в СССР не превышал эквивалент 60 млрд. долларов, или 220 долларов на каждого жителя страны в год. Расходы на аналогичные цели в США и богатых странах Европы в те же годы составляли от 1800 до 2200 долларов на душу населения.
Итак, советская система при в десять раз меньшем финансировании обеспечивала вдвое меньшую интегральную стоимость услуг. Таким образом, экономическая эффективность "системы Семашко" превышала эффективность западной системы в пять раз.
Этот результат может показаться парадоксальным для людей, воспитанных на мифах о тотальной неэффективности советской экономической и социальной системы, которым в течение пятнадцать лет массированно вгоняют в мозги дезинформацию в целях оправдания разграбления материальной базы страны, в том числе и здравоохранения. На самом деле все существенно сложнее. Советская система имела как зоны глубокой неэффективности, так и вполне эффективные и перспективные формы институциональной организации. И как раз организация системы здравоохранения по "системе Семашко" относилась к сильным сторонам советского общества.
Из сказанного следует, что для доведения системы здравоохранения по агрегатному объему количества/качества услуг до уровня самых лучших систем здравоохранения в мире достаточно было бы увеличить финансирование вдвое — до 37—40 млрд. рублей. Это действительно так, и это подтверждено практикой. Сегодня Фидель Кастро на Кубе так и сделал: довел объем расходов на здравоохранение до желаемых 400 долларов на душу населения. И в результате, кубинская система здравоохранения, основанная на советских принципах "системы Семашко", заняла первое в мире место по интегральному показателю объема услуг здравоохранения на душу населения.
Недостатки советской системы здравоохранения и возможные пути их преодоления
С начала 70-х годов в советской медицине шло постепенное снижение выделяемых бюджетных средств, которое к концу 80-х не превышало 40 % от потребности, в то время как в высокоразвитых странах Запада такие расходы увеличивались. Значительное число больниц нуждалось в капитальном ремонте, оборудование физически и морально было изношено. Низкая заработная плата медицинских работников не обеспечивала должной мотивации к труду. Укоренилась практика теневой оплаты пациентами услуг высокопрофессиональных врачей в виде различных подарков и подношений. В случае больничного лечения пациенты сами были вынуждены “доставать” дефицитные препараты.
Итак, на первый взгляд дело было только в объеме финансирования. Достаточно было его удвоить — и задача “догнать и перегнать” была бы выполнена. Но на самом деле любое удвоение означает качественные изменения системы. Дело не в том, сколько денег выделить, а как их система освоит.
Какие же мероприятия должны были бы стоять за этим увеличением финансирования? Что надо было финансировать?
Первое. Переоснащение клиник. Необходимы были существенные капитальные вложения, как в строительство новых больниц (здесь нужен был не очень большой прирост), так и в техническое их переоснащение (а вот тут надо было денег заметно поболее), плюс инвестиции в развитие отечественной медико-технической индустрии в рамках конверсии ВПК.
Второе. Увеличение численности среднего и низшего медперсонала минимум на 40%.
Третье. Формирование системы независимого контроля за действиями врачей, разработка современной системы отчетности, введение системы специального общественного контроля за конфликтами по поводу лечебной деятельности.
Четвертое. Введение небольшой платы за обращение к врачу и за вызов его на дом. Эта плата не должна была бы покрывать стоимость услуги, но зато она бы дисциплинировала при обращении к врачу - попусту к нему бы не шли, а при серьезных подозрениях или плохом самочувствии эта плата бы казалась незначительной. Для болезненных людей и пенсионеров вопрос компенсации этих расходов можно было бы решать в индивидуальном порядке. Это повлекло бы снижение числа обращений к врачу до европейского уровня.
Пятое. Существенное увеличение требований к медицинскому персоналу следовало бы компенсировать увеличением реальной зарплаты хотя бы на 50%. Уместно напомнить, что зарплата врача тогда составляла 180 руб. (340 - 540 долл. При курсе 1,9 - 3,4), среднего медперсонала — 120 руб. (228 - 360 долл.), младшего медперсонала — 80 руб. (152 - 240 долл.), то есть в 5 раз выше нынешнего. Кроме того, было распространено занимать 1,5 ставки. Рост этой зарплаты на 50% поднял бы ее относительно других слоев населения на уровень, соответствующий статусу медработника в желающем иметь хорошее медобслуживание обществе.
Шестое. Поскольку "система Семашко" была ориентирована на массовое лечение и профилактику, необходимо было бы параллельно с ней допустить создание частной VIP-медицины, и вообще, создать условия свободной конкуренции для врачей, желающих иметь частную практику. Скорее всего, последняя расцвела бы только в столицах, где живет много лиц с западной ментальностью, а в глубинке существовала бы как экзотика. Но конкуренция необходима.
Эти простые меры не были приняты ни советским руководством, ни сегодняшними украинскими чиновниками от медицины. Вместо этого был взят другой курс - разрушить советскую медицину и заменить ее западной.
Слава Богу, пока и этого сделать не смогли. Зато путем сокращения ее финансирования в пять раз удалось добиться деградации советской медицины, но убить ее не удалось. Хотя пропорционально сократился и стоимостный объем предоставляемых ею услуг, но почти пятикратный уровень экономической ее эффективности, по сравнению с западной, странным образом сохранился.
Идеи необходимости реформы отечественного здравоохранения были высказаны в конце 80-х годов, однако до сих пор реальных реформ нет.
Существует, по сути, возможность выбора двух направлений развития.
Первое направление заключается в постепенном и поэтапном реформировании сложившейся системы с сохранением всего лучшего опыта и устранении слабых сторон.
Вторым направлением является полное разрушение “до основания” советской системы и строительство новой, основанной на децентрализации здравоохранения, введении ОМС и "института семейного врача".
С настойчивостью, достойной лучшего применения, нынешние псевдореформаторы поддерживают, почему-то, именно вторую модель.
Ну что ж. Обратимся к опыту соседей.
Опыт стран постсоветского пространства по реформе здравоохранения.
Первой на "реформы" здравоохранения решилась Россия. Основной идеей уничтожения прежней "нерыночной системы здравоохранения" (системы Семашко) было убеждение "реформаторов" в том, что только "рыночные" механизмы способны повысить качество и эффективность здравоохранения, и, что только личные средства граждан способны решить проблему недофинансирования отрасли.
По идее разработчиков, были обозначены несколько "рыночных механизмов":
Во-первых, разделение производителей медицинских услуг (врачей) и покупателей (пациентов).
Во-вторых, появление независимых от медицинских учреждений посредников между врачами и пациентами. Считалось, что новые рыночные структуры, такие как страховые компании и фонды медицинского страхования, будут экономически заинтересованы в защите интересов больных.
В-третьих, конкуренция между страховыми организациями. Предполагалось, что переход к системе медицинского страхования позволит решить проблемы здравоохранения за счет отказа государства от обязательств предоставления всех видов необходимой медицинской помощи и принуждения граждан платить за лечение конкурирующим страховщикам.
Согласно замыслу разработчиков Закона, страховое финансирование должно было заменить систему бюджетного финансирования лечебных учреждений. При этом страховые компании должны были оплачивать больницам и поликлиникам стоимость оказанной населению медицинской помощи. Предприятия и организации должны были производить отчисления в размере 3,6 % от фонда оплаты труда за работающее население, а местные органы власти - за неработающее. Это должно было гарантировать населению получение минимального набора медицинских услуг. Получение дополнительных услуг граждане должны были обеспечить себе через систему добровольного медицинского страхования (ДМС).
В итоге, в соответствии с Законом “О медицинском страховании граждан в Российской Федерации”, принятым в июне 1991г., в России было введено ОМС, однако, "реформа" была плохо разработана, требовала серьезных изменений и поэтому срок всеобщего введения системы ОМС во всех регионах был перенесен на 1994 г.
Эта "реформа" в сочетании с децентрализацией системы только ухудшила положение дел.
В 1997 году Д.Ф. Исполатов (бывший заместитель министра здравоохранения Карелии) подвел некоторые итоги введения ОМС. Вывод его однозначен - " Страховая медицина - самая дорогая модель управления здравоохранением. Ее введение может привести страну к латиноамериканскому варианту оказания медицинской помощи, когда возможность поправить здоровье будут иметь только богатые люди".
Еще более жесткую оценку итогам введения ОМС в 2001 году дал глава департамента здравоохранения Нижегородской области А. Смирнов - "…внедрение ОМС привело только к тому, что, если взять бюджет здравоохранения пятнадцатилетней давности и сегодняшний, то, в процентном отношении он не изменился. Просто часть денег отдали страховому фонду, а в бюджете убрали ту же сумму. Вот и вся страховая медицина".
Децентрализация организации и финансирования здравоохранения заключалась в распределении ответственности между федеральным центром и регионами, повышением роли субъектов федерации и местных органов власти. Федеральная программа должна была гарантировать получение гражданами самых необходимых услуг здравоохранения, а региональные должны были включать более широкий перечень и объем услуг. Однако федеральная программа ОМС была принята только на 1993 год и в дальнейшем не принималась. В 1993 году предприятия и организации начали перечислять обязательные взносы в фонды ОМС. Что касается бюджетных средств, то они перечислялись фондам не всегда и зачастую лишь частично. Некоторые территории вообще не получали бюджетного финансирования. Таким образом, децентрализация означала просто нежелание федерального центра заниматься финансированием здравоохранением в регионах. Регионы фактически были оставлены один на один со своими проблемами.
В настоящее время в большинстве регионов больницы и поликлиники финансируются из разных источников: местных бюджетов и фондов ОМС. Это усложняет организацию и контроль здравоохранения, влечет за собой неразбериху. У фондов ОМС не хватает средств, чтобы оплачивать лечебным учреждениям стоимость всего объема оказанной помощи населению, поэтому на практике, местные органы власти по старому затратному принципу покрывают часть затрат больниц и поликлиник. Чаще же у местных органов власти также не хватает средств, поэтому реально финансируется только часть больниц или услуг. Все это приводит к дальнейшему разрушению национальной системы здравоохранения.
Создание фондов ОМС вызвало болезненную реакцию в обществе. По разным оценкам от пяти до пятидесяти процентов средств фондов тратилось на организационные расходы. Часто средства тратились не только на необходимые организационные расходы, но и на приобретение чрезмерно дорогих зданий, автомобилей, оргтехники, прокручивались через сомнительные финансовые структуры. Все это привело к росту доходов у новых чиновников от страховой медицины за счет беднеющих врачей и медсестер. Даже обоснованные организационные расходы оказались слишком велики для находящегося в кризисе здравоохранения. Поэтому большие организационные расходы на создание сети фондов и компаний ОМС в условиях экономического кризиса были неоправданной тратой.
После 1996 года только в нескольких регионах была продолжена работа по развитию нормативно-правовой базы ОМС и расширению круга организаций и медицинских услуг, включаемых в систему ОМС. В большинстве регионов реформа была приостановлена.
Федеральный центр почти не занимался и не занимается планированием, координацией и контролем за проведением реформы. Правительством была принята неолиберальная экономическая политика, в соответствии с которой государство минимально вмешивалось в создание новой рыночной экономической системы. Считалось, что государственное управление и регулирование нанесет рынку больше вреда, чем пользы. Реформаторам было выгодно отдать все, в том числе и здоровье соотечественников на откуп рыночной стихии. Они считали, что рынок сам, без их вмешательства, решит все проблемы, а им останется только получить лавры победителей.
В результате таких реформ, вернее их отсутствия, в стране сложилось эклектическая мешанина из различных структур, методов и процедур организации и финансирования здравоохранения. Бедность местных бюджетов и предприятий, а также их большие территориальные различия вкупе с отсутствием централизованного управления не могут полностью удовлетворить потребности граждан в услугах здравоохранения и не создают перспектив для этого впоследствии. Такое состояние отечественной медицины во многом напоминает положение в России вековой давности - в конце XIX века. Так, в разных регионах учреждения и организации финансируются из разных источников и в разном размере. Фактически существует двоевластие в организации и управлении здравоохранением: новые страховые структуры борются за власть с прежними бюджетными. Многие предприятия и местные органы власти просрочивают платежи в фонды ОМС или вообще не платят.
Либерализация цен и приватизация фармацевтических предприятий создали проблему обеспечения населения лекарственными препаратами - для многих из-за дороговизны они просто стали недоступны. Положение врачей становится невыносимо трудным, они просто не могут выполнить свой профессиональный долг помощи больным, защитить здоровье населения. Даже ведущие клиники и центры закрываются от безденежья, многими месяцами не получают средств из утвержденных государственных бюджетов всех уровней, вынуждены брать с пациентов деньги за лечение.
Можно констатировать, что реформы не улучшили положение дел в здравоохранении, а наоборот его ухудшили. Хотя благодаря ОМС впервые объектом финансирования стала не сама система здравоохранения, а конкретный человек, конкретный пациент, не произошло изменения психологии людей, в отрасли сохранилась низкая заработная плата и уравниловка в оплате труда, не повысилась ответственность лечебных учреждений за качество оказываемых услуг, не произошло глубокой структурной перестройки отрасли. В итоге, здравоохранение России уже не может обеспечить даже тот уровень, медико-санитарной помощи населению, который был, достигнут к концу 1980-х гг.
Таким образом, введение системы ОМС столкнулась с целым рядом труднопреодолимых препятствий.
Во-первых, введением ОМС была серьезно подорвана прежняя бюджетная система здравоохранения, которая худо-бедно, но справлялась и могла бы справляться с вопросами охраны здоровья населения. Самое главное – всего населения, а не состоятельного меньшинства, как это происходит сейчас, когда наметилась отчетливая тенденция к образованию разных систем здравоохранения - для обслуживания большинства граждан и состоятельного меньшинства.
Сегодня в России сложились три основных сектора медицинской помощи. Это, прежде всего так называемая элитарная медицина, предназначенная исключительно для руководства страны, области, города и финансирующаяся за счет соответствующих бюджетов. Другой сектор - коммерческий. Третий, общественный сектор, обслуживающий большинство населения, кто не попал в два первых разряда. Безответственная политика отказа государства от заботы о здоровье граждан подорвала принцип социальной справедливости.
Во-вторых, введение ОМС привело к серьезному искажению принципа равного доступа граждан ко всем видам медицинских услуг. При отсутствии единой федеральной программы реформ, учитывающей особенности регионов, а также отсутствии стимулов у местного руководства для внедрения страховой медицины образовались большие качественные и количественные региональные различия в обеспеченности населения услугами здравоохранения. Во многих регионах не все население охвачено обязательным медицинским страхованием или не все учреждения и услуги включены в сеть ОМС. В разных регионах действуют разные минимальные гарантированные стандарты медицинского обслуживания. Его качество также сильно меняется в зависимости от регионов или местностей.
В-третьих, сама идея использования "рыночных" механизмов не оправдала себя. Фонды и страховые организации оказались неспособными повысить качество оказываемой населению медицинской помощи и повысить эффективность использования имеющихся средств. Отчасти это было связано с неудачно выбранным временем введения новой системы. Царивший в стране экономический кризис из-за нехватки времени и средств не позволил должным образом развиться новым структурам страховой медицины, для того чтобы они смогли приносить реальную отдачу. В недоразвитом обществе даже самые лучшие механизмы обречены на неудачу. Фактически, реформы не увеличили ни качество, ни эффективность здравоохранения, а наоборот, серьезно их уменьшили.
В-четвертых, введение системы ОМС не способствовало дополнительному вовлечению средств в здравоохранение. Предприятия и местные органы власти в условиях спада производства не имели достаточного количества средств для финансирования здравоохранения. Граждане оказались не готовы и не способны нести дополнительные расходы на медицинские услуги - они просто не обращались к врачу, тем самым, усугубляя заболевания. Кое-как собранные средства использовались во многом на организационные нужды, а не на лечение и профилактику заболеваний. В целом, был получен противоположный результат – вместо увеличения поступления средств общие расходы на здравоохранение значительно снизились.
В-пятых, введение ОМС только частично поменяло источник финансирования, а старые проблемы советской медицины не только остались, но и усугубились. Для простого человека вся реформа выразилась только в появлении страхового полиса (дополнительного скрытого налога) и одновременном ухудшении доступности и качества медицинской помощи. Люди и сегодня вынуждены нести в больницу не только свои лекарства, продукты питания, но зачастую и постельное белье и посуду.
Противоречие рыночных отношений в здравоохранении
Менталитет населения стран бывшего СССР подразумевает, что здоровье - это право человека, это - не товар, и, потому не может продаваться. Однако это не так. Здравоохранение - это целый синдикат по продаже населению медицинских услуг, номенклатура и цены на которые постоянно растут. По данным ООН еще в 1995 году доходы мировой индустрии здравоохранения превысили 2 трлн. долларов.
Налицо конфликт двух ключевых факторов: природы здравоохранения, как товара, и, концепции здравоохранения, как права. Возникновение конфликта обусловлено, как ни парадоксально, обесцениванием этого права. Действительно, если общество будет продолжать оказывать медицинскую помощь бесплатно всем нуждающимся, исходя из того, что это является общественным правом, то неизбежен… дальнейший рост затрат на здравоохранение. При этом бюджетонаполняющая (трудоспособная) часть населения просто не в состоянии обеспечить оптимальный уровень финансирования "бесплатного" здравоохранения. Если общество будет и дальше оказывать медицинскую помощь "бесплатно" всем нуждающимся, то неизбежен дальнейший рост общественных (бюджетных) затрат на здравоохранение. В принципе - так и происходит во всем мире.
Недостатки существующей системы государственного здравоохранения
В Украине сегодня существует несколько достаточно автономных систем здравоохранения, финансируемых государством: сельские и городские медицинские учреждения, областные больницы и центры, научно-исследовательские институты, ведомственные клиники и.т.п. Многие из них имеют одинаковые специализированные отделения – кардиологические, психиатрические, инфекционные и т.п., которые, по сути, дублируют друг друга. В условиях борьбы за скудные бюджетные средства денег не хватает никому.
В настоящее время до 10 % больниц и порядка 15 % поликлиник находятся в собственности различных министерств и ведомств, а также отдельных предприятий (ведомственная медицина). Это - Министерство обороны, Министерство внутренних дел, Министерство транспорта, разного уровня управления государственных администраций. Кроме того, ряд крупных предприятий либо сохраняют на балансе свои собственные медицинские учреждения, либо частично финансируют их содержание. Это приводит к тому, что уровень комфорта, а иногда и качество оказания медицинской помощи в них несколько выше, чем в государственных медицинских учреждениях, но обычное население не имеет к ним доступа.
Одним из самых важных пороков существующей структуры является приоритет госпитальных форм лечения в ущерб развитию внебольничной медицинской помощи. Из-за диспропорционально большой доли лечения в больницах состояние здоровья населения не соответствует текущему уровню затрат. Определение размеров финансирования медицинских учреждений до сих пор ведется в расчете на количество больничных коек. Получается, что главному врачу любой больницы выгодно иметь много коек, и, чтобы больные находились на лечении как можно дольше.
В Украине длительность стационарного лечения больше, чем в других развитых странах. Отчасти это объясняется тем, что нищие люди в условиях экономического кризиса могут получить в стационаре, хоть какое-то бесплатное питание и минимум лекарств.
Как и везде в мире у нас наблюдается избыток врачей и ощущается нехватка медицинских сестер. Поэтому, часто врачи вынуждены выполнять сестринскую работу, теряя свою высокую квалификацию. С экономической точки зрения это абсолютно не оправдано, т.к. образование и подготовка врачей стоит намного дороже, чем сестер.
В условиях кризиса в здравоохранении децентрализация системы здравоохранения и отсутствие четко определенных и разграниченных полномочий по ее управлению между центральными и региональными органами создаст дополнительные трудности.
Руководители органов управления разных уровней стремятся работать самостоятельно, за ними практически не осуществляется никакого контроля со стороны вышестоящих органов. При этом повсеместно создаются никому не нужные бюрократические структуры, что приводит к искусственному раздуванию штата управленцев и чиновников. В итоге до 40% занятых в системе государственного здравоохранения с больным не контактируют.
Сохранение ситуации, когда существуют нескольких параллельных систем здравоохранения, еще больше осложняет оказание медицинской помощи и не позволяет создать рациональную систему управления отраслью.
Вывод о сегодняшнем положении в здравоохранении
Статья 49 Конституции Украины, якобы гарантирующая получение квалифицированной бесплатной медицинской помощи в государственных лечебно-профилактических учреждениях - декларативна и фактически не выполняется.
Правительство, обязанное практически обеспечивать выполнение Конституции, так и не определило, какой, даже минимальный гарантированный уровень медицинской помощи населению оно может и намерено обеспечить.
Хотя и считается, что в стране проводится реформа здравоохранения, однако настоящая реформа еще и не начиналась. Налицо лишь судорожные, не скоординированные попытки замены некоторых устаревших структур и форм организации и финансирования, на весьма сомнительные, бездумно выдернутые из Западного опыта.
Выбор стратегического пути
Украина - не слаборазвитая колониальная страна, а является достаточно развитым индустриально-аграрным государством. В отечественном здравоохранении еще сильны традиции научных, организационных и этических основ военной и гражданской медицины, социальной ответственности медицины, всемирно признанного опыта медицинской науки и практики советского периода, она основывается на всеобщем неотъемлемом праве граждан на "бесплатную" медицинскую помощь. Также необходимо учитывать отрицательный опыт введения ОМС, в стране с аналогичной украинскому здравоохранению системой (Россия).
Следовательно, сегодня необходима особого типа модель реформирования здравоохранения, при которой, не разрушая "до основания" то, что жизнеспособно и эффективно (система Семашко), при которой появилась бы возможность строительства параллельной системы медицинской помощи. Сегодня систему здравоохранения нужно "не собирать из осколков", а вдумчиво преобразовывать, дополняя новыми элементами.
В первую очередь это связано с тем, что во всех современных западных странах, в отличие от стран СНГ, в здравоохранении сначала развивался частный сектор, а лишь потом, на определенном этапе развития, государство переходило к гарантиям предоставления гражданам "бесплатной" (точнее оплаченной из общественных фондов потребления), медицинской помощи. "Бесплатный" (общественный) сектор создавался как дополнение к частному, и, только через много лет в большинстве самых развитых европейских стран он стал основным.
Пропагандируемые сегодня в Украине псевдореформы нацелены именно на то, чтобы разрушить достаточно эффективную систему Семашко, сбросить ее остатки в стихию рынка, а лишь потом, когда появятся свободные средства в экономике, начать формировать государственные бесплатные программы, как дополнение к платным приватизированным.
Сегодня необходимо сохранить накопленный прогрессивный опыт государственного бюджетного здравоохранения, постепенно дополняя его эффективными рыночными механизмами. Частный сектор следует создавать и развивать как дополнительный. Именно создавать, а не менять вывеску. Необходимо создавать новые частные клиники, а не приватизировать существующие больницы. Частную медицину надо вывести из анекдотичных кабинетов ультразвуковой диагностики, лечебниц заболеваний передающихся половым путем или артелей по подбору очков и т.п., расположенных чуть ли не подземных переходах. Частная медицина должна стать нормальным рабочим инструментом отечественного здравоохранения. Это позволит улучшить качество предоставляемой помощи наиболее обеспеченным гражданам и создаст условия для более полного удовлетворения потребностей большинства граждан, т.к. уменьшает число претендентов на бесплатную государственную медицинскую помощь.
Какой быть медицине Украины? Платной или бесплатной?
Ответ ясен. Должна быть гарантированная бесплатная, т.е. оплаченная из бюджета, медицина, но гарантированная настолько, насколько государство в состоянии ее обеспечить на данном этапе развития. Пора уйти от обмана и лжи, сказав народу правду об истинном положении вещей в здравоохранении, не превращая медицинских работников в заложников нынешней экономической ситуации.
Нас не спасет перевод всего и вся на платную основу. Ведь рушится система и ее инфраструктура, которые обеспечивали массовую бесплатную медицинскую помощь. Для большинства населения, любое повышение платы за медицинскую помощь, даже минимальное, еще больше ограничит доступ к медицине. Это означает, что при сложившейся ситуации в стране квалифицированная медицинская помощь на высоком технологическом уровне вообще станет для большинства населения недоступной. А это уже пахнет геноцидом.
Где взять средства для эффективной работы здравоохранения?
Украина получила в наследство от СССР соотношение расходных статей бюджета рассчитанное на военное, а не мирное время. Финансирование военных расходов более чем в два раза превосходило расходы на здравоохранение, в то время как в развитых странах ситуация была обратной. В настоящее время фактические расходы на здравоохранение в Украине составляют смешные суммы. Благодаря этому уже произошло ограничение доступности, снижение объемов и качества бесплатной медицинской помощи и увеличение доли платных услуг. Все это отражается на дальнейшем снижении уровня жизни наименее социально защищенных групп населения. Поэтому необходим перенос приоритетов бюджетного финансирования на здравоохранение.
Совершенно очевидно, что общее улучшение экономической ситуации, в том числе нормализация работы предприятий, улучшение собираемости налогов могли бы более или менее гарантировать поступление средств и на здравоохранение. Однако известно, что как все отрасли социальной сферы, так и здравоохранение всегда финансировались по так называемому остаточному принципу. Поэтому нужно законодательно закрепить более высокий процент отчислений на здравоохранение из бюджетов всех уровней.
Контроль нужен и в медицине
Пациент в большинстве случаев не в состоянии самостоятельно поставить диагноз, выбрать методы лечения и оценить эффективность и результативность лечения. Говоря в рыночных терминах, потребитель не может самостоятельно решить, что именно ему необходимо для удовлетворения его потребности в здоровье и поэтому вынужден полагаться на врача, который заинтересован продать пациенту подороже свои услуги и в то же время врач определяет спрос со стороны пациента, выписывая ему те или иные лекарства или процедуры. Поэтому совершенно понятно чтобы имеющиеся средства расходовались максимально эффективно, необходим контроль в медицине.
Во-первых, законом должны быть определены организации, которые разрабатывают стандарты медицинской помощи и отвечают за их эффективность. Это должны быть независимые от бюджетного и коммерческого финансирования, а также органов здравоохранения организации. Они должны привлекать к работе высококлассных специалистов медицинской науки и практики, активно сотрудничать с ассоциациями и другими объединениями врачей, причем их выводы должны базироваться на принципах "доказательной медицины".
Во-вторых, в законе должны быть прописаны положения о независимой экспертизе работы отдельных врачей, медицинских учреждений, страховых медицинских организаций, в учреждениях или органах, осуществляющих такую экспертизу в интересах больных. Эксперты должны иметь возможность оценить, как вылечили конкретного больного. А самое главное, чтобы больной знал, куда он может обратиться в конфликтных случаях, при неполучении помощи, неправильном или безрезультатном лечении. Какие круги ада проходят сейчас пациенты во всех этих ситуациях, мы все знаем, потому что руководители медицинских учреждений и чиновники от здравоохранения сдерживаются рамками корпоративности - как бы не вынести сор из избы! Больной зачастую остается без вины виноватым и еще более больным.
Но и медики должны быть защищены. В первую очередь необходимо, чтобы отдельной строкой бюджета, исполняемой вне всяких ситуаций и экономических проблем должно стать обеспечение здравоохранения в полной мере по стандартам, утвержденным в законе, в том числе финансирование закупки лекарств, государственных программ поддержки материнства и детства, донорства и производства кровезаменителей, борьбы с наркоманией и СПИДом, туберкулезом и другими социально-опасными болезнями, поддержки больных - инвалидов, с сахарным диабетом и др. Иначе, зачем декларировать эти программы на общегосударственном или региональном уровнях, если они существуют только на бумаге, но не обеспечиваются в жизни. Мало того, в законе должны быть предусмотрены санкции за неисполнение этой статьи бюджета, потому что от этого зависит не только здоровье каждого из нас, но и будущее нашей Украины
Как решить проблему лекарственного обеспечения
Каждое заболевание можно достаточно эффективно лечить и дешевыми лекарствами. Но аптеки, а часто и врачи, прежде всего, стараются применять те препараты, что подороже. Это определяется, во-первых, тем, что многие фармацевтические фирмы заключают устные или письменные договоры со специалистами или учреждениями, по которым врачам или учреждениям, а часто только их руководителям отчисляется процент со сбыта тех или иных лекарств. Материальная заинтересованность медицины и ее работников в этом вопросе бьет по карману пациентов, причем назначение таких лекарств может быть и лишним. Аптеки теперь, в основном коммерческие и также заинтересованы в продаже более дорогих, импортных лекарств. Фармацевтические фирмы - поставщики лекарств выбираются зачастую руководителями от здравоохранения на основе личной выгоды.
В этом случае также помогут нормативы и стандарты. Их наличие обяжет врача применять, прежде всего, более дешевые, но эффективные лекарства. Одновременно должны быть определены общественные комиссии, которые бы отбирали фармацевтические фирмы для поставки лекарств на основе качества поставляемых препаратов и материальной выгоды для государства. Эти комиссии должны быть подконтрольны исполнительным и представительным органам власти, формироваться коллегиально с привлечением медиков и отчитываться ежегодно.
Интенсификация работы больниц
Стационары должны стать круглосуточно работающими многопрофильными лечебными учреждениями, именно - лечебными. Они должны работать интенсивней, не превращаясь в спальные корпуса или бесплатные столовые. Убогие, ветхие, маломощные пародии на стационары, особенно ведомственные, необходимо перепрофилировать. Также необходимо сократить чрезмерное использование стационаров в диагностических целях. Это позволит сконцентрировать средства, выделяемые на нужды здравоохранения, а также финансировать развитие и применение в диагностике и лечении новых медицинских технологий. На стратегическом направлении нельзя бить "растопыренной пятерней", распыляя, и так ограниченные средства. Силы необходимо концентрировать в мощный кулак.
Семейный врач
По сути, участковый врач - это и есть врач общей практики. Подготовка участковых врачей велась в нашей стране на достаточно высоком уровне. Они изучали в вузе 60 предметов и умеют принять роды, записать и прочитать ЭКГ, провести дифференциальную диагностику по всему кругу заболеваний, а также многое другое. Вся беда в том, что сегодня участкового врача унизили до положения робота, выписывающего больничный за нищенскую зарплату.
Пропагандируемый сегодня "семейный врач" - мертворожденный урод от медицины. Это не более чем диспетчер.
Система семейной медицины в США вызывает массу нареканий, она является одной из наиболее дорогостоящих и громоздких в мире и поэтому в настоящее время подвергается преобразованиям.
Может ли нищий врач хорошо лечить?
Общеизвестна мизерность зарплат рядовых медицинских работников, медицинской науки. Также общеизвестно, что за рубежом врачи зачастую богаче президентов. И эта проблема – одна из насущных в здравоохранении. Специалисты уходят в платные медицинские организации, становятся недоступными широким слоям населения. Все это снижает качество медицинской помощи и ее объемы. Одновременно изменилось качество обучения студентов в медицинских вузах, там тоже многое переведено на коммерческие рельсы. Да и престижность работы в медицине заметно снизилась из-за ее финансового положения.
Поэтому эта проблема исключительно важная. Безусловно, должны быть экономически обеспечены подготовка, переподготовка, повышение квалификации врачей и специалистов, чтобы врачи не выписывали рецептов по телевизионной и газетной рекламе. Зарплата врачей, должна быть повышена и не должна зависеть от экономического положения региона, а только от качества работы и квалификации.
Создание медицинского права
Всем, даже законодателю, известна истина, что здравоохранение - это система жизнеобеспечения государства, один из институтов безопасности нации, поэтому, важнейшей задачей является забота о здоровье своих граждан. Конституция Украины, т.е. государство, гарантирует каждому гражданину право на охрану здоровья и бесплатную медицинскую помощь (ст. 49 Конституции Украины). Следовательно, за здоровье нации отвечает государство? Но в новейшей истории Украины произошло очевидное, и, ничем не оправданное, перекладывание ответственности государства за охрану здоровья народа на систему здравоохранения, т.е. механизм осуществления этой функции. Государство же, в ответственности за сохранение здоровья населения Украины, оказалось, как бы ни при чем.
Территориальный и экономический передел СССР, позже СНГ, инициировал начало упадка здравоохранения в его сложившемся социалистическом виде. Административно-командная система, несмотря на затянувшуюся агонию, себя изжила. В здравоохранение пришел рынок. Мир изменился. Все обрело свою цену. В том числе и "бесплатное" (бюджетное) здравоохранение, и имущественное благополучие медиков, и благоразумие чиновников от медицины и от власти.
Издержки становления рынка в здравоохранении наглядно продемонстрировали необходимость укрепления регулятивной функции права. В простейшем варианте для этого достаточно всего лишь установить корректные правила игры, и, придерживаться их. А в случае недоразумений иметь под рукой законы, чтобы на них ссылаться. Но, как оказалось, многие их существующих законов безвозвратно устарели, ранее сложившиеся правовые институты нуждаются в переориентировке, а некоторые, например "медицинское право", вообще отсутствуют.
В наиболее общем понимании медицинское (здравоохранительное) право - пограничная комплексная отрасль национального права государства (Украины), предназначенная для регулирования здравоохранительных и других, тесно связанных с ними отношений.
К здравоохранительным - относят общественные отношения, которые складываются в процессе реализации прав граждан на охрану здоровья: при оказании медицинской помощи; при организации лечебно-диагностического процесса; при проведении медико-профилактических и санитарно-эпидемиологических мероприятий.
К отношениям, тесно связанным со здравоохранительными, и поэтому входящими в сферу отраслевого регулирования относят отношения по организации системы здравоохранения, управлению здравоохранением, организации обязательного и добровольного медицинского страхования, проведению лицензирования и аккредитации медицинских учреждений, экспертизе качества медицинской помощи. Наступил момент, когда необходимо признать, что отношения "пациент-врач ", ("пациент - медицинское учреждение") являются гражданско-правовыми по своей природе.
Навязываемые населению мнения о том, что работа врача - это только высокий долг, обязанность бескорыстного служения человечеству и т.п. - безграмотны с юридической точки зрения. Позиция Законодателя вполне конкретна: главной чертой права является - формальная определенность, которая не может оперировать нравственно-этическими или моральными категориями. Пора, наконец, признать и в Украине позицию Всемирной Организации Здравоохранения (ВОЗ), которая рассматривает деятельность по оказанию медицинской помощи, как возмездную работу, а для регламентации этой работы абсолютно необходимо развитие "медицинского права", которого до настоящего времени, по сути, нет.
Медицинское право, в свою очередь должно состоять из системы институтов - например: институт права граждан на охрану здоровья; институт прав пациентов; институт медицинского страхования; институт контроля качества медицинской помощи; институт защиты прав граждан в области охраны здоровья и прав пациентов и пр. Их роль будет заключаться в регулировании отношений по реализации прав граждан на охрану здоровья и доступную качественную медицинскую помощь.
В условиях командно-административной системы врачи не нуждались в углублении правовых знаний, поскольку эта система включала в себя как само собой разумеющееся бесправие больного. Поэтому, когда появились элементы демократической системы общества, врачи не смогли перестроиться, поскольку были изначально безграмотны в вопросах права, да в этом и не было нужды.
Подавляющее большинство нынешних руководителей учреждений здравоохранения воспитаны командно-административной системой (ортодоксальные управленцы). Они абсолютно уверены в том, что лучшие знатоки права - это они сами, поэтому дальше этого убеждения они уже никогда не сдвинутся. Понятно, что в правовом государстве - это "путь в никуда".
С другой стороны, повышение правовой грамотности и агрессивности населения, привело к тому, что пациенты изменились и ведут себя в духе времени. Только меньшинство из них готово к конструктивному диалогу, большинство - лишь к непримиримому обличению. Мало кто из них будет удовлетворен покаянным словом врача. Сегодня все измеряется в материальных ценностях. Размеры требуемых компенсаций (отступных) выражаются суммами с многими нулями, причем четко прослеживается тенденция к построению своеобразного бизнеса на том, чтобы на чем-либо "подловить" медицинское учреждение или врача. Появилась новая разновидность пациента - "пациент-рэкетер".
Важно и то, что пациент не одинок. На медицинском рынке появились страховые кампании, общества защиты прав потребителя (пациента) и прочие организации. В итоге врачи вновь убедились в необходимости юридической защиты. Но возник вопрос о том, кто в состоянии ее осуществить? Юрист общей практики абсолютно не искушен в специфике медицинской деятельности. Это может осилить только юрист с медицинским образованием. Немаловажно и то, что профессионал по медицинскому праву едва ли смирится с символической зарплатой, которую может ему установить руководитель медицинской организации. Больница, даже частная клиника - не банк, чтобы позволить себе достойно содержать юриста.
В настоящее время, разногласия в научных и практических аспектах, отсутствие единых классификаций и четких рекомендаций по выбору диагностической и лечебной программ, закладывает фундамент юридических и экономических конфликтов, когда в силу перехода здравоохранения на финансирование системой страховых кампаний неизбежно возникнут разногласия между сетью практических учреждений и экспертных групп. Идеально, если врачи, лечившие больного и эксперты, проводящие анализ результатов лечения принадлежат к одной школе. А если к разным, да еще и непримиримо конкурирующим? Нетрудно прогнозировать возникновения конфликтных ситуаций. Удовлетворение же судом хотя бы одного иска с признанием диагностических и тактических ошибок медицинского персонала, при соответствующем освещении в средствах массовой информации, особенно в "желтой прессе", неминуемо приведет к лавинообразному росту числа "врачебных дел".
Одним из выходов в такой ситуации могла бы стать, заимствованная из экономики, система медицинского аудита с соблюдением принципа "проверки равного", т.е. проверки аудитора (эксперта) другими аудиторами. Однако такой подход будет затруднен ввиду чрезмерной вариабельности поведения врачей.
Общественный диалог
В этих заметках невозможно охватить все проблемы здравоохранения. Однако, можно надеяться, что в целом удалось рассказать о том, что требуют скорейшего решения и при этом намечены пути реформ. Так как результаты реформы здравоохранения скажутся на каждом, кто лечится и на каждом, кто лечит, она не может быть навязана сверху или со стороны, а должна сопровождаться общественным диалогом, поскольку наилучшие результаты достигаются именно таким путем.
Спасение и улучшение здоровья народа возможно только в том случае, если все общество, включая правительство, политические партии и движения, широкие слои населения примут общенациональное решение спасти жизнь, здоровье и будущее народа, найдут адекватные финансовые и технические средства для решения этой громадной задачи. Без активного и сознательного отношения каждого человека к своему здоровью и здоровью других людей, без активного участия населения в реформе здравоохранения эффективное функционирование медицины просто невозможно.
***
Немного цинизма
Беда нашей украинской медицины в том, что сами врачи чрезвычайно инертны, и, по большому счету ни на что не способны. "Настоящих буйных мало". При проведении всех этих, так называемых, «реформ» никто у них ничего не спросили - а они даже не пикнули. (Только академик А.В. Фролькис, ныне покойный, прокомментировал направление «реформ» бессмертной фразой – «Импотенция не лечится кастрацией»).
При своей унизительной зарплате, при том, что им ее годами не платили - врачи за все это время ни разу не выступили. Рабочие сидели на рельсах, учителя голодали, а медики только ныли и работали. Только сейчас, слава Богу, студенты-медики все-таки решились отстаивать свое право на свободный выбор профессии.
С одной стороны, это связано с тем, что советские врачи, а сейчас у нас в медицине работают именно советские врачи (Те, кто побойче, еще в самом начале перестройки уехали на Запад) - очень трусливый народ, ужасно корпоративный, несамостоятельный и полностью зависимый от самодурства начальства. Всю жизнь они "стараются соответствовать" жестким и сложным правилам системы, поэтому боятся оказаться крайними. Дисциплина в медицине на самом деле гораздо круче, чем в армии, - потому что речь идет об очень большой ответственности, и, отнюдь не мнимой, возможности остаться безработным. В результате, при внешней важности, врачи становятся удивительно бесхребетными. До боли похожи они на героев чеховского «Вишневого сада». Только вздыхают и плачутся. А «сад» тем временем вырубают.
С другой стороны, профессиональная этика, а точнее вбитые в голову населения и медиков коммунистические «морально-этические принципы работы советского врача», (аморальные по отношению к врачам) - подложила медикам большую свинью. Законодатель, чиновники и начальство активно используют клятву Гиппократа, чтобы морочить медикам голову - дескать - "поклялись - терпите". Хотя клятва Гиппократа - не кодекс врача-бессребреника.
То, что происходит в медицине сейчас, (децентрализация отрасли, лоббирование обязательного медицинского страхования и реанимация земского – «семейного врача») – приведет к неуправляемому «беспределу», очередному ограблению народа, уничтожению «узких» специалистов и скрытой «прихватизации», всего того, что в медицине еще не украдено, кланом страховиков в сговоре с чиновниками от медицины.
Для «биомассы» (определение народа одним из нынешних политиков-олигархов) создается диспетчер - «семейный врач». Для богатых (т.н. элиты) - все остальное. Прямо как в лозунге - «Вся власть принадлежит народу, а остальное - этой власти».
Если бы врачи были способны за себя постоять, если бы у них были настоящие боевитые профсоюзы, если бы они отказались работать за такие деньги, которые им как кость-подачку бросает общество, то медицина стала бы предметом публичной политики. Они могли бы заставить общество, наконец, подумать, на что оно готово ради сохранения собственного здоровья. А пока этого не будет, никаких серьезных изменений нас не ждет.
И дальше будет то же самое. В публичной политике у нас остался один вопрос: существует ли медицинская политика вообще?
Ни у одной партии нет ни только программы медицинской реформы, но и просто четкой позиции. Есть только «реформофрения». Чиновники, имитируя бурную деятельность, шелестят бумажками. Откроешь официальный сайт Минздрава - плохо становится от обилия циркуляров, постановлений, приказов и дополнений. Вот только идеологии отрасли нет. Трудятся непрофессионалы-псевдореформаторы в темных кулуарах Минздрава в порядке бюрократического обсуждения и согласования позиций. Какая власть - такая и медицина.
Публичное обсуждение медицинских вопросов не нужно никому. Посмотрите хотя бы на проплешины в сессионном зале Верховной Рады, когда выступают медики? Пустых кресел намного больше, чем присутствующих слуг народа. Это понятно. Медицина - не распределение портфелей председателей профильных комитетов, не утверждение статей бюджета, не создание "свободных (от соблюдения законов?) экономических зон, и, не распределение "вкусных" инвестиций. За лоббирование медицинских вопросов "куш" не получишь. Совесть и власть несовместимы.
Но чтобы произошла медицинская реформа, нужно, чтобы общество действительно этого захотело, чтобы не только политики, но и простые люди заговорили об этом. Тогда нация сможет заказать государству сделать эту реформу и сможет требовать результата. Пока что все в Украине меняется в обратную сторону - так что думаю, надеяться не на что.
Пока же, предлагаю выпить за нашу славную украинскую медицину. Стоя. Не чокаясь. Потому что это - поминки.
Я не случайно привел выступления этих двух профессоров. Во-первых, это наиболее внятно озвученные позиции кого-либо из всей медицинской элиты Украины. Во-вторых, они реально отражают состояние дел по реформированию системы украинского здравоохранения.
В частности если анализировать выступление Н.Е. Полищука, то сразу становится видно, что политическая патетика затмевает собой весь идеологический и технологический процесс реформирования. В общем, хороший доклад, если бы он был предназначен только для прессы или конференции партии «Наша Украина», но не для коллегии профессионалов, которые ответственны за реальное состояние дел в отрасли. То, что у нас историческое время мы знаем вот уже 15 лет – время упадка и разрухи, время пустой болтовни и неправды. Зачем нам об этом напоминать еще? В чем же истинная суть и с чего надо немедленно начинать? Когда же и как начнется соответствующее современным реалиям истинное реформирование? Какая последовательность дальнейших практических действий? Все это не вытекает из доклада. Соответственно непонятно в каком направлении нам работать и куда нам вести за собой армию медработников.
Анализ нынешнего состояния дел, предоставленный О.Е. Бобровым мне кажется очень близким к истинному. Особенно точно сформулированы возможности выбора направлений развития. Я напомню их:
- Первое направление заключается в постепенном и поэтапном реформировании сложившейся системы с сохранением всего лучшего опыта и устранении слабых сторон.
- Вторым направлением является полное разрушение “до основания” советской системы и строительство новой, основанной на децентрализации здравоохранения, введении ОМС и "института семейного врача".
Я думаю, что это тот самый ключевой момент, который характеризует состояние дел в здравоохранении на Украине. Тот момент, от которого нам придется отталкиваться, чтобы выяснить верные пути развития.
Также очень правильно мнение его о концентрации усилий реформирования в мощный кулак, однако истинное направление реформ понимается им не совсем точно.
2. Особенности современного мира
В конце двадцатого века активно начали проявляться процессы бурной планетарной модернизации. В основе его лежит гигантский скачок в развитии мировой экономики. Серьезным импульсом этому послужило качественное совершенствование транспорта и средств связи. Контакты между странами, регионами и континентами ускорились, уплотнились и упростились, то есть стали доступнее для большей части населения.
Эти тенденции, проявляющиеся в международной кооперации во всех сферах политической жизни, можно определить как переход от классической внешней политики к мировой внутренней политики. Произошло географическое сжатие мирового пространства, требующее новых форм взаимоотношений. В свою очередь это влечет за собой:
1) повсеместное внедрение достижений научно-технического прогресса в нашу обычную жизнь;
2) взаимопроникновение экономик разных стран, и как следствие ужесточение конкуренции, обязывающее к соблюдению самых жестких требований в технологических процессах делопроизводства.
Как известно, мир не стоит на месте. Новые технологии научно-технического прогресса открывают в деятельности человечества все новые и новые возможности. Особенностью нынешнего времени является резкий рост информационных технологий, что подразумевает под собой:
- моментальная скорость, всесторонняя фиксация и контроль результатов профессиональной деятельности;
- нереализуемые ранее возможности распространения знаний и информации посредством, главным образом, стационарных и мобильных сетей с подключением к ним ПЭВМ;
- резкое увеличение творческого содержания человеческой жизни и раскрепощение деятельности, в частности отсутствие необходимости. постоянно находиться на рабочем месте и возможность обмениваться информацией независимо от своего месторасположения.
Точнее всего о результатах внедрения современных технологий высказался Билл Гейтс.
В ХХI веке самым главным фактором станет скорость: скорость ведения бизнеса и скорость его изменений. Чтобы держать руку на пульсе событий и вовремя предвидеть грядущие перемены, организациям необходимо радикально усовершенствовать свои информационные потоки.
Современные информационные потоки, позволяющие правильно организовать бизнес-процессы и выработать правильные стратегии, невозможны без "электронной нервной системы". Большинству организаций не хватает информации для того, чтобы как следует разобраться в ключевых аспектах своей деятельности.
"Электронная нервная система" поможет им лучше понять свой бизнес и использовать это понимание для повышения его эффективности. Именно инфраструктура, в основе которой лежат информационные потоки, станет в ХХI веке "гвоздем программы".
В ближайшие десять лет бизнес изменится сильнее, чем за предыдущие пятьдесят.
Готовясь к выступлению на первой конференции руководителей и топ-менеджеров компаний весной 1997 года, я думал о том, насколько же компьютерная эпоха изменит мир бизнеса. Сначала я хотел посвятить свою речь чудесам современной технической мысли, но вместо этого решил обратиться к тем вопросам, которые постоянно занимают умы руководителей фирм. Как использовать достижения технического прогресса в бизнесе? К чему это приведет? И как помогут вам оставаться "на коне" и через пять лет, и через десять? Но обо всем по порядку.
Если в 80-е годы все решало качество, а в 90-е - реинженеринг бизнеса, то ключевая концепция нынешнего десятилетия - "скорость". Здесь и скорость изменения характера бизнеса; здесь и вопросы оперативности управления бизнес-процессами; здесь и динамика изменения образа жизни потребителей и их запросов под влиянием все большей доступности информации. Скорость роста качества продукции и скорость совершенствования бизнес-процессов будут намного выше, а при достаточно большом значении этих показателей произойдет изменение характера самого бизнеса. Если компания, выпускающая или распространяющая продукцию, способна отреагировать на рыночную ситуацию не за несколько недель, а за несколько часов, то, по сути, она уже становится компанией, занимающейся услугами по предложению этой продукции.
Основа всех этих изменений поразительно проста: это поток цифровой информации. Мы уже лет тридцать живем в информационную эру, но покупатели все еще ищут продавцов по старинке, поскольку основная часть обмена информацией между компаниями по-прежнему происходит с помощью бумажных носителей. Да, многие используют возможности информационных технологий - но лишь для контроля за основными операциями: управлением производственными системами, составлением счетов, ведением бухгалтерского учета и расчета налогов. Все это - не более чем автоматизация старых процессов.
И только очень немногие используют эти технологии действительно по назначению, то есть для организации новых, радикально усовершенствованных бизнес-процессов, которые позволят сотрудникам полностью раскрыть свои способности и обеспечат возможность выработки ответа на любые изменения условий с такой скоростью, которая необходима для успешной конкуренции в новом мире "высокоскоростного" бизнеса. Большинство компаний не осознает, что сегодня средства реализации таких изменений уже доступны каждому. И хотя очень многие проблемы в бизнесе являются по своей сути проблемами информационными, почти никто не обращается с информацией так, как она того заслуживает.
Похоже, очень многие руководители верхнего эшелона до сих пор считают, что отсутствие своевременной информации - это данность. Что ж, когда люди годами живут, не имея информации "на кончиках пальцев", они и не могут знать, чего лишены. Одной из задач моего выступления перед исполнительными директорами компаний было поднять уровень их запросов. Я хотел, чтобы эти люди поняли, какие смехотворно малые количества полезной и содержательной информации они привыкли получать в обмен на свои капиталовложения в информационные технологии - и схватились бы за головы. Я хотел, чтобы они почувствовали необходимость создания потока информации для быстрого получения точных сведений о том, что в действительности происходит с их клиентами.
Даже компании, не жалеющие денег на информационные технологии, получают от своих вложений далеко не все, что могли бы. Интересно, что это несоответствие не устраняется одним только повышением объема капиталовложений. Дело в том, что большинство компаний вкладывает основные средства в элементарные частицы информационного комплекса: персональные компьютеры для офисных деловых приложений, сети и электронную почту для организации связи, приложения поддержки основного бизнеса. Восемьдесят процентов средств от общего объема капиталовложений среднестатистической компании идут на технологии, которые могут обеспечить создание самых эффективных информационных коммуникаций, а вот отдача при этом составляет лишь 20% от тех преимуществ, которые доступны уже сегодня. Неадекватность результата затратам объясняется, во-первых, недостаточной осведомленностью в вопросах возможностей, предоставляемых современными технологиями, и во-вторых - неполным использованием этих возможностей, даже когда у организации на руках есть все средства для оперативной доставки нужной информации всем сотрудникам компании.
НОВЫЕ ТЕХНОЛОГИИ ОТКРЫВАЮТ НОВЫЕ ВОЗМОЖНОСТИ
Сегодня большинство компаний обращается с информацией так, как это было уместно несколько лет назад. Еще в 80-х и даже в начале 90-х годов содержательная информация стоила чрезвычайно дорого, а средства для ее анализа и распространения практически отсутствовали. Но сегодня, на пороге XXI века, мы располагаем новыми программными средствами и средствами доступа, обеспечивающими получение информации, коллективную работу с ней и принятие решений на ее основе. Несмотря на свою мощь, эти средства просты в обращении, так что они поистине достойны электронной эры.
Впервые стало возможным представление любого вида информации - чисел, текстов, звука, изображения - в цифровом формате, пригодном для хранения и обработки в любом компьютере, а также для передачи с компьютера на компьютер. Впервые стандартная аппаратура в сочетании со стандартной программной платформой обеспечивает ту самую "экономию от роста масштабов", которая делает мощные компьютерные системы недорогими и, следовательно, доступными для компаний любого уровня. Информацию, предоставляемую такими системами, может получать и анализировать любой работник интеллектуального труда - для этого он имеет в своем распоряжении замечательный инструмент - компьютер, который неспроста называется "персональным". Микропроцессорная революция не только обеспечивает экспоненциальный рост мощности ПК, благодаря ей мы находимся на пороге появления целого поколения личных электронных "компаньонов" - карманных компьютеров, автомобильных компьютеров, смарт-карт и других устройств, которые сделают использование цифровой информации повсеместным. Ключевым фактором здесь является прогресс в Интернет-технологиях, который обеспечит доступ к общемировому информационному пространству любому пользователю.
В информационную эру понятие связи получает более широкое толкование, нежели просто обеспечение контакта между людьми. Интернет создает новое единое пространство обмена информацией, сотрудничества и торговли. Это новая реальность, в которой непосредственность и оперативность телевизионных или телефонных сообщений сочетается с глубиной и содержательностью, свойственными сообщениям письменным. Но есть у этой реальности и две особенности, отличающие ее от телетехнологий: во-первых, с ее помощью отыскивается нужная информация; во-вторых, она позволяет объединять людей в группы по интересам.
Возникающие сегодня новые стандарты оборудования, программного обеспечения и средств связи должны заново сформировать модели поведения пользователя на работе и в быту. Не пройдет и десяти лет, как для большинства людей ПК станет незаменимым атрибутом домашней и рабочей обстановки, а электронная почта и связь через Интернет - обычным делом, они будут носить с собой цифровые устройства, хранящие их личную и деловую информацию. Появятся новые потребительские устройства, которые будут обрабатывать практически любой вид информации - текст, числа, голос, фотографии, видеозаписи - в цифровом формате. Когда я говорю "веб-стиль жизни" и "веб-стиль работы", я имею в виду именно поведение людей, пользующихся возможностями Сети в офисе и дома. Сегодня схема доступа к информации выглядит так: человек сидит за своим письменным столом, а связь с Интернетом осуществляется посредством материального кабеля. Но через некоторое время переносные цифровые устройства будут сопровождать нас везде, обеспечивая нам постоянный контакт с другими цифровыми устройствами и с другими людьми. Счетчики электроэнергии и расхода воды, системы сигнализации, автомобили и прочие материальные предметы нашего повседневного быта будут готовы в любой момент отчитаться о своем состоянии через Интернет. Все упомянутые сферы применения электронной информации подходят сегодня к "точке перегиба" - моменту, когда перемены в характере их использования потребителями станут стремительными и массовыми. В совокупности все эти изменения приведут к радикальному преобразованию, как мира бизнеса, так и нашей повседневной жизни.
Microsoft и ряд других компаний уже сейчас проводят реорганизацию своих бизнес-процессов с учетом веб-стиля работы. Переход от разобщенной работы людей с бумажными носителями информации к коллективному труду с электронными документами позволяет нам экономить целые недели при выполнении различных производственных задач, в частности при составлении бюджета. Используя электронные средства организации работы, группа людей может выполнять совместные действия почти так же быстро, как одно действие выполняется одним человеком - но только добавьте сюда еще и всю мощь объединенного интеллекта членов коллектива. Сильные коллективы потому и сильные, что над идеей каждого там думают все. Чем быстрее доступ к информации о сбыте нашей продукции, о деятельности наших партнеров и, что самое главное, о наших клиентах, тем быстрее мы можем реагировать на проблемы и использовать открывающиеся возможности. Другие новаторские коллективы, которые переходят на электронные методы ведения бизнеса, также достигают поразительных результатов.
Для нужд нашей организации мы создали новый разум, в основе которого лежат электронные технологии. Только не подумайте, что я путаю физику с метафизикой или заговариваюсь, насмотревшись футурологокибернетических зрелищ Star Trek. Нет, я говорю о вещах реальных и важных, просто они новы и, может быть, поэтому непривычны. Для успешной работы в электронную эру мы специально разработали новую электронную инфраструктуру. Она похожа на нервную систему человека. Реальная нервная система приводит в действие ваши рефлексы, которые позволяют вам адекватно реагировать на возникновение опасности или потребности. Реальная нервная система предоставляет вам информацию, необходимую для анализа ситуации и принятия решений. Ваша нервная система извещает вас о событиях, требующих немедленной реакции, и блокирует поступление несущественной информации. Так и компаниям важно иметь свою нервную систему - ту, что обеспечит ей устойчивое и эффективное развитие, гарантирует незамедлительный ответ на чрезвычайную ситуацию, своевременно известит о появлении новых возможностей, быстро донесет полезную информацию до сотрудников компании, не допустит проволочек в принятии решений и работе с клиентами.
С этими мыслями я вносил последние штрихи в текст выступления перед руководителями компаний, когда в голове совершенно неожиданно возникла новая концепция - "электронная нервная система". "Электронная нервная система" организации функционирует как нервная система человека, обеспечивая движение глубоко интегрированных потоков информации, поступающих в нужное время в нужные части организации. "Электронная нервная система" есть совокупность электронных процессов, с помощью которой компания воспринимает мир и адекватно реагирует на изменения, происходящие в нем, будь то новое событие в стане конкурентов или возникновение новой потребности у клиентов. Для создания "электронной нервной системы" требуется оборудование и программное обеспечение; от обычной компьютерной сети ее отличают точность, оперативность и богатство предоставляемой информации, что дает интеллектуальным работникам возможность осуществлять коллективную деятельность и вырабатывать оригинальные решения.
Так темой моего выступления стала концепция создания "электронной нервной системы". Я хотел, чтобы руководители компаний поняли, какие потенциальные возможности открываются в связи с этим. Чтобы они загорелись идеей правильной организации информационных потоков и совершенствования своей деятельности на базе технологий, позволяющих делать это, ведь при хорошей организации информационных потоков намного легче правильно организовать бизнес-процессы. Я хотел, чтобы они поняли: поскольку "электронная нервная система" будет с пользой служить каждому подразделению и каждому сотруднику, то именно от них, представителей высшего руководства компаний, зависит, повернется ли корпоративная культура лицом к живительному потоку оцифрованной информации, войдет ли веб-стиль в плоть и кровь организации. А для этого в первую очередь сами руководители должны поближе познакомиться с цифровыми технологиями, чтобы понять, какие коренные изменения они могут произвести в бизнес-процессах.
Позже многие из слушателей просили меня поподробней рассказать об "электронной нервной системе". По мере того как я развивал эту тему, и мои идеи облекались плотью, многие другие высшие руководители, менеджеры бизнеса и специалисты по информационным технологиям обращались с конкретными вопросами. Ежегодно нашу штаб-квартиру посещают тысячи клиентов: они хотят познакомиться с нашей внутренней управленческой структурой, интересуются принципами функционирования нашей "электронной нервной системы", спрашивают, как им организовать подобное у себя. Эта книга - мой ответ на такие вопросы.
Я написал эту книгу для исполнительных директоров компаний, других руководящих работников и менеджеров всех уровней. Я рассказываю в ней, как с помощью "электронной нервной системы" можно изменить любую организацию, сделав ее более динамичной за счет совершенствования трех главных составляющих всякого вида деятельности - отношений с клиентами, партнерами, коллективом сотрудников. Я выстроил повествование вокруг трех корпоративных функций, соответствующих этим компонентам, - это коммерция, управленческая деятельность, деловые операции. Я начинаю с коммерции, поскольку именно эту сферу веб-стиль жизни меняет в первую очередь, и в силу именно этих изменений компании начинают реструктурировать методы управления знаниями и осуществления деловых операций, чтобы не отстать от жизни. В других разделах книги я говорю о важной роли организации информационных потоков и рассматриваю опыт конкретных фирм, пример которых может пригодиться многим. Вы не раз увидите, как эффективный контур электронной обратной связи обеспечивает быструю адаптацию в условиях постоянно изменяющейся среды, ибо основное назначение "электронной нервной системы" - поддерживать условия, в которых сотрудники сообща занимаются выработкой и внедрением новых, эффективных стратегий. В этом и есть главный плюс перехода к веб-стилю работы.
"Бизнес со скоростью мысли" - не техническая книга. На ее страницах я агитирую за внедрение электронных технологий в работу и привожу примеры их практического использования при решении реальных проблем. Исполнительный директор одной компании, прочитавший черновой вариант этой книги, сказал, что приведенные примеры помогли ему понять, как "электронная нервная система" может быть использована в его организации. Мне было очень приятно услышать его слова: "Читая книгу и делая заметки для вас, я одновременно намечал план мероприятий для моей компании". Я надеюсь, что и другие читатели, чья жизнь так или иначе связана с бизнесом, найдут для себя в этой книге полезные практические советы. Те, кто интересуется техническими подробностями, могут обратиться на сопутствующий книге веб-сайт по адресу www.Speed-of-Thought.com, где уделяется больше внимания рассмотренным примерам, рассказывается о способах оценки возможностей вашей информационной системы, об архитектурных подходах к созданию "электронной нервной системы" и методологических аспектах этого вопроса. На этом же сайте имеются ссылки на другие ресурсы Сети, которые упоминаются в книге.
Ниже перечислены двенадцать основных условий, которые нужно выполнить, чтобы поток электронной информации вошел в плоть и кровь вашей компании.
При осуществлении интеллектуальной деятельности:
Обеспечьте, чтобы обмен информацией в вашей организации осуществлялся с помощью электронной почты. Только тогда вы сможете реагировать на события с должной скоростью.
Изучайте данные о сбыте в оперативном режиме - так легче обнаруживать закономерности и обмениваться соображениями. Вы должны понимать глобальные тенденции и одновременно обеспечивать каждому клиенту индивидуальный подход.
Применяйте для анализа бизнеса ПК. Избавьте своих интеллектуальных работников от рутины и дайте им возможность сосредоточиться на выполнении требующей настоящих умственных усилий работы по совершенствованию продукции и услуг, по повышению рентабельности.
Используйте электронные инструменты для создания виртуальных групп из сотрудников различных подразделений: пусть сотрудники обмениваются информацией и вместе работают над своими идеями - все это в реальном времени и вне зависимости от того, в какой точке планеты находится каждый из них. Ведите электронную летопись вашей организации, пусть ее изучают все ваши сотрудники.
Преобразуйте все бумажные процессы в электронные, устраняя тем самым узкие места в управлении и освобождая работников интеллектуального труда для более важных задач.
При осуществлении деловых операций:
Применяйте электронные инструменты для ликвидации рабочих мест, предполагающих рутинное выполнение одной задачи, или для преобразования их в рабочие места, требующие навыков интеллектуальной работы.
Создайте электронный контур обратной связи, служащий повышению эффективности физических процессов и качества предлагаемых продуктов и услуг. Каждый сотрудник должен иметь возможность легко отслеживать все ключевые показатели деятельности компании.
Используйте электронные системы для направления рекламаций клиентов непосредственно тем сотрудникам, которые реально могут усовершенствовать продукт или услугу.
Используйте электронные коммуникации для переопределения характера вашего бизнеса и его границ. Динамически расширяйте или сужайте ваш бизнес в зависимости от ситуации на рынке.
При осуществлении коммерческой деятельности:
Обменивайте информацию на время. Сокращайте цикл подготовки продуктов за счет перехода на электронные транзакции со всеми поставщиками и партнерами и преобразуйте все бизнес-процессы в духе слаженной, синхронной работы по принципу "точно в срок".
Применяйте электронные способы оказания услуг и сбыта товаров, чтобы устранить посредников из ваших транзакций с клиентами. А если вы сами являетесь посредником, применяйте электронные инструменты для добавления полезных качеств предлагаемым товарам или услугам.
Используйте электронные инструменты для помощи вашим заказчикам в самостоятельном решении проблем, оставляя личные контакты для реакции на самые сложные и значимые из клиентских запросов.
Каждая глава книги посвящена рассмотрению одного или нескольких перечисленных пунктов, и это не случайно - правильная организация информационных потоков позволяет решать одновременно несколько задач. На самом деле ключевым элементом "электронной нервной системы" является координация деятельности в упомянутых трех различных областях - управлении знаниями, деловых операциях и коммерции.
Некоторые примеры, особенно в области деловых операций, взяты из деятельности Microsoft. Тому есть две причины. Во-первых, клиенты хотят знать, как компания, выступающая апологетом информационных технологий, сама использует их на практике. Живет ли она в соответствии с убеждениями, которые столь активно пропагандирует? Во-вторых, применение электронных систем для решения реальных проблем, с которыми наша компания сталкивается в своей деятельности, - это область, которая мне знакома во всех подробностях. И в то же время я искал положительные примеры в деятельности десятков других компаний-новаторов, работающих в различных отраслях, поскольку хотел показать широкую применимость концепции "электронной нервной системы". И должен сказать, что в деле организации сотрудничества на базе электронных технологий некоторые компании продвинулись дальше нас.
В заключение повторюсь: успеха в ближайшем десятилетии добьются только те компании, которые сумеют реорганизовать свою работу с помощью электронного инструментария. Только это позволит им быстро принимать правильные решения, предпринимать эффективные действия и поддерживать тесные плодотворные связи со своими клиентами. Я надеюсь, что, прочитав эту книгу, вы будете воодушевлены теми перспективами, которые откроет перед человечеством прогресс в ближайшие десять лет. С переходом на электронные технологии вы окажетесь на гребне ударной волны перемен, которая потрясет вчерашние стандарты бизнеса. "Электронная нервная система" позволит вам вести бизнес со скоростью мысли, а это и есть ключ к успеху в двадцать первом веке.
Часть I. ИНФОРМАЦИОННЫЕ ПОТОКИ - кровеносная система вашего бизнеса
1. УПРАВЛЯЙТЕ, ОПИРАЯСЬ НА ФАКТЫ
Хорошо организованные информационные потоки - главное средство выделить вашу компанию из числа конкурентов, они являются кровеносной системой любого бизнеса. Именно информация в первую очередь поможет вам правильно выбрать сферу приложения своих сил. Пример из истории General Motors иллюстрирует ту важную роль, которую информация могла сыграть даже в традиционной, до компьютерной промышленности. "Электронная нервная система" дает возможность организовать в вашей компании "информационную работу" за счет внедрения цифровых процессов, облегчающих принятие решений. Руководители среднего звена не меньше, чем высшее руководство, нуждаются в конкретных цифрах, сведенных в единообразные отчеты. Этот тезис иллюстрируется на примере проведенной Microsoft унификации финансовых отчетов всех своих заграничных отделений, а также эволюции административных информационных систем.
Принятие делового решения требует большой подготовительной работы - поиска и проверки фактов и обстоятельств, касающихся технологий, рынка и других, столь же изменчивых аспектов бизнеса. В наше время бурный технический прогресс заставляет вести поиск фактов постоянно. Альфред Слоун. "Мои годы в General Motors"
Я твердо верю в одну простую вещь: самый надежный способ выделить свою компанию среди конкурентов, оторваться от толпы преследователей - это хорошо организовать работу с информацией. Именно то, как вы собираете, организуете и используете информацию, определяет, победите вы или проиграете. Число конкурентов растет. Растет объем информации о них, а также о рынке, который теперь становится глобальным. И победят те компании, которые смогут внедрить у себя "электронную нервную систему" высшего класса - ту, что обеспечивает бесперебойное движение информации ради интенсивного постоянного развития интеллекта компании.
Я предвижу ваши возражения. Нет, скажете вы, главное для успеха - построить эффективные рабочие процессы! Обеспечить качество! Создать у потребителей положительный образ торговой марки и завоевать значительную долю рынка! Наладить тесные взаимоотношения с клиентами! Ну конечно, отвечаю я, все это нужно для того, чтобы стать лидером. Если ваша компания работает через пень-колоду, если вы не заботитесь о качестве, если не предпринимаете серьезных усилий по рекламе своей торговой марки и если обслуживание клиентов у вас налажено плохо - вам ничто не поможет. Неправильная стратегия провалится в любом случае, как бы хорошо ни была организована работа с информацией. А плохое исполнение погубит самую хорошую стратегию. Если вы сделаете слишком много ошибок, то прогорите.
Однако какими бы достоинствами вы ни обладали - умными сотрудниками, замечательными продуктами, хорошим отношением клиентов, солидным счетом в банке, - сегодня вам необходимо еще и обеспечить в компании быстрое движение полезной информации, которое поможет лучше организовать рабочие процессы, повысить качество продукции и эффективность деятельности. У большинства компаний есть хорошие сотрудники. Большинство компаний хотят правильно работать со своими клиентами. В недрах большинства организаций имеются полезные данные, которые могли бы очень пригодиться их сотрудникам. Информационные потоки - это кровеносная система вашей компании; они позволяют вам добиться максимальной отдачи от сотрудников и получить необходимые сведения от клиентов. Проверьте, достаточно ли у вас информации, чтобы ответить на следующие вопросы:
Что думают клиенты о ваших продуктах? Какие новые возможности хотят в них видеть? Решений, каких проблем ждут от вас?
С какими проблемами сталкиваются ваши дистрибьюторы и реселлеры в ходе сбыта вашей продукции или при работе с вашей компанией?
В каких областях вашего бизнеса вы уступаете конкурентам и почему?
Если потребности ваших клиентов изменятся, станете ли вы разрабатывать новые возможности?
На какие недавно возникшие рынки вам нужно выйти?
"Электронная нервная система" не гарантирует правильных ответов на эти вопросы. Зато она избавит вас от бремени старых бумажных процессов, и у вас высвободится время, чтобы над этими вопросами задуматься. Она даст вам данные, чтобы вы могли начать думать немедленно, она своевременно обеспечит вас информацией о тенденциях развития бизнеса. Наконец, "электронная нервная система" позволит фактам и идеям быстро всплывать на уровень высшего руководства из самых глубин вашей организации, от людей, обладающих информацией, связанной с этими вопросами, - кстати, весьма вероятно, что они знают и многие из ответов. И самое главное - "электронная нервная система" позволит вам делать все это быстро.
В отношении работы сети первичной медико-санитарной помощи надо заметить, что современные информационные технологии кардинально меняют результаты работы современного медицинского персонала. Происходит автоматизация врачебного делопроизводства, что влечет за собой резкое увеличение скорости, объема и количества врачебных диагностических, а также лечебных манипуляций при минимальном количестве медицинского персонала. Современные информационные технологии позволяют моментально:
- получить всю информацию о пациенте (паспортные данные, данные проведенного обследования и лечения во всех учреждениях, динамика диспансерного наблюдения, вакцинации и других профилактических мероприятиях);
- иметь доступ к справочной информации относительно его патологии, назначаемых лекарственных препаратах;
- в случае необходимости проконсультироваться на удалении у специалиста и точно направить его в учреждение, где ему будет оказана исчерпывающая специализированная помощь. При этом необходимость в одном из промежуточных этапов оказания помощи автоматически будет отпадать;
- современные информационные технологии позволяют моментально контролировать объем и качество оказываемой помощи, и результаты лечения на этапах как снизу, так и сверху;
- современные информационные технологии позволяют моментально получить статистические данные для планирования управленческого решения медицинского характера;
- современные информационные технологии позволяют с помощью средств электронной почты и видеоконференций проводить беспрерывное обучение медицинского персонала или консультирование персонала в режиме реального времени;
- наличие компьютеризированных малогабаритных приборов позволят максимально, быстро и качественно обследовать пациента. Причем современные диагностические приборы без труда позволяют перевести печатную, видео, и другую информацию в цифровой вид. Т.е. в состояние максимально удобное для регистрации, обработки, автоматического расчета, анализа, хранения и пересылки;
- наличие экспертных компьютерных программ, являющихся частью искусственного интеллекта, позволяет быстро сориентироваться в сложных диагностических ситуациях по нескольким специальностям, что значительно ускоряет время излечения пациента;
- современные информационные технологии позволяют создавать системы протезирования и искусственные органы, предназначенные для замещения отсутствующих или коррекции неудовлетворительно функционирующих органов и систем организма человека. К числу наиболее широко распространенных систем протезирования относятся микропроцессорные водители сердечного ритма, имплантируемые дозаторы инсулина, элекромиостимуляторы и т. п. Что позволяет упростить схему и улучшить качество диспансеризации пациента;
- наличие достоверных экспресс-методов диагностики и легко доступной в работе скрининговой аппаратуры позволяет массово внедрить ее в любые, самые удаленные места регионов, а также проводить исследования в месте нахождения пациента. Это резко повышает скорость, доступность и квалифицированность, оказываемой помощи в соответствии с требованиями данного времени.
- современные информационные технологии позволяют пациентам самим разобраться в своей патологии или болезненной ситуации, т.е. значительно увеличивается объем и скорость медицинского просвещения, а также домашнего мониторирования и самостоятельной коррекции, что значительно увеличивает эффективность диспансеризации.
- современные медицинские технологии позволяют медицинскому персоналу вести бухгалтерскую и другую (не медицинскую) учетную деятельность.
Пытаясь вникнуть в суть реформ, проводимых Н.А. Семашко, я понял одну деталь – централизация информационных потоков служила обязательным инструментом для достижения революционных социальных преобразовании в обществе. Основой усовершенствования информационных технологий служила максимальная централизация квалифицированных потоков информации от руководящих органов до основной фигуры здравоохранения – участкового врача, так и в обратном направлении. В результате каждый человек мог максимально быстро (в соответствии со среднемировой скоростью врачебного делопроизводства) получить квалифицированную медицинскую помощь и излечиться. Особенностью того времени была низкая скорость, незначительная дальность и маленький объем передаваемой информации, обуславливаемые слабостью развития всех мировых коммуникаций, а российских тем более. Именно этот факт вынудил отказаться от многопрофильного оказания помощи в объеме земского врача. Руководство советского здравоохранения, равно как и все руководство страны, тогда учло этот факт и своевременно начало переустройство системы оказания медицинской помощи по типу многоэтапного монопрофильного приема рядом специалистов. Той схемы, которая долгие годы была безупречной в достижении самых высоких результатов.
Здесь бы хотел заметить, что ее эффективность была наивысшей, пока она соответствовала среднемировому врачебному делопроизводству, зависящей от развития мировых коммуникационных сетей. Естественно со временем ее эффективность стала падать, потому что механизмы, постоянно восстанавливающие это соответствие по тем или иным причинам, перестали работать. Как известно, успешное развитие любой отрасли страны в первую очередь зависит от наличия пропорции между мировым развитием коммуникаций и организационной схемой делопроизводства. В наше же время эта пропорция оказалась резко нарушенной, т.е. оказался нарушенным один из основных законов успешного развития.
Как я уже говорил, настоящее время революционно изменились мировые коммуникационные сети. В несколько тысяч раз возросла скорость, дальность и объем передаваемой информации. В результате чего и появилась необходимость революционного ускорения врачебного делопроизводства. С 1991 года идет разговор о реформировании системы. Разговор идет, однако не акцентируется внимание на идеологии этого реформирования, а именно не заостряется внимания на двух вещах:
1. То, что предыдущими поколениями наших соотечественников была создана эффективнейшая для своего времени как в экономическом, так и технологическом отношении система здравоохранения, опущенная нами за время «реформ» до жалкого состояния.
2. То, что именно современные информационные технологии, являющиеся характерной чертой нашего времени, и являются двигателем современных реформ. Ударным же звеном этих технологий является повсеместное функционирование искусственного интеллекта.
Все идеологические составляющие реформирования системы здравоохранения умело маскируются заказчиком этим реформ – невидимой рукой всепожирающей дикой рыночной системы. Системы, которая низводит роль государства до органа, который оберегает громадный капитал, сосредоточенный в руках незначительной части населения. Системы, которая при попытке государства повысить жизненный уровень населения все у него же и отберет.
Поскольку целью рыночной системы некоторых постсоветских стран является благополучие небольшой группы людей, то перераспределение под видом свободного рынка ресурсов и доходов в пользу этой группы является законом для этой системы. Так как государство препятствует этой концентрации, то рыночная система наших стран отрицательно относится к усилению роли государства и государственному контролю над экономикой. Отсюда следует, что навряд ли рыночная система заинтересована в повсеместном распространении доступного здравоохранения для всех членов общества. Впрочем, наметки этого видны и сейчас. Как я уже говорил, стержнем реформ является внедрение информационных технологий заставляющей вести все медицинское делопроизводство со среднемировой скоростью, а также массовое внедрение в работу семейного врача современных скрининговых диагностических приборов. Однако ни увеличение объема выпуска программного медицинского обеспечения, ни диагностического оборудования в ближайшей перспективе не намечается, потому что не существует тех производственных мощностей, которые будут выполнять это задание. В этом и есть отличие рыночной системы – неравномерность развития промышленности. Интенсивное развитие тех областей, которые дают быстрый и большой доход и медленное умирание тех, где такого дохода для «новых хозяев жизни» никогда не будет. Медицина относится к умирающей при диком рынке области - медицина системы Семашко, т.е. всеохватывающая, доступная и квалифицированная.
Еще я хотел заметить одну деталь. Выпуск доступного диагностического оборудования в массовых, постоянно усовершенствованных, с хорошими ремонтными возможностями, количествах должен быть только отечественным, потому что в силу географического и исторического положения наш рынок всегда был и будет более энергоемким, чем Западный, и как следствие наша экономика не сможет конкурировать на равных возможностях с Западной. Вследствие этого ни когда у нашего рыночного государства не хватит средств для обеспечения импортными аппаратами всей потребности медицинской сети. И все хилые потуги по закупке такого оборудования за рубежом сойдут в скором времени на нет. Поскольку у нас такой вопрос даже не рассматривается в контексте реформирования или рассматривается вскользь, то мы имеем право только в наличии этого факта, полностью усомниться в этом процессе. И все дискуссии по реформированию системы здравоохранения в виде введения модели семейной медицины признать как отвлекающие общественное мнение от истинного положения дел.
3. Направление реформирования
Как уже говорилось выше, существует два основных направления реформирования:
- Первое направление заключается в эволюционном развитии существующей системы, в свете общемировых изменений нашего времени.
- Второе направление заключается в полном игнорировании советских достижений и создание децентрализованной модели с красиво упакованными принципами рынка.
Стране со слабой экономикой, полуколониальными замашками, отказывающейся от своих социальных обязательств, не развивающей свои высокие технологии, конечно же, будет выгодно второе направление. Т.к. в этом случае строить ничего не надо, лишь реформировать и надеяться на саморегулирующую силу рынка, да еще и уповать на старый опыт Западных стран. Поэтому реформирование системы здравоохранения в основе, которой лежит полное взаимодействие органов здравоохранения со всеми областями социальной жизни и экономики страны потихоньку становиться не актуальным.
Для того, чтобы расставить окончательно все по местам необходимо остановиться на результатах, которые должна давать современная первичная медико-санитарная помощь. Поскольку от результатов функционирования этого звена, как уже было сказано выше, зависит в значительной степени социально-экономическое состояние государства - больше, чем от какого-либо другого звена здравоохранения.
Во все времена результаты работы оценивались определенными показателями. Как известно от уровня здравоохранения зависит лишь 10 -15% здоровья нации. Поэтому в первую очередь, я хочу остановиться на тех показателях, которые в данное время бесспорно являются определяющими в оценке функционировании первичного звена. На мой взгляд, наиболее показательными в социально-экономическом плане являются:
- уровень госпитализации
- уровень онкологической запущенности
- уровень планового оздоровления хирургических больных
- уровень хирургической запущенности
- уровень выявления основных социальных инфекций – туберкулеза и СПИДА
- Уровень госпитализации
Показатель уровня госпитализации является определяющим в оценке работы сети первичной медико-санитарной помощи. Если показатель уровня госпитализации населения ныне составляет более 25 на тысячу населения, то никакой современной первичной сети нет или вернее, вся ее деятельность преимущественно направлена только на оказание скорой и неотложной помощи. Я не зря поставил этот показатель первым - госпитальная помощь является самой затратной среди всех видов.
В советские времена, когда коммуникационные возможности были не очень высокие, вследствие тогдашнего невысокого уровня мирового развития, огромных размеров страны, большого процента сельского населения, сложных климатических зон, разных национальных особенностей, при достаточно высокой культуре, дисциплине и хорошем благосостоянии населения, койки очень эффективно выполняли задачу, целью которой было обеспечение квалифицированной помощью. Эффективность эта обеспечивалась еще и максимальными социальными гарантиями - полностью бесплатным лечением в стационаре, с сохранением заработной платы на время пребывания там. Фактически госпитальная помощь была гарантированной базой для глубокого обследования, высококвалифицированного многопрофильного лечения и санитарного просвещения пациента.
В наше время при тех же географических и природных условиях, улучшенных коммуникационных структурах, менее дисциплинированным, менее культурным, более бедным и сократившимся населением, при отсутствии прежних социальных гарантий, потребительская структура госпитальной помощи начала изменяться. Этому способствуют еще и три момента:
1. Ускорение всех демографических процессов и изменений в состоянии здоровья за короткий промежуток времени, связанное с общественно политическим и социально-экономическим развитием населения мира, обусловленных, научно-техническим прогрессом и кардинальным изменением образа жизни привело к тому, что начал складываться новый тип патологии:
- изменился характер течения привычных заболеваний, особенно хронического типа патологий, появились трудно диагностируемые, стертые, атипичные формы с увеличением латентного периода. Начали исчезать острые проявления болезни, нуждающиеся в госпитальном лечении;
2. Благодаря научно-техническому прогрессу в медицинское делопроизводство начали внедряться достоверные (точные, чувствительные, высокоспецифичные) экспресс-методы диагностики, высокоинформативные виды диагностического и высокотехнологические методы лечения, радикально сокращающие, а и иногда исключающие необходимость в госпитальной помощи.
3, Появились новые высокоэффективные - высокоизбирательные, местно действующие (не имеющие системного действия), пролонгированные, не инъекционные или инъекционные медикаментозные средства (находящиеся в форме удобной для самостоятельного введения), также сокращающие или исключающие пребывание в стационаре.
Однако потребность в коечной сети остается столь же необходимой, как и ранее, потому что отсутствие должных результатов деятельности первичной сети с одной стороны и постепенный отказ государства от своих социальных гарантий с другой делают койки последней социально-медицинской гарантией нашего государства. Отсюда и возникает следующая особенность:
- использование коек для длительного пребывания хронических больных и их реабилитации, вместо использования их для преимущественно интенсивного кратковременного лечения и наблюдения за больными с острыми заболеваниями и острыми нарушениями, при казалось бы имеющихся технических возможностях интенсивного излечения.
- использование коек для лечения тех заболеваний, которые могли быть излечены или компенсированы амбулаторно, вследствие правильной организации работы первичной сети.
- обоснованное увеличение коек и их оборота для лечения и наблюдения за больными нынешними социально значимыми болезнями, такими как туберкулез, психические расстройства, алкоголизм, наркомания, СПИД и другие инфекционные болезни.
Даже с первого взгляда видно, что для разрешения этого вопроса в первую очередь необходимо решить вопрос с подъемом уровня благосостояния населения, во вторую проводить современное перевооружение медицинской сети, тогда вопрос об оптимизации и переориентации коек в этом случае решиться легко. А не начинать от обратного - оптимизировать койки, приводя показатели к мировым, при неразрешенности основных проблем.
Надо истребить бедность, внедрить высокие технологии диагностики и лечения в первичной сети, создать гарантированный необходимый для жизнедеятельности граждан бесплатный минимум адресных медицинских услуг, и только тогда уровень госпитализации будет снижаться сам. И только тогда начнется настоящая экономия средств государства.
- уровень онкологической запущенности
Этот показатель говорит о способности первичной сети быстро обнаруживать онкологическую патологию на ранней стадии и направлять углубленное обследование пациента в нужном русле. Сложность состоит в том, что на ранних стадиях рак всегда имеет крайне незначительные проявления. А в поздних стадиях рак сам себя проявляет так, что диагноз поставить может и не образованный в медицинском плане человек. Выход здесь только в четком выполнении одного из принципов диспансеризации – обследовать все в максимально доступном объеме для первичной сети, несмотря на причину визита пациента. Следить за этим государству очень легко с помощью корпоративной компьютерной сети, позволяющей контролировать ежеминутно выполнение объема исследований всей первичной сетью.
Если семейный врач не в состоянии разрешить проблем пациента, вследствие то ли не владения информацией, то ли отсутствия быстро реагирующей системы углубленного обследования и дальнейшей высококвалифицированной специализированной помощи, то пациент остается наедине сам с собой. Вследствие этого падает уровень медицинской активности населения и эффективность всей первичной сети оказывается ниже. Все это оборачивается дорогостоящим для государства лечением безнадежных больных и быстрой потерей большого количества трудовых ресурсов.
- уровень планового оздоровления хирургических больных
То, что часть заболеваний лечиться только хирургическим вмешательством ни для кого не секрет. К таким заболеваниям в первую очередь относятся грыжи, варикозная болезнь нижних конечностей, язвенная болезнь желудка и желчекаменная болезнь. Долгом государства является обеспечение бесплатного (для всех граждан) и планового лечения этой категории больных, т.к. экономически крайне выгодно вкладывать деньги в это направление работы, поскольку ургентная хирургия достаточно дорога (для граждан и государства) и малоэффективна.
Ответственным за выполнение этой задачи может быть только одна структура - первичная сеть. Если сеть будет бездействовать в этом вопросе, то никакая хирургическая служба сама не справиться с этим направлением.
- уровень хирургической запущенности
Это показатель характеризует уровень доступности всей медицинской службы. Государство, экономя на профилактике, всегда будет нести бремя или огромных расходов на содержание ургентной хирургической помощи, или терять трудовой потенциал страны в виде человеческих жизней. Лечение запущенной хирургической патологии очень дорого, притом в значительной степени увеличивается временная утрата трудоспособности и смертность. Сворачивая гарантированные объемы бесплатного (для граждан) лечения, резко уменьшается доступность медицинской помощи, соответственно хирургическая запущенность будет выше.
- уровень выявления основных социальных инфекций – туберкулеза и СПИДа
Выявление этих распространенных в нынешнее время инфекций целиком зависит от способности первичной сети организовывать массовые мероприятия по обследованию самого широкого круга контингентов. От подобных способностей зависит судьба любых медицинских мобилизационных мероприятий. Я бы сказал - судьба чисто оборонных мероприятий. Суть этих мероприятий состоит в том, чтобы с одной стороны с помощью современных информационных технологий иметь полную информацию о подлежащих контингентах, с другой иметь гарантированную возможность привлечь их и технически провести обследование. В любом обществе всегда найдется определенный процент людей старающихся нарушить правила общества, поэтому часто судьба этих мероприятий зависит в основном от жесткой политики государства в отношении этого процента населения.
Ныне, когда культура и дисциплина населения находиться на невысоком уровне первичная сеть должна иметь всю полноту власти для обуздания любых либеральных настроений в обществе в отношении борьбы с основными социальными инфекциями. Здесь хочу заметить, что с этими задачами может справиться только государственная сеть, потому что это все далеко не быстрое и прибыльное дело. Ни одной частной структуре не под силу решение этого стратегического для государства вопроса, поскольку основная цель частника прибыль, а все остальное – ненужная суета. Отсюда можно сделать вывод, что частные медицинские структуры не в коем образе не в состоянии обеспечить главные цели государства и поэтому уповать на них, как на основной двигатель реформ преступно.
Поэтому, решая вопрос о направлении реформирования, учитывая все конечные результаты, которые должна выдавать первичная сеть, можно сделать вывод, что второе направление, заключающееся в полном игнорировании советских достижений и создание децентрализованной рыночной модели, является моделью саморазлагающейся и деструктивной по своей сути, направленной только на уничтожение застаревшей советской системы. И не более того. Оно не в состоянии обеспечить выполнения всех задач, ибо как я уже говорил, рынок только заинтересован в тех областях, где есть быстрая и большая прибыль. Долго эта схема над конечными результатами трудиться не будет, особенно если это не наживное для рынка дело – здоровье нации. Единственная цель такой системы – воспитание людей, самостоятельно покупающих социальные блага за полную стоимость, без гарантии получения квалифицированной помощи.
Основой эволюционного развития существующей системы, как я уже говорил, является интенсификация врачебного делопроизводства в свете общемировых информационных новаций, с постоянным расширением адресных социальных гарантий. Как следствие восстановление элементов ранее существовавшего многопрофильного приема одним специалистом – врачом общей практики – семейной медицины. Именно качественное изменение делопроизводства является с гарантией того, что эффективность приема врачом общей практики-семейной медицины будет таким же, как и ранее получаемым при монопрофильном приеме группой специалистов. С упрощением этапов, уменьшением дублирования и избавлением от потерь информации, в итоге доведением лечебных мероприятий до конечной точки, достигаемые при помощи вэб-стиля работы всей первичной сети. А значит с максимальной скоростью излечения, а также с максимально возможной профилактикой болезней у всех граждан по сравнению с прежней системой, что и требуется от современной системы здравоохранения.
Учитывая возможность и необходимость оказания многопрофильной помощи в первичной сети очень важным становиться вопрос об объеме оказания помощи врачом общей практики-семейной медицины исходя из возлагаемых на него новых задач.
Как известно, имеются значительные различия в функционировании городского и сельского врачебного участка. Здесь я приведу примерный объем оказания медицинской помощи на сельском врачебном участке, как наиболее сложном в отличие от городского. Притом, что сельский врачебный участок всегда был в той или иной мере пронизан элементами многопрофильности и поэтому объем оказания помощи на нем является более характерным эталоном врача общей практики-семейной медицины.
Естественно, данный объем, вытекает из той идеологии реформирования, которая мне кажется наиболее правильной. Отсюда есть разница в нескольких позициях, которые были присущи сельскому врачебному участку советских времен, а так же позициях начального периода становления семейной медицины в странах СНГ. Позиции эти очень важны, поскольку из них будут вытекать такие законодательные документы как "Положение о враче общей практики-семейной медицины", "Квалификационная характеристика врача общей практики-семейной медицины", "Положение об амбулатории семейной медицины" и др. То есть те документы, которые законодательно закрепят верную идеологию.
4. Примерный объем оказания медицинской помощи проводимый на участке врача общей практики – семейной медицины на данном этапе реформирования
Объем оказания медицинской помощи проводимый на участке врача общей практики-семейной медицины исходит из задач, возложенных на данное звено. Все задачи стоящие перед семейным врачебным участком, в свою очередь, вытекают из видов деятельности первичной сети медико-санитарной помощи.
На семейном врачебном участке осуществляются следующие виды деятельности:
А. Организация профилактики, диагностики, лечения всех заболеваний и реабилитации всего взрослого и детского населения на участке путем внедрения и совершенствования диспансерного метода работы.
Б. Проведение совместно с представителями санитарно-эпидемического надзора противоэпидемических мероприятий по профилактике инфекционных и паразитарных заболеваний.
В. Выполнение соответствующих региональных и общегосударственных программ.
Разберем каждый пункт поподробнее.
А. Организация профилактики, диагностики, лечение всех заболеваний и реабилитации всего взрослого и детского населения на участке путем внедрения и совершенствования диспансерного метода работы.
Основными задачами этого вида деятельности являются:
- планирование лечебно-профилактических мероприятий на основе углубленного изучения демографии, состояния здоровья прикрепленного населения;
- непосредственно профилактика, диагностика, лечение заболеваний и реабилитация;
- оказание паллиативной помощи;
- оказание неотложной (экстренной) медицинской помощи;
- констатация рождения и смерти;
- экспертиза нетрудоспособности.
Б. Проведение совместно с представителями санитарно-эпидемического надзора противоэпидемических мероприятий по профилактике инфекционных и паразитарных заболеваний.
Основными задачами этого вида деятельности являются:
- организация раннего выявления, лечения и диспансеризация инфекционных и больных паразитарными заболеваниями
- проведение в очагах инфекции противоэпидемических мероприятий
- иммунопрофилактика
- проведение санитарно-просветительной работы
В. Выполнение соответствующих региональных и общегосударственных программ.
Региональные и общегосударственные программы призваны решать проблемные вопросы здоровья населения присущие данному региону или государству в целом. Исправлять сложившуюся на данный момент критическую ситуацию по самым острым вопросам демографии и особенностям здоровья населения. Такими острыми вопросами на данный момент являются, например:
- распространение гипертонической болезни, сахарного диабета, онкологических заболеваний, СПИДа, туберкулеза и т.д.;
- вопросы создания полноценной семьи и увеличения рождаемости;
- ликвидация негативных последствий на здоровье в результате аварии на Чернобыльской АЭС.
Смысл этих программ состоит в сосредоточении сил и средств на отдельных задачах работы врача общей практики-семейной медицины. Кроме отдельного планирования и выполнения этих программ необходимо помнить о том, что под них надо подводить соответствующее дополнительное финансирование (раздельное финансирование). В том числе и выделять часть средств на дополнительную зарплату врачей общей практики-семейной медицины, среднего персонала и специалистов, а не выполнять их за счет основных функций участвующих в их реализации.
- Организационно выше перечисленные виды деятельности и задачи на семейном врачебном участке осуществляются, в связи с различной тяжестью нозологических единиц и степенью экономической целесообразности поэтапно.
- Также организационно выше перечисленные виды деятельности и задачи на семейном врачебном участке осуществляются в многопрофильном режиме, что влечет за собой соответствующую характеристику и виды амбулаторной помощи и помощи на дому.
- Исходя из того, что организация профилактики, диагностики, лечения и реабилитации заболеваний происходит путем внедрения и совершенствования диспансерного метода работы, на семейном врачебном участке осуществляется определенный объем диспансерной работы.
- Вся первичная медико-санитарная помощь (организационно-методическая, статистическая, бухгалтерская, административная, лечебно-профилактическая) осуществляется Центрами первичной медико-санитарной помощи в административных районах.
Организационно выше перечисленные виды деятельности и задачи на семейном врачебном участке осуществляются, в связи с различной тяжестью нозологических единиц и степенью экономической целесообразности поэтапно.
Для сельского семейного врачебного участка характерно оказание помощи на трех этапах:
1. Фельдшерско-акушерский пункт и (или) медсестра общей практики - семейной медицины амбулатории;
2. Врачебная амбулатория общей практики-семейной медицины;
3. Специализированная и высокоспециализированная помощь.
Также организационно вышеперечисленные виды деятельности и задачи на семейном врачебном участке осуществляются в многопрофильном режиме, что влечет за собой соответствующую характеристику и составляющие элементы амбулаторной помощи и помощи на дому.
Исходя из основных задач, первого и самого главного вида деятельности сети первичной медико-санитарной помощи, по непосредственной профилактике, диагностике, лечению заболеваний, и реабилитации, а также оказанию экстренной и неотложной медицинской помощи считаю должным представить соответствующую характеристику амбулаторной помощи и помощи на дому. Учитывая многопрофильность семейного участка в отличие от врачебного участка прежней системы, я приведу здесь характеристику амбулаторной многопрофильной помощи на этапах ее оказания.
С целью большей показательности я выделю характер экстренной и не экстренной терапевтической, хирургической, травматологической, ЛОР, офтальмологической, акушерско-гинекологической помощи. Также приведу примерные объемы оказания онкологической, противотуберкулезной помощи, наркологической, характерной для реализации региональных и общегосударственных программ.
4.1. Характеристика амбулаторной помощи и помощи на дому на семейном врачебном участке.
I. Характеристика амбулаторной многопрофильной терапевтической (педиатрической) помощи на этапах.
1. На ФАПе или медсестрой общей практики - семейной медицины амбулатории оказывается выполнение назначений врача общей практики-семейной медицины, а также помощь при легких формах внутренних болезней (болезней органов дыхания, болезней системы кровообращения, заболеваний системы пищеварения, заболеваний мочевой системы, болезней системы кроветворения, заболеваний эндокринной системы и нарушения обмена веществ, заболеваний суставов и соединительной ткани), инфекционных болезнях, кожных и венерических болезнях, стоматологических заболеваниях, аллергических заболеваниях, заболеваниях нервной системы, психических болезнях, нарушениях физического развития, заболеваниях иммунной системы. В случае более тяжелого течения перечисленных заболеваний и выявлении или обострении других заболеваний, относящихся к перечню основных болезней по классам и нозологическим формам, подлежащих раннему выявлению при профилактических медицинских осмотрах в условиях семейного врачебного участка больному оказывается доврачебная помощь (экстренная или не экстренная в зависимости от нозологической формы, тяжести и (или) стадии заболевания) с последующим (экстренным или не экстренным) направлением в амбулаторию либо в профильное специализированное учреждение.
Фельдшер или медсестра общей практики - семейной медицины амбулатории обеспечивает оптимальное физическое и нервно-психическое развитие детей всех возрастов путем организации и проведения диспансеризации детского населения.
2. На семейном врачебном участке оказывается врачебная помощь при всех терапевтических заболеваниях указанных в перечне основных болезней подлежащих раннему выявлению на врачебном участке:
1. Внутренние болезни.
Болезни органов дыхания: Бронхиты, острый и хронический. Бронхоэктатическая болезнь. Бронхиальная астма. Эмфизема лёгких. Пневмонии. Альвеолиты. Абсцесс и гангрена лёгкого. Рак лёгкого. Хроническая дыхательная недостаточность. Лёгочное сердце. Плевриты, сухой и экссудативный. Эмпиема плевры. Пневмоторакс, ателектаз лёгкого. Пневмосклероз. Муковисцидоз.
Профессиональные заболевания лёгких: Силикоз. Асбестоз. Пневмокониоз.
Болезни системы кровообращения: Гипертоническая болезнь и симптоматические гипертензии. Артериальная гипотония. Атеросклероз.
Ишемическая болезнь сердца: Инфаркт миокарда. Стенокардия. Постинфарктный кардиосклероз. Атеросклеротический кардиосклероз. Врождённые и приобретенные пороки сердца. Нарушения ритма и проводимости (аритмии, блокады) Застойная сердечная недостаточность.
Заболевания миокарда: Миокардиты. Миокардиодистрофии. Кардиомиопатии.
Заболевания эндокарда: Инфекционный эндокардит.
Заболевания перикарда: Перикардит сухой и экссудативный. Перикардит при синдроме Дресслера. Констриктивный перикардит.
Тромбоэмболия лёгочной артерии. Вегето-сосудистая дистония
Заболевания системы пищеварения: Заболевания пищевода: Ахалазия пищевода. Эзофагит. Пептическая язва пищевода. Грыжа пищеводного отверстия диафрагмы. Рак пищевода. Хронические гастриты. Функциональные нарушения пищеварения. Язвенная болезнь желудка и двенадцатиперстной кишки. Рак желудка и другие новообразования. Болезнь оперированного желудка. Дуоденит. Хронический энтерит.
Хронический колит: Неспецифический язвенный колит. Болезнь Крона. Синдром мальабсорбции. Болезнь Гиршпрунга. Синдром раздраженного толстого кишечника. Дисбактериоз.
Опухоли толстой и тонкой кишки. Рак прямой кишки.
Функциональные заболевания кишечника. Панкреатит, острый и хронический. Рак поджелудочной железы. Дисбактериоз.
Заболевания печени и желчевыводящих путей. Дискинезия желчевыводящих путей и желчного пузыря. Холецистит. Холангит. Желчнокаменная болезнь. Постхолецистэктомический синдром. Опухоли желчного пузыря и желчевыводящих путей. Хронический гепатит. Острый гепатит. Цирроз печени.
Новообразования печени, первичная карцинома печени. Паразитарные болезни печени.
Заболевания мочевой системы: Острый и хронический гломерулонефрит. Острый и хронический пиелонефрит. Амилоидоз. Хроническая почечная недостаточность. Мочекаменная болезнь. Токсические поражения почек. Новообразования почек, рак почки. Цистит, острый и хронический. Уретрит. Врождённые аномалии почек и мочевыводящих путей. Простатит Аденома, рак простаты. Рак мочевого пузыря. Гипертрофия крайней плоти, фимоз, парафимоз. Крипторхизм. Цисталгия. Пузырно-мочеточниковый рефлюкс у детей. Мочеполовой свищ. Недержание мочи. Энурез.
Болезни системы кроветворения: Анемии: Гемолитическая анемия. Постгеморрагическая анемия. Железодефицитная анемия. В12 и фолиево-дефицитная анемия. Гипо- и апластическая анемия. Гемолитическая болезнь новорожденных.
Геморрагические диатезы. Агранулоцитоз. Острые и хронические лейкозы. Эритремия и эритроцитозы. Миеломная болезнь. Лимфаденопатии. Лимфогранулематоз.
Заболевания эндокринной системы и нарушения обмена веществ: Сахарный диабет. Тиреоидит. Диффузный токсический зоб. Рак щитовидной железы. Гипотиреоз (микседема). Гипопаратиреоз, гиперпаратиреоз. Болезнь и синдром Иценко-Кушинга. Заболевания коры надпочечников (болезнь Аддисона, феохромоцитома). Ожирение. Подагра. Гипо - и авитаминозы, рахит. Фенилкетонурия. Рахит. Спазмофилия. Гипербилирубинемии новорожденных.
Заболевания суставов и соединительной ткани: Системные заболевания: Красная волчанка Склеродермия Узелковый периартериит.
Дерматомиозит. Ревматизм, ревматоидный артрит. Реактивный артрит. Деформирующий остеоартроз. Болезнь Бехтерева. Болезнь и синдром Рашпера. Опухоли костей и соединительной ткани. Остеохондроз позвоночника. Остеопороз. Миозит. Контрактуры. Бурсит, тендовагинит, синовит. Плоскостопие. Мышечная кривошея. Врождённая косолапость. Врождённый вывих бедра. Сколиоз, кифоз позвоночника. Ювенильный хронический артрит. Ювенильный ревматоидный артрит
2. Инфекционные болезни.
Кишечные инфекции и инвазии: Брюшной тиф. Сальмонеллёз. Пищевые токсикоинфекции. Иерсиниоз. Дизентерия. Ботулизм. Амебиаз. Лямблиоз. Гельминтозы.
Воздушно-капельные инфекции: Грипп, парагрипп, аденовирусная инфекция. Эпидемический паротит. Дифтерия. Менингококковая инфекция.
Особоопасные (карантинные) инфекции: Холера. Натуральная оспа. Чума. Сибирская язва.
Детские инфекции: Корь. Краснуха. Скарлатина. Ветряная оспа. Коклюш. Инфекционный мононуклеоз.
Раневые инфекции: Столбняк. Рожа. Бешенство.
Туберкулез. Туберкулез лёгких и плевры. Нелёгочные формы туберкулеза (урогенитальный, лимфатической системы, костей и др.)
Прочие инфекционные заболевания: Малярия. Токсоплазмоз. Вирусный гепатит. Герпес. Кандидамикоз. Сыпной тиф. СПИД. Сепсис. Врожденные инфекционные заболевания.
3. Кожные и венерические болезни.
Неинфекционные болезни кожи: Дерматиты. Токсикодермии. Экзема. Нейродермит. Узловатая эритема. Псориаз. Красный плоский лишай. Розовый лишай. Витилиго. Себорея. Вульгарные угри. Алопеция гнёздная.
Опухали кожи: Папиллома. Кератома. Базалиома. Эпителиома. Меланома.
Пиодермии: Фолликулит. Фурункул. Карбункул. Гидраденит.
Вирусные болезни: Бородавки. Остроконечные кондиломы. Опоясывающий лишай.
Трофические язвы, пролежни.
Дерматозоонозы: Педикулез. Чесотка. Грибковые заболевания кожи.
Венерические болезни: Сифилис. Гонорея. Трихомониаз.
4. Стоматологические заболевания.
Кариес. Пародонтоз. Гингивит. Стоматит. Глоссит. Рак губы, полости рта.
5. Аллергические заболевания
Крапивница. Отёк Квинке. Пищевая аллергия.
6. Заболевания нервной системы
Сосудистые заболевания головного мозга: Преходящие нарушения мозгового кровообращения. Ишемические инсульты. Геморрагические инсульты. Вертебробазилярная дисциркуляция. Старческая дегенерация головного мозга. Гипертоническая энцефалопатия.
Заболевания периферической нервной системы: Невриты. Плекситы, катальные плекситы. Радикулиты, ишиас. Алкогольная полинейропатия. Полиомиелит.
Воспалительные заболевания головного мозга и его оболочек: Энцефалит. Менингит. Арахноидит.
Травматические повреждения головного мозга: Сотрясение головного мозга. Перинатальная энцефалопатия. Диэнцефальный гипоталамический синдром.
Врождённые заболевания: Микроцефалия. Гидроцефалия. Эпилепсия, судорожные состояния. Детский церебральный спастический паралич. Рассеянный склероз.
7. Психические болезни
Шизофрения. Неврозы. Неврастении. Психозы. Хронический алкоголизм, наркомания, токсикомания. Психосоматические заболевания. Сексопатологические расстройства. Психопатии. Умственная отсталость.
8. Аномалии конституции
Аллергический диатез. Лимфатико-гипопластический диатез. Нервно-артритический диатез.
9. Заболевания иммунной системы
Первичные иммунодефицитные состояния. Вторичные иммунодефицитные состояния.
10. Прочие заболевания и состояния
Родовая травма мягких тканей головы, туловища. Кефалогематома. Внутричерепная родовая травма с кровоизлиянием. Родовая травма позвоночника. Судороги новорожденных. Синдром дыхательного расстройства. Синдром внезапной смерти новорожденных. Потница. Срыгивание. Недостаточное питание ребенка. Перекармливание ребенка. Задержка физического развития. Задержка полового развития. Задержка психического развития. Преждевременное половое развитие.
C последующим (экстренным или не экстренным) направлением в зависимости от нозологической формы, тяжести и(или) стадии заболевания на амбулаторное лечение в условиях врачебной амбулатории, на консультацию к узким специалистам с углубленным лабораторно-диагностическим обследованием, на лечение в условиях стационара на дому, на стационарное лечение в участковой больнице, на стационарное лечение в профильном специализированном отделении.
Врач общей практики - семейной медицины обеспечивает оптимальное физическое и нервно-психическое развитие детей всех возрастов путем организации и проведения диспансеризации детского населения.
Контролирует оказание терапевтической помощи на этапах терапевт, педиатр и акушер-гинеколог находящиеся в штате Центра первичной медико-санитарной помощи. Впоследствии часть специалистов сможет заменить главный специалист общей практики-семейной медицины, когда средства коммуникации и опыт врачей первичной сети будет достаточно высок, а показатели работы приобретут устойчиво улучшающуюся тенденцию. В этом случае на специалистов же ляжет лишь обязанность по оказанию высокоспециализированной помощи и работе по установлению временной нетрудоспособности или инвалидности.
IY. Характеристика амбулаторной хирургической помощи на этапах.
1. На ФАПе или медсестрой общей практики - семейной медицины амбулатории оказывается выполнение назначений врача общей практики-семейной медицины, а также оказывается помощь при легких формах варикозного расширения вен, небольших фурункулах, подкожных панарициях, вросшем ногте и т.д. В случае более тяжелого течения перечисленных заболеваний и выявлении или обострении других хирургических заболеваний, относящихся к перечню основных болезней по классам и нозологическим формам, подлежащих раннему выявлению при профилактических медицинских осмотрах в условиях семейного врачебного участка больному оказывается доврачебная помощь (экстренная или не экстренная в зависимости от нозологической формы, тяжести и (или) стадии заболевания) с последующим (экстренным или не экстренным) направлением в амбулаторию либо в профильное специализированное учреждение. Также осуществляется:
- срочный вызов хирурга или транспортировка больного в хирургический стационар с учетом характера повреждения или острого заболевания.
- организация планового оздоровления хирургических больных.
2. На семейном врачебном участке оказывается врачебная помощь при всех хирургических заболеваниях указанных в перечне основных болезней подлежащих раннему выявлению на врачебном участке, а именно: острый аппендицит, прободная язва желудка, острый холецистит, острый панкреатит, перитонит, кишечная непроходимость, ущемлённые грыжи, острая артериальная непроходимость, эмболии, тромбоз лёгочной артерии, мезентериальных сосудов, сосудов конечностей, облитерирующий эндартериит, варикозное расширение вен, флебит, тромбофлебит, фурункул, карбункул, абсцесс, флегмона, лимфаденит, панариций, остеомиелит гематогенный и травматический, сепсис, гангрены, мастит, мастопатия, фиброаденома, рак молочной железы, вросший ноготь, геморрой, трещина ануса, выпадение прямой кишки, парапроктит.
C последующим (экстренным или не экстренным) направлением в зависимости от нозологической формы, тяжести и(или) стадии заболевания на амбулаторное лечение в условиях врачебной амбулатории, на консультацию к узким специалистам с углубленным лабораторно-диагностическим обследованием, на лечение в условиях стационара на дому, на стационарное лечение в участковой больнице, на стационарное лечение в профильном специализированном отделении.
Организация планового оздоровления хирургических больных.
Y. Характеристика амбулаторной травматологической помощи на этапах.
1. На ФАПе или медсестрой общей практики - семейной медицины амбулатории оказывается выполнение назначений врача общей практики-семейной медицины, а также оказывается первая помощь при травмах, кроме оказания первой помощи, продолжают лечение больных с легкой травмой, не требующих врачебной помощи (легкие ушибы, небольшие ранки, царапины, небольшие укусы, легкие ожоги, кожный панариций и др.). В случае более тяжелого течения перечисленных заболеваний и выявлении или обострении других травматологических заболеваний, относящихся к перечню основных болезней по классам и нозологическим формам, подлежащих раннему выявлению при профилактических медицинских осмотрах в условиях семейного врачебного участка больному оказывается доврачебная помощь (экстренная или не экстренная в зависимости от нозологической формы, тяжести и (или) стадии заболевания) с последующим (экстренным или не экстренным) направлением в амбулаторию либо в профильное специализированное учреждение.
2. На семейном врачебном участке оказывается врачебная помощь при всех травматологических заболеваниях указанных в перечне основных болезней подлежащих раннему выявлению на врачебном участке, а именно: ушибы, раны, переломы, вывихи, трещины, ожоги. C последующим (экстренным или не экстренным) направлением в зависимости от нозологической формы, тяжести и(или) стадии заболевания на амбулаторное лечение в условиях врачебной амбулатории, на консультацию к узким специалистам с углубленным лабораторно-диагностическим обследованием, на лечение в условиях стационара на дому, на стационарное лечение в участковой больнице, на стационарное лечение в профильном специализированном отделении.
Врачебные манипуляции на этом этапе включают в себя - остановку кровотечения, наложение швов на рану, иммобилизация при вывихах и переломах, вправление неосложненных привычных вывихов, проведение малых хирургических операций (вскрытие панарициев, абсцессов и флегмон, извлечение поверхностно расположенных инородных тел и др.).
Также должно осуществляется долечивание и реабилитация больных, выписанных из травматологического отделения.
YI. Характеристика амбулаторной ЛОР помощи на этапах.
1. На ФАПе или медсестрой общей практики - семейной медицины амбулатории оказывается выполнение назначений врача общей практики-семейной медицины, а также оказывается помощь при легких формах фарингита, декомпенсированного тонзиллита, ларингита, синуситов, отита, ринита, серной пробке и трахеита. В случае более тяжелого течения перечисленных заболеваний и выявлении или обострении других ЛОР заболеваний, относящихся к перечню основных болезней по классам и нозологическим формам, подлежащих раннему выявлению при профилактических медицинских осмотрах в условиях семейного врачебного участка больному оказывается доврачебная помощь (экстренная или не экстренная в зависимости от нозологической формы, тяжести и (или) стадии заболевания) с последующим (экстренным или не экстренным) направлением в амбулаторию либо в профильное специализированное учреждение.
2. На семейном врачебном участке оказывается врачебная помощь при всех ЛОР заболеваниях указанных в перечне основных болезней подлежащих раннему выявлению на врачебном участке, а именно: фарингит, тонзиллит, ларингит, синуситах, отит, ринит, носовое кровотечение, неврит слухового нерва, ангина, инородных телах наружного слухового прохода и полости носа, серная пробка, тугоухость, трахеит, опухолях ЛОР органов. C последующим (экстренным или не экстренным) направлением в зависимости от нозологической формы, тяжести и(или) стадии заболевания на амбулаторное лечение в условиях врачебной амбулатории, на консультацию к узким специалистам с углубленным лабораторно-диагностическим обследованием, на лечение в условиях стационара на дому, на стационарное лечение в участковой больнице, на стационарное лечение в профильном специализированном отделении.
YII. Характеристика амбулаторной офтальмологической помощи на этапах.
1. На ФАПе или медсестрой общей практики - семейной медицины амбулатории оказывается выполнение назначений врача общей практики-семейной медицины, а также оказывается помощь при легких формах конъюнктивита, блефарита, дакриоаденита, дакриоцистита, кератита, ячменя, инородного тела глаза, глауком, катаракты. В случае более тяжелого течения перечисленных заболеваний и выявлении или обострении других офтальмологических заболеваний, относящихся к перечню основных болезней по классам и нозологическим формам, подлежащих раннему выявлению при профилактических медицинских осмотрах в условиях семейного врачебного участка больному оказывается доврачебная помощь (экстренная или не экстренная в зависимости от нозологической формы, тяжести и (или) стадии заболевания) с последующим (экстренным или не экстренным) направлением в амбулаторию либо в профильное специализированное учреждение.
2. На семейном врачебном участке оказывается врачебная помощь при всех офтальмологических заболеваниях указанных в перечне основных болезней подлежащих раннему выявлению на врачебном участке, а именно: конъюнктивите, блефарите, дакриоадените, дакриоцистите, кератите, ячмене, миопии, гиперметропии, пресбиопии, косоглазии, инородном теле глаза, глаукомах, катаракте. C последующим (экстренным или не экстренным) направлением в зависимости от нозологической формы, тяжести и(или) стадии заболевания на амбулаторное лечение в условиях врачебной амбулатории, на консультацию к узким специалистам с углубленным лабораторно-диагностическим обследованием, на лечение в условиях стационара на дому, на стационарное лечение в участковой больнице, на стационарное лечение в профильном специализированном отделении.
YII. Характеристика амбулаторной акушерско-гинекологической помощи на этапах.
Основными задачами врачебного участка по оказанию акушерско-гинекологической помощи являются: снижение мертворождаемости и ранней детской смертности, снижение акушерских и экстрагенитальных осложнений у беременных, невынашивание беременности, снижение гинекологической заболеваемости и патологии беременности.
На ФАПе или медсестрой общей практики - семейной медицины амбулатории оказывается выполнение назначений врача общей практики-семейной медицины, а также осуществляется:
- проведение профилактических осмотров;
- выявление всех беременных в ранние сроки беременности и взятие их на учет для динамического наблюдения;
- регулярный патронаж беременных, родильниц;
- проведение психопрофилактической подготовки беременных к родам;
- оказание медицинской помощи женщинам в период беременности, в родах и послеродовом периоде;
- оказание лечебной помощи при гинекологических заболеваниях и акушерской патологии;
- организация борьбы с абортами;
- организация социально-правовой помощи женщинам;
- своевременное направление беременных на консультацию к врачу общей практики-семейной медицины или акушер-гинекологу;
- оказание неотложной доврачебной акушерско-гинекологической помощи и вызов врача общей практики-семейной медицины или транспортировка (в районах с затрудненной транспортной связью допустимо принятие родов только у здоровых повторнородящих молодых женщин при нормальном течении настоящей беременности и не осложненном акушерском анамнезе).
2. На семейном врачебном участке оказывается врачебная помощь при всех акушерско-гинекологических заболеваниях указанных в перечне основных болезней подлежащих раннему выявлению на врачебном участке, а именно: Острый и хронический сальпингит, оофорит. Крауроз. Лейкоплакия. Аномалии расположения половых органов пожилого и старческого возраста. Кольпит. Эндоцервицит. Послеродовая язва. Остроконечные кондиломы. Бартолинит. Эндометрит. Параметрит. Дисфункциональные маточные кровотечения. Нарушения менструального цикла: дисменорея, аменорея, альгоменорея. Предменструальный синдром. Угрожающий аборт. Роды. Токсикозы беременности. Преэклампсия и эклампсия. Инфекция соска. Негнойный мастит, застой в молочных железах. Патологический климакс. Эндометриоз. Внематочная беременность. Апоплексия яичников. Бесплодие. Иммуноконфликтная беременность. Невынашивание беременности. Плацентарная недостаточность. Экстрагенитальная патология у беременных (ревматические пороки сердца, врожденные пороки сердца, нейроциркуляторная дистония, гипертоническая болезнь, пиелонефрит, гломерулонефрит, мочекаменная болезнь, анемия, сахарный диабет, диффузный токсический зоб, гипотиреоз). Пузырный занос. Предлежание плаценты. Преждевременное расслоение нормально расположенной плаценты. Кровотечение в последовом и раннем послеродовом периоде. Акушерское гипотоническое кровотечение. Геморрагический шок. Разрыв промежности. Разрыв влагалища. Разрыв шейки матки. Разрыв матки. Разрыв лонного сочленения. Эмболия околоплодными водами. C последующим (экстренным или не экстренным) направлением в зависимости от нозологической формы, тяжести и(или) стадии заболевания на амбулаторное лечение в условиях врачебной амбулатории, на консультацию к узким специалистам с углубленным лабораторно-диагностическим обследованием, на лечение в условиях стационара на дому, на стационарное лечение в участковой больнице, на стационарное лечение в профильном специализированном отделении.
На семейном врачебном участке осуществляется:
- организация и проведение профилактических осмотров;
- выявление всех беременных в ранние сроки беременности и взятие их на учет для динамического наблюдения;
- регулярный патронаж беременных, родильниц;
- оказание лечебной помощи при гинекологических заболеваниях и акушерской патологии;
- врач общей практики - семейной медицины проводит диагностику беременности, наблюдение за течением беременности, выявление и лечение экстрагенитальной патологии у беременных, психопрофилактическую подготовку к родам;
- врач общей практики - семейной медицины выявляет противопоказания к беременности и родам, направляет на прерывание беременности, проводит реабилитацию женщин в послеродовом периоде и после прерывания беременности;
- врач общей практики - семейной медицины осуществляет консультирование по вопросам планирования семьи, этики, психологии, социальных, медико-генетических и медико-сексуальных аспектов семейной жизни, контрацепции;
YIII. Характеристика оказания экстренной и неотложной помощи на этапах.
1. На ФАПе или медсестрой общей практики - семейной медицины амбулатории оказывается выполнение неотложной помощи при:
- алкогольном делирии, абстинентном синдроме;
- астматическом статусе;
- гипертоническом кризе;
- гипервитаминоз Д - интоксикация;
- вегетативные кризы;
- внезапной смерти ребёнка;
- коллапсе;
- коме (анемическая, гипогликемическая, диабетическая, мозговая, печёночная, неясной этиологии);
- кровотечении (артериальное, венозное, желудочно-кишечное, носовое, маточное, лёгочное);
- ларингоспазм гипокальциемичный (спазмофилия);
- лихорадочных состояниях;
- мозговом инсульте, динамическом нарушении мозгового кровообращения;
- обмороке;
- ожогах химических и термических, обморожении;
- острые нарушении ритма и проводимости сердца (пароксизм мерцания и трепетания предсердий, приступ наджелудочковой и желудочковой пароксизмальной тахикардии, полная АВ блокада);
- острой дыхательной недостаточности;
- острой сердечной недостаточности;
- острой задержки мочи;
- острой почечной недостаточности;
- острой печёночной недостаточности;
- острой надпочечниковой недостаточности;
- остром животе (аппендицит, холецистит, прободная язва, ущемлённая грыжа, панкреатит, острая кишечная непроходимость);
- остром приступе глаукомы;
- отёке гортани, ложном крупе;
- отёке Квинке;
- отёке мозга;
- отёке лёгкого;
- открытом, закрытом, клапанном пневмотораксе;
- отравлениях (интоксикациях);
- переломах костей, вывихах, ушибах, ранах, растяжениях;
- печёночной колике;
- поражении электрическим током, молнией, тепловом и солнечный ударах;
- почечной колике;
- психомоторном возбуждении;
- радиационной травме;
- родах;
- синдроме длительного сдавления;
- синдром ДВС;
- сотрясении, ушибе, сдавлении головного мозга;
- стенокардии, инфаркте миокарда;
- судорожных состояниях, эпилептическом статусе;
- терминальных состояниях (предагональное, агональное, клиническая смерть);
- тиреотоксическом кризе;
- тромбоэмболии лёгочной артерии;
- угрожающих разрывах матки;
- укусе животных, насекомых и змей;
- утоплении, удушении;
- ушибы и растяжение тканей;
- фимоз и парафимоз;
- шоке (анафилактический, токсический, травматический, геморрагический, кардиогенный и др.);
- эклампсии и преэклампсии;
В объеме манипуляций оказания экстренной помощи доступном для фельдшера и медсестры общей практики - семейной медицины. С последующим экстренным вызовом специалиста на себя, экстренным направлением в амбулаторию либо в профильное специализированное учреждение.
2. На семейном врачебном участке оказывается неотложная врачебная помощь при:
- алкогольном делирии, абстинентном синдроме;
- астматическом статусе;
- гипертоническом кризе;
- гипервитаминоз Д - интоксикация;
- вегетативные кризы;
- внезапной смерти ребёнка;
- коллапсе;
- коме (анемическая, гипогликемическая, диабетическая, мозговая, печёночная, неясной этиологии);
- кровотечении (артериальное, венозное - желудочно-кишечное, носовое, маточное, лёгочное);
- ларингоспазм гипокальциемичный (спазмофилия);
- лихорадочных состояниях;
- мозговом инсульте, динамическом нарушении мозгового кровообращения;
- обмороке;
- ожогах химических и термических, обморожении;
- острые нарушении ритма и проводимости сердца (пароксизм мерцания и трепетания предсердий, приступ наджелудочковой и желудочковой пароксизмальной тахикардии, полная АВ блокада);
- острой дыхательной недостаточности;
- острой сердечной недостаточности;
- острой задержки мочи;
- острой почечной недостаточности;
- острой печёночной недостаточности;
- острой надпочечниковой недостаточности;
- остром животе (аппендицит, холецистит, прободная язва, ущемлённая грыжа, панкреатит, острая кишечная непроходимость);
- остром приступе глаукомы;
- отёке гортани, ложном крупе;
- отёке Квинке;
- отёке мозга;
- отёке лёгкого;
- открытом, закрытом, клапанном пневмотораксе;
- отравлениях (интоксикациях);
- переломах костей, вывихах, ушибах, ранах, растяжениях;
- печёночной колике;
- поражении электрическим током, молнией, тепловом и солнечный ударах;
- почечной колике;
- психомоторном возбуждении;
- радиационной травме;
- родах;
- синдроме длительного сдавления;
- синдром ДВС;
- сотрясении, ушибе, сдавлении головного мозга;
- стенокардии, инфаркте миокарда;
- судорожных состояниях, эпилептическом статусе;
- терминальных состояниях (предагональное, агональное, клиническая смерть);
- тиреотоксическом кризе;
- тромбоэмболии лёгочной артерии;
- угрожающих разрывах матки;
- укусе животных, насекомых и змей;
- утоплении, удушении;
- ушибы и растяжение тканей;
- фимоз и парафимоз;
- шоке (анафилактический, токсический, травматический, геморрагический, кардиогенный и др.);
- эклампсии и преэклампсии;
В объеме манипуляций оказания экстренной помощи доступном для врача общей практики - семейной медицины. С последующим экстренным вызовом специалиста на себя, экстренным направлением в зависимости от нозологической формы, тяжести и(или) стадии заболевания на консультацию к узким специалистам с углубленным лабораторно-диагностическим обследованием, на лечение в условиях стационара на дому, на стационарное лечение в участковой больнице, на стационарное лечение в профильном специализированном отделении.
Примерная характеристика функций врачебного участка по выполнению некоторых общегосударственных и региональных программ.
I. Онкологическая помощь
Основной задачей противораковой борьбы в условиях врачебного участка является ранняя диагностика рака и предраковых заболеваний.
Важным моментом этого положения является строгое выполнения принципов диспансеризации и настороженности в данном направлении всего медицинского персонала врачебного участка, т.к. ранняя диагностика находится в руках медработников общей сети, к которым в первый раз обращаются 80% больных.
В основу борьбы с онкологическими заболеваниями на врачебном участке должен быть положен диспансерный метод. Выявление предраковых состояний, доброкачественных и злокачественных опухолей на врачебном участке должно проводиться фельдшерами, фельдшерами ФАПов, врачом общей практики-семейной медицины при:
- проведении ежегодных комплексных осмотрах;
- при обращении населения за медицинской помощью;
- при проведении целевых осмотров населения участка на выявление опухолей некоторых органов отдельных.
Также медработниками проводится просветительная работа, конечной целью ставящая 100% осведомленность населения о ранних признаках рака и других опухолей, условиях их излечимости.
- реабилитация онкологических больных
II. Противотуберкулезная помощь
- иммунопрофилактика туберкулеза (прививки БЦЖ и химиопрофилактика);
- организация раннего выявления и диспансеризация туберкулезных больных. Медицинские работники обеспечивают ежегодные осмотры населения на туберкулез (флюорографическое обследование, постановка туберкулиновых проб).
- проведение в очагах туберкулезной инфекции противоэпидемических мероприятий
- проведение санитарно-просветительной работы.
III. Наркологическая помощь.
В функции врачебного участка входят:
Выявление лиц, злоупотребляющих спиртными напитками и наркотиками на врачебном участке, должно проводиться фельдшерами, фельдшерами ФАПов, врачом общей практики-семейной медицины при:
- проведении ежегодных комплексных осмотрах;
- при обращении населения за медицинской помощью;
- при проведении целевых осмотров населения участка на выявление лиц страдающих алкоголизмом и наркоманией;
- проводить по назначению врача-нарколога активное поддерживающее амбулаторное лечение больных алкоголизмом и наркоманией (дезинтоксикационная, общеукрепляющая, десенсибилизирующая терапия и др.);
- организовывать плановую профилактическую и санитарно-просветительную работу о последствиях алкоголизма, пьянства и наркомании среди обслуживаемого населения;
- реабилитация больных алкоголизмом и наркоманией.
4.2. Составляющие элементы амбулаторной помощи и помощи на дому на семейном врачебном участке.
На семейном врачебном участке оказываются следующие составляющие элементы амбулаторной помощи и помощи на дому:
- клинико-диагностические исследования;
- фармакотерапия;
- диетотерапия;
- физиотерапевтические методы лечения;
- лечебно–диагностические манипуляции;
- консультации;
- патронаж;
- сопровождение;
- курация пациента;
- адвокация пациента.
1. Клинико-диагностические исследования.
а) Клинические исследования.
- опрос больного;
- сбор анамнестических данных и данных по специально разработанных анкетах;
- физические методы исследования (осмотр, пальпация, аускультация, перкуссия, измерения) систем и тканей организма (системы кровообращения, дыхания, мочеполовой, нервной, пищеварительной, желез внутренней секреции, костно-мышечной и соединительной ткани);
- инструментально-функциональные методы обследования систем и тканей организма (системы кровообращения, дыхания, мочеполовой, нервной, пищеварительной, желез внутренней секреции, костно-мышечной, кроветворения и соединительной ткани);
- оценка психического статуса;
б) лабораторные исследования
- общеклинические анализы крови (исследование гемоглобина, кол-во эритроцитов, кол-во лейкоцитов, лейкоцитарная формула, количество тромбоцитов, гематокрит, цветовой показатель, СОЭ); бензидиновая проба;
- общеклинические анализы мочи (удельный вес, рН, кровь, нитриты, лейкоциты, белок, глюкоза, индикан, уробилиноген, кетоны, желчные пигменты и билирубин);
- общеклиническое исследование кала (физические свойства, химические исследования - скрытая кровь, стеркобилин и билирубин, обнаружение простейших и гельминтов);
- исследование мокроты (физические свойства, химические свойства - определение белка, обнаружение злокачественных клеток, гемосидерина, бактериоскопия);
- исследование системы гомеостаза (время кровотечения, количество тромбоцитов, время свертывания крови);
- биохимические исследования крови (глюкоза, билирубин, холестерин, триглицериды, липопротеиды высокой плотности, липопротеиды низкой плотности, определение кардиомаркеров (тропонин I, КК - МВ, миоглобина));
- тесты на наркотики (марихуана, кокаин, морфин, метамфетамин, амфетамин, фенциклидин, метадон, экстази, барбитураты, бензодиазепины);
- тесты для выявления венерических заболеваний (сифилис, хламидиоз)
- инфекционные тесты (ВИЧ-инфекции 1 и 2 типа, определение HBsAg гепатита В, определение антител к вирусу гепатита С и А, определение антител до антигена H. Pylori Ab и др.)
- онкологические тесты (PSA);
- гинекологические тесты (беременность, овуляция, менопауза);
- иммунологические исследования (с-реактивный белок, реакция Вассермана);
2. Фармакотерапия. Назначение лекарственных средств, сывороток и вакцин в виде всех лекарственных форм (аэрозоли, гранулы, капсулы, таблетированных, инъекционных, наружных, спрэев, суппозиториев, суспензии, и др.) внутрь, внутримышечно, подкожно, внутривенно и наружно.
3. Диетотерапия. Расчет здорового питания, искусственного вскармливания, искусственного питания и подбор лечебной диеты.
4. Физиотерапевтические методы лечения: электротерапия (УВЧ, электрофорез); аэротерапия (ингаляции); светолечение (кварцевание, соллюкс); массаж и др.
5. Лечебно-диагностические манипуляции.
Общеклинические фельдшерские (медсестры общей практики - семейной медицины) лечебно-диагностические манипуляции:
- анализ крови на гемоглобин, лейкоцитоз, СОЭ;
- антропометрия;
- введение сывороток;
- все виды инъекций;
- измерение артериального давления;
- капельное и струйное переливание лекарств и кровезаменителей;
- катетеризация мочевого пузыря;
- мануальное исследование сердечно-сосудистой, дыхательной и гастроэнтерологической системы;
- осмотр зубов и полости рта;
- обработка пупочной ранки;
- исследование и оценка рефлексов новорождённого;
- исследование и оценка общего состояния новорождённого;
- исследование и оценка психомоторного и физического развития ребёнка;
- исследование и оценка полового, нервно-психического и физического развития ребенка и взрослого;
- практические навыки психогигиены и психо- коррекции;
- получение мазков, материала для цитологического, бактериологического исследования;
- проведение первичного туалета новорождённого;
- проведение внутрикожных диагностических и аллергологических проб;
- проведение диагностических экспресс-методов;
- проведение вакцинации;
- наружное исследование трупа
Неврологические манипуляции:
- исследование моторных качеств (поза, мышечный тонус, контрактура, атрофия мышц);
- исследование сухожильных рефлексов;
- определение чувствительности;
- оценка координации движений;
- оценка вестибулярной функции (проба Уемуры);
- техника постизометрической релаксации;
- техника мобилизации позвоночных сегментов.
Хирургические манипуляции:
- вскрытие абсцессов, панарициев, флегмон;
- зондирование полостей, свищей;
- наложение мягких повязок;
- остановка наружного кровотечения;
- первичная хирургическая обработка ран, снятие швов;
- проведение инфильтративной, проводниковой, футлярной, регионарной анестезии;
- транспортная иммобилизация при переломах костей, конечностей, позвоночника;
- удаление поверхностно расположенных инородных тел;
Отоларингологические манипуляции:
- аудиометрия;
- остановка носового кровотечения (передняя и задняя тампонада носа);
Офтальмологические манипуляции:
- определение остроты зрения, цветового зрения;
- тонометрия.
Акушерско-гинекологические манипуляции:
- ведение физиологических родов;
-гинекологический осмотр женщин с взятием цитологического мазка для исследования (двуручное влагалищное и ректовагинальное исследование);
- диагностика беременности;
- измерение размеров таза у беременных;
- наружное акушерское обследование, оценка сердцебиения плода;
- определение беременности и ее сроков, положения и размеров плода,
Манипуляции для оказания экстренной и неотложной помощи (фельдшерская техника):
- анестезия (инфильтрационная, проводниковая);
- блокады новокаиновые (блокада мест переломов, короткая новокаиновая блокада);
- венепункция, венесекция, внутрисердечные введения лекарственных средств;
- вправление привычных вывихов;
- искусственное дыхание (рот в рот, рот в нос, ручным дыхательным аппаратом, через эндотрахеальную трубку);
- интубация трахеи;
- очистка верхних дыхательных путей, аспирация жидкости;
- обработка ожоговой поверхности, инфицированных ран;
- катетеризация мочевого пузыря;
- клизмы (очистительные и сифонные);
- непрямой массаж сердца;
- оксигенотерапия;
- остановка наружного кровотечения (пальцевой метод, наложение кровоостанавливающего жгута, наложение давящей повязки, наложение кровоостанавливающей лигатуры и зажима, тугая тампонада раны с наложением швов на кожную рану);
- первичная хирургическая обработка и ушивание небольшой (до 4 см в длину) раны (рассечение, иссечение краев раны, первичный шов раны, вторичный ранний и поздний швы);
- повязки (косыночные, бинтовые, с помощью транспортных шин);
- промывание желудка;
- вскрытие (до 2,5 см в диаметре) небольших поверхностно расположенных гнойников;
- ручное отделение последа;
- транспортная иммобилизация при переломах костей, конечностей, позвоночника;
- удаление поверхностно расположенных инородных тел;
Общеклинические лечебно-диагностические врачебные манипуляции:
- анализ крови на гемоглобин, лейкоцитоз, СОЭ;
- антропометрия;
- введение сывороток;
- все виды инъекций;
- измерение артериального давления;
- капельное и струйное переливание лекарств и кровезаменителей;
- катетеризация мочевого пузыря;
- мануальное исследование сердечно-сосудистой, дыхательной и гастроэнтерологической системы;
- осмотр зубов и полости рта;
- обработка пупочной ранки;
- исследование и оценка рефлексов новорождённого;
- исследование и оценка состояния новорождённого;
- исследование и оценка психомоторного и физического развития ребёнка;
- исследование и оценка полового, нервно-психического и физического развития ребенка и взрослого;
- практические навыки психогигиены и психо- коррекции;
- пневмотахометрия, спирометрия, пикфлуометрия;
- пальцевое исследование прямой кишки, ректоскопия;
- пальцевое исследование щитовидной железы;
- пальцевое исследование предстательной железы;
- получение мазков, материала для цитологического, бактериологического исследования;
- проведение первичного туалета новорождённого;
- проведение внутрикожных диагностических и аллергологических проб;
- проведение и расшифровка ЭКГ;
- проведение диагностических экспресс-методов;
- проведение вакцинации;
- промывание желудка;
- УЗ исследование органов брюшной полости, щитовидной железы;
- наружное исследование трупа
Неврологические манипуляции:
- исследование моторных качеств (поза, мышечный тонус, контрактура, атрофия мышц);
- исследование сухожильных рефлексов;
- определение чувствительности;
- оценка координации движений;
- техника постизометрической релаксации;
- техника мобилизации позвоночных сегментов.
Хирургические манипуляции:
- вправление вывихов;
- вскрытие абсцессов, панарициев, флегмон;
- зондирование полостей, свищей;
- наложение мягких повязок;
- остановка наружного кровотечения;
- первичная хирургическая обработка ран, снятие швов;
- проведение диагностических и лечебных пункций парацентез;
- проведение инфильтративной, проводниковой, футлярной, регионарной анестезии, блокад;
- пункционная цистостомия;
- транспортная иммобилизация при переломах костей, конечностей, позвоночника;
- удаление поверхностно расположенных инородных тел;
- удаление вросшего ногтя;
Отоларингологические манипуляции:
- аудиометрия;
- введение лекарств в гортань и бронхи гортанным шприцем и через носовой катетер;
- вскрытие паратонзиллярного абсцесса;
- зондирование и промывание лакун миндалин;
- определение проходимости слуховой трубы;
- остановка носового кровотечения (передняя и задняя тампонада носа);
- парацентез барабанной перепонки, тимпанопункция:
- передняя и задняя риноскопия, фарингоскопия, ларингоскопия, отоскопия;
- пункция верхнечелюстной пазухи:
Офтальмологические манипуляции:
- определение остроты зрения;
- исследование цветового зрения;
- оптическая коррекция зрения с помощью пробных очковых линз;
- прямая и обратная офтальмоскопия;
- тонометрия ВГД.
Акушерско-гинекологические манипуляции:
- введение внутриматочных контрацептивов;
- ведение физиологических родов;
-гинекологический осмотр женщин с взятием цитологического мазка для исследования (двуручное влагалищное и ректовагинальное исследование);
- диагностика беременности;
- измерение размеров таза у беременных;
- кольпоскопия;
- наружное акушерское обследование, оценка сердцебиения плода;
- определение беременности и ее сроков, положения и размеров плода,
- оценка состояния последа;
Манипуляции для оказания экстренной и неотложной помощи (врачебная техника):
- анестезия (инфильтрационная, проводниковая, внутрикостная);
- блокады новокаиновые (вагосимпатическая, паранефральная, футлярная, межреберная, блокада мест переломов, блокада таза по Школьникову, блокада по Лорину-Эпштейну (семенного канатика), паравертебральная блокада спинномозговых нервов, перианальная новокаиновая блокада, парасакральная и околокопчиковая блокады, короткая новокаиновая блокада);
- венепункция, венесекция, внутрисердечные введения лекарственных средств;
- вправление привычных вывихов;
- искусственное дыхание (рот в рот, рот в нос, ручным дыхательным аппаратом, через эндотрахеальную трубку);
- интубация трахеи;
- очистка верхних дыхательных путей, аспирация жидкости;
- обработка ожоговой поверхности, инфицированных ран;
- катетеризация мочевого пузыря;
- клизмы (очистительные и сифонные);
- непрямой массаж сердца, дефибрилляция;
- наркоз внутривенный, нейролептаналгезия;
- оксигенотерапия;
- остановка наружного кровотечения (пальцевой метод, наложение кровоостанавливающего жгута, наложение давящей повязки, наложение кровоостанавливающей лигатуры и зажима, тугая тампонада раны с наложением швов на кожную рану);
- первичная хирургическая обработка и ушивание раны (рассечение, иссечение краев раны, первичный шов раны, вторичный ранний и поздний швы);
- повязки (косыночные, бинтовые, с помощью транспортных шин);
- пункция мочевого пузыря надлобковая, пункция перикарда, плевральная пункция, пункция сустава (коленного, плечевого), пункция подключичной вены;
- рыхлая тампонада и дренирование гнойных полостей, вскрытие поверхностно расположенных гнойников;
- ручное отделение последа;
- тампонада матки и влагалища, тампонада носа (передняя, задняя);
- транспортная иммобилизация при переломах костей, конечностей, позвоночника;
- трахео - или коникотомия, трахеостомия (у взрослых и детей);
- удаление поверхностно расположенных инородных тел;
6. Консультации. Виды консультаций - когда врач консультирует пациента сам, консультируется у специалиста сам и консультирует своего пациента у специалиста.
Когда врач самостоятельно способен диагностировать, лечить до выздоровления и реабилитировать – он полностью консультирует пациента сам.
В результате того, что врач общей практики-семейной медицины не в состоянии самостоятельно диагностировать, лечить и заниматься реабилитацией определенной части нозологических единиц он прибегает к консультациям специалистов. В зависимости от сложности диагностики и лечения нозологических форм выделяют:
- нозологические формы, которые врач общей практики - семейной медицины самостоятельно диагностирует, лечит до выздоровления и проводит реабилитационные мероприятия.
- нозологические формы, которые врач общей практики - семейной медицины самостоятельно диагностирует, но проводит лечение и реабилитационные мероприятия после консультации у специалиста.
- нозологические формы, при которых врач общей практики - семейной медицины устанавливает предварительный диагноз, направляет на консультацию и лечение до специалиста, проводит реабилитационные мероприятия согласно его рекомендациям.
Все нозологические формы, входящие в эти три группы приведены ниже в приложении.
Целью консультации являются:
- установление степени опасности заболевания или состояния;
- уточнение клинических проявлений и методов диагностики;
- уточнения профиля консультаций и организации экспертизы временной и постоянной нетрудоспособности (определение признаков инвалидности или временной нетрудоспособности и ее сроков,
определение маршрута пациента для установления группы инвалидности или сроков временной нетрудоспособности);
- интерпретация клинико-диагностических исследований;
- уточнение эффективности методов лечения, пользы и опасности манипуляций, а также рациональности фармакотерапии и диетического питания;
- уточнение методов социальной и медицинской профилактики;
- уточнение методов реабилитации:
- медицинской (восстановительная терапия, психиатрическая помощь, санаторно-курортное лечение, профилактические мероприятия);
- социальной (приспособление мебели, установление оборудования для адаптации жилищных помещений, обучение основным социальным навыкам, трудотерапия);
- медико-социальной;
- психолого-педагогической (психолого-педагогическая диагностика, психолого-педагогичная коррекция);
- физической (эрготерапия, лечебная физкультура);
- профессиональной (профессиональная ориентация, профессиональный отбор, профессиональное образование);
- трудовой (приспособление и создание рабочего места с учетом безопасности и особых потребностей инвалида, рациональное трудоустройство, возобновление трудовой деятельности инвалида по прежней или новой профессии);
- физкультурно-спортивной ( обучение занятиям по физической культуре, тренировочные занятия оздоровление в лагерях физкультурно-спортивной реабилитации, занятия спортом);
- уточнение способов здорового образа жизни, ухода за здоровым ребенком, ухода за больным;
7. Патронаж. Активное посещение на дому или другом месте декретированных (социально значимых) контингентов среди взрослых и детей. Он проводиться с целью контроля за выполнением жизненно важных диагностических, лечебных, собственно профилактических, реабилитационных и социальных мер (медицинский, социально-бытовой, психолого-педагогический патронаж и др.).
8. Сопровождение. Сопровождение пациентов в зависимости от степени тяжести их состояния для оказания им неотложной помощи в пути до места окончательного исследования или оказания им исчерпывающей помощи.
9. Курация пациента. Пожизненное медико-психологическое сопровождение пациента с целью коррекции его образа жизни, лечения обострений и стабилизации в периоде компенсации.
10. Адвокация пациента. Пожизненное медико-юридическое сопровождение пациента, с целью защиты его конституционных и законодательных прав.
4.3. Объем диспансерной работы на семейном врачебном участке.
Исходя из того, что организация профилактики, диагностики, лечения и реабилитации заболеваний происходит путем внедрения и совершенствования диспансерного метода работы, на семейном врачебном участке осуществляется определенный объем диспансерной работы.
Врач общей практики-семейной медицины должен знать демографическую и медико-социальную характеристику прикрепленного контингента, в соответствии с которой:
- проводит работу по выявлению ранних и скрытых форм заболеваний и факторов риска, оказывает содействие в снижении их влияний на пациента:
- организует весь комплекс диагностических, лечебно-оздоровительных и реабилитационных мероприятий с привлечением, при необходимости, для этой цели специалистов лечебно-профилактических учреждений;
- проводит анализ состояния здоровья прикрепленного контингента, ведет соответствующую учётно-отчетную медицинскую документации.
- Врач общей практики-семейной медицины осматривает население ежегодно. Декретированные контингенты и диспансерные группы осматриваются врачом дифференцированно, частота и объем осмотров зависит от социальной значимости контингентов и групп.
Осмотры врача общей практики-семейной медицины могут быть двух видов - осмотр по поводу заболевания и профилактический осмотр.
Осмотр по поводу заболевания направлен на выявление причины заболевания и установления диагноза, с целью организации лечения. Объем его устанавливается государственными социальными нормативами оказания медицинской помощи по специальности «общая практика - семейная медицина», где оговариваются: объем диагностических обследований и консультаций; лечебные, реабилитационные, и профилактические мероприятия; критерии ожидаемого результата лечения; показания к госпитализации; длительность и критерии снятия с диспансерного учета, а также стандарты фармакотерапии для всех нозологических форм, курируемых врачом общей практики - семейной медицины.
Профилактический осмотр проводиться ежегодно, независимо от проведения осмотра по поводу заболевания. Объем обследований при профилактическом осмотре более широкий, чем в случае заболевания. Возможно, проведение профилактического осмотра при обращении по поводу болезни, если тяжесть состояния больного и время на решение проблем пациента позволяет его провести.
Для детского населения
- Врач общей практики-семейной медицины осматривает детей ежегодно. Дети первых трех лет жизни осматриваются врачом дифференцированно, частота осмотров и объем зависит от возраста и состояния здоровья ребенка при рождении.
- Специалисты осматривают детей согласно возрастам оговоренном в приказе о кратности, объеме исследований для детского населения и по показаниям.
- Врач общей практики-семейной медицины и средний медицинский персонал проводит:
- сбор анамнестических данных;
- антропометрию (рост, масса тела);
- оценку физического и нервно-психического развития;
- измерение артериального давления с 7 лет;
- определение остроты зрения;
- скиаскопия, исследование глазного дна (по показаниям);
- определение остроты слуха;
- осмотр зева;
- отоскопия, риноскопия, ларингоскопия (по показаниям и в сроки указанные в приказе);
- общий анализ крови, сахар крови;
- исследования мочи на сахар и белок (по показаниям);
- анализ кала на яйца глист (ежегодно);
- ЭКГ-исследование (по показаниям);
- флюорография органов грудной клетки (с 13 лет);
- Уз-исследование щитовидной железы и органов брюшной полости (1 раз в 2 года при наличии аппаратуры);
- туберкулиновые пробы (в 1 год, а затем ежегодно).
Для взрослого населения и подростков
При ежегодных осмотрах проводятся:
- сбор анамнестических данных;
- антропометрия (рост, масса тела);
- измерение артериального давления;
- гинекологический осмотр женщин (с 18 лет бимануальное исследование, измерение размеров таза у беременных, определение беременности и ее сроков, положения и размеров плода, кольпоскопия) с взятием мазка для цитологического исследования; пальцевое исследование девушек с 15 лет через прямую кишку (по показаниям);
- определение остроты зрения;
- скиаскопия, офтальмоскопическое исследование глазного дна (декретированные контингенты обязательно и по показаниям остальным);
- определение остроты слуха;
- осмотр зева;
- отоскопия, риноскопия, ларингоскопия (по показаниям и декретированные контингенты);
- измерение внутриглазного давления (с 30 лет - 1 раз в 3 года);
- общий анализ крови, сахар крови;
- исследования мочи на сахар и белок (по показаниям);
- анализ кала на яйца глист (декретированные контингенты);
- флюорография органов грудной клетки;
- женщинам - обследование молочной железы пальпаторно с 30 лет и маммография по показаниям; (с 45 лет маммография 1 раз в год);
- пальцевое исследование прямой кишки - с 30 лет (после опроса);
- ЭКГ-исследование с 30 лет ежегодно и по показаниям;
- Уз-исследование щитовидной железы и органов брюшной полости (1 раз в 2 года);
- туберкулиновые пробы подросткам (15-17 лет);
Здесь хочу напомнить, что я привел объемы оказания помощи характерные для сельского врачебного участка. В городском участке объемы будут несколько меньше, однако со временем, когда улучшиться их техническое оснащение встанет необходимость сравнивание всех характеристик. Также функции фельдшера в состоянии будет выполнять любая семейная медсестра.
4.4. Кабинет врача общей практики-семейной медицины. Исходя из вышеуказанных объемов оказания помощи проводимых на участке врача общей практики-семейной медицины, важным становится вопрос и о повышении функциональности помещений, где оказывает помощь врач общей практики – семейной медицины.
Вот что было известно нам о рабочем месте врача в прошлом веке. Рабочее место врача — его стол. Поверхность стола должна быть разделена на зоны, чтобы все необходимое находилось на определенных местах: шпатели, фонендоскоп, тонометр, рецептотека с наиболее часто выписываемыми рецептами и бланками. Стол врача лучше всего покрыть оргстеклом, под которое можно поместить календарь, номера телефонов сельских медицинских учреждений, ЦРБ, отделения скорой помощи, еженедельный план-график работы врача, график выездов врачей участковой больницы (амбулатории) на ФАПы, в медицинские профилактории, детские учреждения.
Велением нашего времени является значительное увеличение диагностической вооруженности врача, поэтому рабочим места врача общей практики – семейной медицины является многокомнатный кабинет для оказания многопрофильной врачебной квалифицированной помощи, где принимаются и взрослые и дети. Вокруг врача приборы должны быть расположены в связи с концепцией "терапевтического комбайна", т.е. на каждом рабочем месте все должно находиться на расстоянии вытянутой руки. Только в результате такой компоновки кабинета и оборудования может резко увеличится скорость, объем и качество обслуживания одним специалистом.
Не буду останавливаться на необходимости оборудования кабинета средствами информационных коммуникаций, поскольку этот вопрос уже не подлежит обсуждению. Вот примерная схема такого кабинета.
Смысл такой компоновки прост – все находиться под рукой. Минимум затрат на переходы от одного рабочего места до другого. Легко технически выполнять большой объем исследований. Все располагается только вокруг врача и пациента. Пациент выйдет из кабинета только в одном случае – сдать анализ мочи. Также в таком кабинете удобно проводить единое обеззараживание воздуха, инструментов и поверхностей.
На схеме нет отдельно выделенного кабинета физиотерапевтического лечения. Однако размеры кабинета врача общей практики – семейной медицины однозначно позволяют поместить физиотерапевтическое оборудование там, учитывая небольшие размеры и отсутствие вредного влияния современных аппаратов.
5. Заключение. Таким образом, мной представлена концепция реформирования на основе, которой должна эффективно функционировать современная система оказания первичной медико-санитарной помощи. В основе ее лежит всеохватывающая государственная организация. В противном случае все потуги по реформированию будут представлять собой бездарную трату сил, средств и времени, ведущую к дальнейшему разрушению безопасности страны.
В конце я бы хотел отметить, что государство, интенсивно размножающее у себя рыночную экономику во всех сферах жизнедеятельности, активно эксплуатирует систему здравоохранения социалистического образца. С одной стороны это достаточно еще эффективная система, с которой это же государство пытается бороться, не в состоянии создать ничего лучшего. С другой стороны – ее эффективность уже обеспечивается целой армией малообеспеченных, плохо оснащенных и от этого находящихся в сложном положении медицинских работников, которые не в состоянии полноценно выполнять возложенных на них современных задач.
Учитывая, что за довольно продолжительный промежуток времени от начала реформирования многочисленной высококлассной медицинской элитой Украины так и не было создано полноценной концепции развития здравоохранения, не достигнуты конечные результаты, в результате чего приходиться констатировать, что создание современной, полноценно и гибко реагирующей на постоянно возрастающие требования нашего мира, со сбережением и постоянно обновляющихся в сторону расширения и качественно бесплатных социально-медицинских гарантий, транснациональной системы здравоохранения является, по всей видимости, недосягаемой целью для современной правящей элиты.
03.06. 2008 года (коррекция 23.01.2018)
6. Приложение
6.1. Перечень нозологий, которые врач общей практики – семейной медицины диагностирует, лечит и реабилитирует на участке.
Терапевтическая патология
|
Группы нозологических форм |
Нозологические формы, которые врач общей практики - семейной медицины самостоятельно диагностирует, лечит до выздоровления и проводит реабилитационные мероприятия |
Нозологические формы, которые врач общей практики - семейной медицины самостоятельно диагностирует, но проводит лечение и реабилитационные мероприятия после консультации у специалиста |
Нозологические формы, при которых врач общей практики - семейной медицины устанавливает предварительный диагноз, направляет на консультацию и лечение до специалиста, проводит реабилитационные мероприятия согласно его рекомендациям |
|
Болезни органов дыхания |
Острые респираторные заболевания. Острый бронхит. Хронический бронхит (с астматическим компонентом, обструктивный). Бронхиальная астма легкой и средней степени тяжести. Хроническое легочное сердце. Неосложненная пневмония. Респираторные аллергозы верхних дыхательных путей (у детей). |
Бронхиальная астма тяжелое течение. Плеврит экссудативный, плеврит сухой. Бронхит рецидивирующий, обструктивный (у детей). Бронхиолит, пневмония затяжная (у детей). Бронхиальная астма средней степени тяжести (у детей). |
Инфаркт легких. Абсцесс легкого. Бронхоэктатическая болезнь. Бронхиолит острый и хронический облитерирующий (у детей). Пневмония острая осложненная (у детей). Пневмония хроническая (у детей). Бронхиальная астма тяжелой степени (у детей). Врожденные и наследственные заболевания, пороки развития (у детей). |
|
Болезни соединительной ткани и суставов |
|
Ревматизм. Реактивные артриты (включая болезнь Рейтера). Псориатический артрит. Подагра. Деформирующий остеоартроз. |
Диффузные болезни соединительной ткани: системная красная волчанка. Системная склеродермия; дерматомиозит. Сочетание заболеваний соединительной ткани. Болезнь Шегрена. Ревматическая полимиалгия. Рецидивирующий перихондрит. Системные васкулиты. Узелковый периартериит. Грануломатоз Вегенера. Синдром Гудпасчера. Геморрагический васкулит. Болезнь Такаясу. Ревматоидный артрит; болезнь Бехтерева. |
|
Болезни органов пищеварения |
Острый гастрит. Хронический гастрит. Дискинезия желчевыводящих путей. |
Функциональные заболевания желудка. Желудочно-пищеводный рефлюкс. Полипоз желудка. Дуоденит. Язвенная болезнь желудка и двенадцатиперстной кишки. Хронический холецистит. Постхолецистэктомический синдром. Хронический панкреатит в стадии ремиссии. Синдром раздраженного толстого кишечника. Дисбактериоз кишечника. |
Болезни пищевода. Осложнение язвенной болезни. Болезни оперированного желудка. Желчекаменная болезнь. Холангиты. Острый гепатит. Хронический гепатит. Цирроз печени. Цирроз-рак печени. Гепатозы. Печеночная недостаточность. Острый панкреатит (обострение хронического панкреатита). Рак поджелудочной железы. Хронический энтерит. Хронический колит. Неспецифический язвенный колит. |
|
Болезни мочевой системы |
Уретрит, цистит (у взрослых и детей). |
Острый пиелонефрит. Хронический пиелонефрит. Мочекаменная болезнь. |
Острый гломерулонефрит. Хронический гломерулонефрит. Нефропатия беременных. Амилоидоз почек. Поликистоз почек. Острая почечная недостаточность. Хроническая почечная недостаточность. Наследственные болезни почек.
|
|
Болезни системы кровообращения |
Атеросклероз. Хроническая ишемическая болезнь сердца. Недостаточность кровообращения I степени. Гипертоническая болезнь I-II стадии |
Аритмии и блокады сердца. Гипертоническая болезнь III стадии. Недостаточность кровообращения II-III степени. |
Прогрессирующая стенокардия. Инфаркт миокарда. Тромбоэмболия легочной артерии. Пороки сердца, врожденные и приобретенные. Миокардиты. Кардиомиопатии. Перикардиты. Эндокардиты. |
|
Болезни эндокринной системы |
Сахарный диабет, впервые выявленный. Сахарный диабет легкого течения. |
Сахарный диабет средней степени тяжести. Сахарный диабет с осложнениями. Тиреотоксикоз. Аутоиммунный тиреоидит (зоб Хасимото без осложнений). Акромегалия. Болезнь Иценко-Кушинга. Гипопитуитаризм. Патологический климакс (с гиперэстрогенией, гипоэстрогенией, агормональные формы). Сахарный диабет неосложненный, ожирение (у детей). |
Висцеропатические формы тиреотоксикоза. Усложненные формы тиреоидитов. Кортикостирома. Альдостерома. Феохромацитома. Болезнь Аддиссона. Климакс с висцеральными и эндокринными осложнениями. Сахарный диабет осложненный, заболевание надпочечников (у детей). |
|
Иммунная система |
|
Вторичные иммунодефицитные состояния (у детей). |
Первичные иммунодефицитные состояния, наследственно-обусловленные заболевания (у детей) |
|
|
|
|
|
Педиатрическая патология (период новорожденности)
|
Группы нозологических форм |
Нозологические формы, которые врач общей практики - семейной медицины самостоятельно диагностирует, лечит до выздоровления и проводит реабилитационные мероприятия |
Нозологические формы, которые врач общей практики - семейной медицины самостоятельно диагностирует, но проводит лечение и реабилитационные мероприятия после консультации у специалиста |
Нозологические формы, при которых врач общей практики - семейной медицины устанавливает предварительный диагноз, направляет на консультацию и лечение до специалиста, проводит реабилитационные мероприятия согласно его рекомендациям |
|
Различные заболевания периода новорожденности |
Физиологическая эритема. Токсическая эритема; пустулярный меланоз новорожденных; милиарные высыпания (белые угри). Рахит. Аномалии конституции (аллергический, лимфатико-гипопластический, нервно-артритические диатезы) |
Рахитоподобные заболевания |
|
|
Заболевания крови |
Железодефицитная анемия. Анемия недоношенных |
Геморрагическая болезнь новорожденных |
|
|
Внутриутробные инфекции |
|
|
Врожденный синдром краснухи; врожденная цитомегаловирусная инфекция; врожденная инфекция, вызванная вирусом простого герпеса; вирус иммунодефицита человека; сепсис новорожденного, сифилис, врожденный токсоплазмоз, хламидийная инфекция; врожденная пневмония |
|
Патология родового акта и ее влияние на плод |
Родовая травма мягких тканей головы, туловище |
Кефалогематома, перелом ключицы |
Внутричерепная родовая травма с кровоизлиянием, родовая травма позвоночника; паралич Эрба-Дюшена; паралич Клюмпке |
|
Заболевания нервной системы |
|
Гипоксично-ишемическое поражение ЦНС |
Судороги новорожденного |
|
Заболевания органов дыхания |
|
|
Синдром расстройства дыхания; бронхолегочная дисплазия |
|
Заболевания эндокринной системы |
|
Гипотиреоз |
|
|
Желтуха |
Физиологическая |
Гипербилирубинемия |
Гемолитическая болезнь новорожденного |
|
Воспалительные заболевания |
Пеленочный дерматит; папулезная эритема; потница |
Катаральный конъюнктивит |
|
|
Болезни, связанные со вскармливанием новорожденного |
Срыгивание; Недостаточное кормление; перекармливание; простая диспепсия |
Рвота |
|
Профессиональные болезни
|
Группы нозологических форм |
Нозологические формы, которые врач общей практики - семейной медицины самостоятельно диагностирует, лечит до выздоровления и проводит реабилитационные мероприятия |
Нозологические формы, которые врач общей практики - семейной медицины самостоятельно диагностирует, но проводит лечение и реабилитационные мероприятия после консультации у специалиста |
Нозологические формы, при которых врач общей практики - семейной медицины устанавливает предварительный диагноз, направляет на консультацию и лечение до специалиста, проводит реабилитационные мероприятия согласно его рекомендациям |
|
Профессиональные заболевания химической и пылевой этиологии |
|
|
Острые и хронические профессиональные интоксикации, пылевые болезни дыхательной системы |
Ортопедическая патология
|
Группы нозологических форм |
Нозологические формы, которые врач общей практики - семейной медицины самостоятельно диагностирует, лечит до выздоровления и проводит реабилитационные мероприятия |
Нозологические формы, которые врач общей практики - семейной медицины самостоятельно диагностирует, но проводит лечение и реабилитационные мероприятия после консультации у специалиста |
Нозологические формы, при которых врач общей практики - семейной медицины устанавливает предварительный диагноз, направляет на консультацию и лечение до специалиста, проводит реабилитационные мероприятия согласно его рекомендациям |
|
|
Патологический постав (сутулая спина, круглая спина, плоская спина) |
Сколиотическая осанка; плоскостопость |
Сколиоз, юношеский кифоз (болезнь Шенгремана-Мау) |
Акушерско-гинекологическая патология
|
Группы нозологических форм |
Нозологические формы, которые врач общей практики - семейной медицины самостоятельно диагностирует, лечит до выздоровления и проводит реабилитационные мероприятия |
Нозологические формы, которые врач общей практики - семейной медицины самостоятельно диагностирует, но проводит лечение и реабилитационные мероприятия после консультации у специалиста |
Нозологические формы, при которых врач общей практики - семейной медицины устанавливает предварительный диагноз, направляет на консультацию и лечение до специалиста, проводит реабилитационные мероприятия согласно его рекомендациям |
|
Физиологическое акушерство |
Физиология беременности, физиология родов, физиология послеродового периода |
|
|
|
Антенатальная охрана плода |
|
|
Иммуноконфликтная беременность |
|
Невынашивание беременности |
|
|
Невынашивание беременности, плацентарная недостаточность |
|
Особенности введения беременных с екстрагениталь-ной патологией |
|
Нейроциркуляторная первичная артериальная гипертензия у беременных; гипертоническая болезнь и беременность; пиелонефрит у беременных; мочекаменная болезнь у беременных; анемия беременных |
Ревматические пороки сердца и беременность; врожденные пороки сердца и беременность; гломерулонефрит у беременных; сахарный диабет и беременность; диффузный токсический зоб у беременных; гипотиреоз у беременных |
|
Кровотече-ние в акушерско-гинекологи-ческой практике |
|
|
Пузырный занос; предлежание плаценты, преждевременная отслойка нормально расположенной плаценты; кровотечение в последовом и раннем послеродовом периоде; акушерское гипотоническое кровотечение; геморрагический шок |
|
Родовой травматизм |
Разрыв промежности; разрыв влагалища; разрыв шейки матки |
|
Разрыв матки, разрыв лонного сочленения |
|
Шок и терминальные состояния в акушерстве и гинекологии |
|
Анафилактический шок |
Эмболия околоплодными водами |
|
Гестозы |
|
Ранний гестоз |
Поздние гестозы |
|
Воспалительные заболевания половых органов у девочек |
|
Вульвовагинит у девочек |
|
|
Нейроендокрин-ная регуляция репродуктивной функции |
|
|
Дисфункциональные маточные кровотечения; эндометриозы |
|
Климакс |
|
Климакс |
|
|
Гинекологические заболевания в пожилом и старческом возрасте |
|
Атрофический Кольпит; зуд вульвы; аномалии положения половых органов в пожилом и старческом возрасте |
Крауроз; лейкоплакия |
|
Воспалительные и септические состояния в акушерстве и гинекологии |
|
Послеродовая язва; кольпит; эндоцервицит |
|
|
Воспалительные и септические состояния в акушерстве и гинекологии |
|
|
Остроконечные кондиломы; бартолинит; эндометрит; параметрит; сальпингоофорит; послеродовый мастит; сепсис; инфекционно-токсический шок |
|
Острый живот в гинекологии |
|
|
Внематочная беременность; апоплексия яичников |
|
Бесплодие семьи |
|
|
Бесплодие |
|
Планирование семьи |
Контрацепция |
|
|
Хирургическая патология
Общехирургическая патология
|
Группы нозологических форм |
Нозологические формы, которые врач общей практики - семейной медицины самостоятельно диагностирует, лечит до выздоровления и проводит реабилитационные мероприятия |
Нозологические формы, которые врач общей практики - семейной медицины самостоятельно диагностирует, но проводит лечение и реабилитационные мероприятия после консультации у специалиста |
Нозологические формы, при которых врач общей практики - семейной медицины устанавливает предварительный диагноз, направляет на консультацию и лечение до специалиста, проводит реабилитационные мероприятия согласно его рекомендациям |
|
Раны |
Неосложненные раны кожи и подкожной клетчатки; гнойные раны |
|
Огнестрельные раны |
|
Болезни периферических сосудов |
|
Варикозная болезнь; тромбофлебиты; облитерирующий эндартериит |
|
|
Болезни органов брюшной полости |
|
|
Острый аппендицит; хронический аппендицит; аппендикулярный инфильтрат; острый холецистит; ЖКБ; хронический холецистит; острая кишечная непроходимость; перфоративная язва желудка и двенадцатиперстной кишки; кровоточащие язвы двенадцатиперстной кишки; острый панкреатит; ущемленные грыжи |
|
Травматические повреждения органов брюшной полости |
|
|
Повреждение паренхиматозных и полых органов |
|
Травматическое повреждение грудной клетки |
|
|
Пневмоторакс; гемоторакс; Повреждения легких, сердца, пищевода |
|
Ожоговая болезнь и отморожения |
Ожоги и отморожения 1 степени |
Ожоги и отморожения 2 степени |
Ожоги и отморожения 3-4 степени |
|
Болезни вилочковой железы |
|
|
Миастения |
Патология прямой кишки
|
Группы нозологических форм |
Нозологические формы, которые врач общей практики - семейной медицины самостоятельно диагностирует, лечит до выздоровления и проводит реабилитационные мероприятия |
Нозологические формы, которые врач общей практики - семейной медицины самостоятельно диагностирует, но проводит лечение и реабилитационные мероприятия после консультации у специалиста |
Нозологические формы, при которых врач общей практики - семейной медицины устанавливает предварительный диагноз, направляет на консультацию и лечение до специалиста, проводит реабилитационные мероприятия согласно его рекомендациям |
|
|
Неопухолевые заболевания |
аноректальной области |
|
|
Геморрой |
|
Геморрой с выпадением внутренних узлов I-II степени |
|
|
|
|
Геморроидальное кровотечение без выпадения внутренних узлов |
|
|
|
|
|
Геморрой с выпадением внутренних узлов III-IY степени |
|
|
|
|
Геморроидальное кровотечение средней степени тяжести |
|
Аноректальный тромбоз |
Аноректальный тромбоз I степени |
Аноректальный тромбоз II степени |
Аноректальный тромбоз III степени |
|
Анальная трещина |
Острая посттравматическая анальная трещина |
Острая и хроническая анальная трещина |
Анальная трещина с выраженным спазмом сфинктера и болевым синдромом. Анальная трещина с пектенозом анального канала |
|
Кондиломы перианальной зоны и анального канала |
|
Кондиломы перианальной зоны |
Кондиломы анального канала |
|
Липомы и атеромы перианальной зоны |
Атеромы перианальной зоны |
|
Липомы перианальной зоны |
|
Острый и хронический криптит |
|
Острый криптит, хронический криптит |
Гипертрофия анальных сосочков вследствие криптита |
|
Острый и хронический папилит |
|
Острый папилит |
Острый и хронический папилит с выраженной гипертрофией сосочков, кровотечением |
|
Сфинктерит |
|
Острый сфинктерит |
Спазм внутреннего сфинктера с болевым синдромом, пектеноз анального канала |
|
Проктит |
|
Хронический проктит |
Острый проктит |
|
Проктосигмоидит |
|
Проктосигмоидит |
|
|
Дивертикулярная болезнь толстой кишки |
Дивертикулез |
Диветикулит |
Дивертикулярное кровотечение и абсцедирующий перфоративный дивертикулит |
|
Колиты |
Спастический колит. Атрофический колит. Катаральный колит. Привычный запор |
Псевдомембранозный колит. Фибринозный колит. Каловый завал |
Неспецифический язвенный колит. Болезнь Крона. |
|
|
Острые |
проктологические |
заболевания |
|
Острый парапроктит |
|
Подкожный и подслизистый парапроктит |
Ишио-, пельвио-, ректоректальный парапроктиты |
|
Хронический парапроктит |
|
Интрасфинктерный свищ |
Все виды параректальных свищей |
|
Острые нагноения эпителиального копчикового хода |
|
|
Острые нагноения эпителиального копчикового хода |
|
Хронические нагноения эпителиального копчикового хода |
|
|
Хронические нагноения эпителиального копчикового хода |
|
Опухолевые |
заболевания |
прямой и |
толстой кишки |
|
Пресакральная киста (тератома) |
|
|
Пресакральная киста (тератома) |
|
Полипы |
|
|
Все виды полипов |
|
Опухоли прямой и толстой кишки |
|
|
Опухоли прямой и толстой кишки |
Травмы и ортопедические болезни
|
Группы нозологических форм |
Нозологические формы, которые врач общей практики - семейной медицины самостоятельно диагностирует, лечит до выздоровления и проводит реабилитационные мероприятия |
Нозологические формы, которые врач общей практики - семейной медицины самостоятельно диагностирует, но проводит лечение и реабилитационные мероприятия после консультации у специалиста |
Нозологические формы, при которых врач общей практики - семейной медицины устанавливает предварительный диагноз, направляет на консультацию и лечение до специалиста, проводит реабилитационные мероприятия согласно его рекомендациям |
|
Повреждение мягких тканей, сосудов, нервов |
Ушиб, поверхностные раны |
|
Закрытые повреждения мышц и сухожилий; открытые повреждения сухожилий |
|
Повреждения суставов |
Ушиб сустава - гемартроз |
Повреждения связок |
Травматические вывихи, внутрисуставные переломы |
|
Повреждения и переломы костей, позвоночника, суставов |
|
|
Переломы длинных трубчатых костей; переломы костей стопы и кисти; переломы костей таза; переломы позвоночника; открытые повреждения костей и суставов |
|
Посттравматические деформации |
|
|
Посттравматические деформации |
|
Врожденные заболевания |
|
Кривошея легкой степени; дисплазия тазобедренного сустава |
Кривошея тяжелой степени; врожденный вывих бедра; кривоногость; другие врожденные аномалии |
|
Нарушение постановки и стоп |
Нарушение постановки |
|
Сколиотическая болезнь; статические деформации стоп |
|
Остеохондропатии |
|
Остеохондропатии 1-2 ст. |
Остеохондропатии 3-4 ст. |
|
Деформирующие артрозы |
Деформирующие артрозы 1 ст. |
Деформирующие артрозы 2 ст. |
Деформирующие артрозы 3 ст. |
|
Остеохондроз позвоночника |
Остеохондроз позвоночника (локальные болевые синдромы) |
Остеохондроз позвоночника (рефлекторные и корешковые синдромы, которые не подлежат лечению в стационаре) |
Остеохондроз позвоночника (рефлекторные, корешковые и ишемические синдромы, подлежащие лечению в стационаре) |
|
Воспалительные заболевания |
Бурситы |
Тендовагиниты |
Остеомиелит |
|
Туберкулез костей и суставов |
|
|
Туберкулез костей и суставов |
|
Опухоли |
|
|
Доброкачественные; злокачественные; метастатические |
Урологические болезни
|
Группы нозологических форм |
Нозологические формы, которые врач общей практики - семейной медицины самостоятельно диагностирует, лечит до выздоровления и проводит реабилитационные мероприятия |
Нозологические формы, которые врач общей практики - семейной медицины самостоятельно диагностирует, но проводит лечение и реабилитационные мероприятия после консультации у специалиста |
Нозологические формы, при которых врач общей практики - семейной медицины устанавливает предварительный диагноз, направляет на консультацию и лечение до специалиста, проводит реабилитационные мероприятия согласно его рекомендациям |
|
Травмы мочевой системы |
|
|
Травма мочевого пузыря; травма почки; травма уретры; травма яичка; травма наружных половых органов у мужчин; перелом полового члена |
|
Воспалительные заболевания мочеполовой системы |
|
Хронический пиелонефрит; острый пиелонефрит; хронический цистит; острый уретрит; острый простатит; хронический простатит; цисталгия |
Острый пиелонефрит; паранефрит; орхиэпидидимит |
|
Мочекаменная болезнь |
|
Почечная колика |
Камни почек и мочеточников; камни мочевого пузыря |
|
Опухоли мочеполовой системы |
|
|
Опухоли почек; опухоли мочевого пузыря; аденома предстательной железы; опухоли полового члена; опухоли яичка |
|
Туберкулез мочеполовой системы |
|
|
Туберкулез почек; туберкулез яичка; туберкулез мочевого пузыря; туберкулез мочеточника; Туберкулез полового члена |
|
Нефроптоз |
|
Нефроптоз |
|
|
Заболевания мошонки |
|
|
Варикоцеле; водянка оболочек яичка |
|
Урологические заболевания у детей |
Баланопостит |
|
Фимоз; парафимоз; крипторхизм; водянка оболочек яичка; киста семенного канатика; киста головки придатка; варикоцеле; гипоспадия; острая мошонка; некроз придатка; перекрут яичка; гидронефроз; пузырно-мочеточниковый рефлюкс |
Онкологические болезни
|
Группы нозологических форм |
Нозологические формы, которые врач общей практики - семейной медицины самостоятельно диагностирует, лечит до выздоровления и проводит реабилитационные мероприятия |
Нозологические формы, которые врач общей практики - семейной медицины самостоятельно диагностирует, но проводит лечение и реабилитационные мероприятия после консультации у специалиста |
Нозологические формы, при которых врач общей практики - семейной медицины устанавливает предварительный диагноз, направляет на консультацию и лечение до специалиста, проводит реабилитационные мероприятия согласно его рекомендациям |
|
Опухоли головы и шеи |
|
|
Опухоли губы; опухоли челюсти; опухоли ротоглотки; опухоли носоглотки; опухоли щитовидной железы |
|
Опухоли органов грудной клетки |
|
|
Опухоли легких, плевры; опухоли средостения; опухоли пищевода |
|
Опухоли органов ЖКТ и забрюшинного пространства |
|
|
Опухоли желудка; опухоли толстой кишки; опухоли прямой кишки; опухоли печени; опухоли поджелудочной железы; неорганные опухоли забрюшинного пространства |
|
Опухоли грудной железы |
|
|
Опухоли грудной железы |
|
Опухоли мягких тканей; кожи и костей |
|
|
Опухоли кожи; опухоли мягких тканей; опухоли костей |
|
Опухоли мочеполовых органов |
|
|
Опухоли почки; опухоли мочевого пузыря; опухоли тела матки; опухоли шейки матки; опухоли яичников; опухоли предстательной железы |
|
Опухоли лимфоидной и кроветворной систем |
|
|
Лимфома; миеломная болезнь; острый лейкоз; хронический лейкоз |
Болезни глаза
|
Группы нозологических форм |
Нозологические формы, которые врач общей практики - семейной медицины самостоятельно диагностирует, лечит до выздоровления и проводит реабилитационные мероприятия |
Нозологические формы, которые врач общей практики - семейной медицины самостоятельно диагностирует, но проводит лечение и реабилитационные мероприятия после консультации у специалиста |
Нозологические формы, при которых врач общей практики - семейной медицины устанавливает предварительный диагноз, направляет на консультацию и лечение до специалиста, проводит реабилитационные мероприятия согласно его рекомендациям |
|
Аномалии рефракции |
Пресбиопия |
Нарушения рефракции и аккомодации |
|
|
Воспалительные заболевания глаза и защитного аппарата |
Блефарит; конъюнктивит; ячмень; аллергические дерматиты век |
Абсцесс и флегмона век; халязион; кератиты; ириты; иридоциклиты |
Дакриоцистит; флегмона орбиты; абсцесс глазницы; кератопатии; (дистрофии роговицы); эписклериты; склериты; эндофтальмит; хориоидит; (задний увеит); панувеит; симпатическое воспаление |
|
Глаукома |
|
|
Глаукома |
|
Болезни хрусталика |
|
Катаракта |
|
|
Болезни сетчатки и стекловидного тела |
|
|
Гемофтальм; отслойка сетчатки |
|
Болезни зрительного нерва |
|
|
Атрофия зрительного нерва; воспалительные заболевания зрительного нерва; сосудистые заболевания зрительного нерва |
|
Дистрофические болезни |
|
|
Дистрофические заболевания сетчатки |
|
Сосудистые заболевания |
|
|
Сосудистые заболевания сетчатки |
|
Повреждения органов зрения и вспомогательного аппарата |
Электрофтальм |
|
Помутнение роговицы; ожоги глаз; проникающие ранения глаз; контузии глаз |
Болезни уха, горла, носа
|
Группы нозологических форм |
Нозологические формы, которые врач общей практики - семейной медицины самостоятельно диагностирует, лечит до выздоровления и проводит реабилитационные мероприятия |
Нозологические формы, которые врач общей практики - семейной медицины самостоятельно диагностирует, но проводит лечение и реабилитационные мероприятия после консультации у специалиста |
Нозологические формы, при которых врач общей практики - семейной медицины устанавливает предварительный диагноз, направляет на консультацию и лечение до специалиста, проводит реабилитационные мероприятия согласно его рекомендациям |
|
Заболевания уха |
Рожа наружного уха; фурункул наружного слухового прохода; Неосложненная серная пробка |
Диффузный наружный отит; перихондрит ушной раковины; тубоотит; неперфоративный острый средний отит; хронический мезотимпанит |
Гнойный перихондрит; секреторный отит; отоантерит; мастоидит; хронический эпитимпанит; лабиринтит; тугоухость; опухоли уха |
|
Заболевания носа |
Сикоз; неосложненный фурункул носа; острый ринит |
Острый катаральный синусит; хронический ринит |
Осложненный фурункул носа; острый гнойный синусит; обострение хронических синуситов; полипозный ринит; искривление носовой перегородки; орбитальные осложнения синуситов; опухоли носа и пазух |
|
Заболевания горла |
Острый и хронический фарингит |
Ангина; хронический компенсированный тонзиллит |
Хронический декомпенсированный тонзиллит; заглоточный абсцесс; паратонзилярный абсцесс; парафарингеальный абсцесс; гипертрофия миндалин и аденоидов; опухоли глотки |
|
Заболевания гортани |
|
Острый ларингит; подсвязочный ларингит |
Хронический ларингит; отек гортани; стенозы гортани; опухоли гортани |
|
Инородные тела ЛОР-органов |
Неосложненные, неглубокие инородные тела |
Инородные тела начальных отделов |
Застарелые и осложненные инородные тела |
|
Травмы ЛОР-органов |
Неосложненные травмы уха и носа |
Перелом костей носа без смещения; Неосложненная гематома уха; и носовой перегородки |
Перелом костей носа со смещением; травма срединной зоны лица; отрыв ушной раковины; перелом стенки слухового прохода |
|
Ожоги и отмороже-ния |
I ст. |
II-III ст. |
III-IY ст. |
|
Кровотечения из ЛОР-органов |
|
|
Кровотечения из ЛОР-органов |
Стоматологические болезни
|
Группы нозологических форм |
Нозологические формы, которые врач общей практики - семейной медицины самостоятельно диагностирует, лечит до выздоровления и проводит реабилитационные мероприятия |
Нозологические формы, которые врач общей практики - семейной медицины самостоятельно диагностирует, но проводит лечение и реабилитационные мероприятия после консультации у специалиста |
Нозологические формы, при которых врач общей практики - семейной медицины устанавливает предварительный диагноз, направляет на консультацию и лечение до специалиста, проводит реабилитационные мероприятия согласно его рекомендациям |
|
Заболевания твердых тканей |
|
Некариозные поражения зубов |
Множественный кариес у детей; кариес и его осложнения; (пульпит); периодонтит у взрослых |
|
Заболевания пародонта |
Гингивит беременных; гингивит юношеский |
Катаральный гингивит |
Генерализованный парадонтит; парадонтоз |
|
Заболевания слизистой оболочки ротовой полости |
Гингиво-стоматиты при острых инфекциях; (корь, грипп, скарлатина); Заболевания слизистой оболочки при сахарном диабете; заболеваниях ЖКТ; авитаминозы; физические и химические травмы слизистой оболочки и мягких тканей полости рта |
Медикаментозные стоматиты; Трофические язвы при сердечно-сосудистых заболеваниях и изменения слизистой оболочки полости рта при заболеваниях ЖКТ |
Пузырчатые дермато-стоматиты; предраковые и раковые заболевания слизистой оболочки полости рта, красной каймы губ |
Нервные болезни
|
Группы нозологических форм |
Нозологические формы, которые врач общей практики - семейной медицины самостоятельно диагностирует, лечит до выздоровления и проводит реабилитационные мероприятия |
Нозологические формы, которые врач общей практики - семейной медицины самостоятельно диагностирует, но проводит лечение и реабилитационные мероприятия после консультации у специалиста |
Нозологические формы, при которых врач общей практики - семейной медицины устанавливает предварительный диагноз, направляет на консультацию и лечение до специалиста, проводит реабилитационные мероприятия согласно его рекомендациям |
|
Острые нарушения мозгового и спинального кровообращения |
|
|
Транзиторные нарушения мозгового и спинального кровообращения; ишемический инсульт; геморрагический инсульт; субарахноидальное кровотечение; острая гипертоническая энцефалопатия; спинальный инсульт |
|
Хронические нарушения мозгового и спинального кровообращения |
|
Начальные проявления недостаточности кровообращения спинного мозга; дисциркуляторная атеросклеротическая энцефалопатия; дисциркуляторная гипертоническая энцефалопатия; дисциркуляторная миелопатия |
|
|
Заболевания периферического отдела нервной системы с болевым синдромом |
Люмбаго; люмбалгия; шейный прострел; цервикалгия |
Люмбоишиалгия; цервикокраниалгия; цервикобрахиалгия; торакалгия |
Компрессионные корешковые синдромы; сосудистые корешково-спинальные синдромы; спинально-компрессионные синромы; полинейропатия; нейропатииневралгии; плексалгии |
|
Инфекционные болезни нервной системы |
|
|
Менингиты гнойные и серозные; абсцессы головного и спинного мозга; энцефалиты; арахноидиты |
|
Травмы голоного и спинного мозга |
|
|
Сотрясения головного мозга; ушиб головного мозга(легкой, средней и тяжелой степени); травма позвоночника и спинного мозга |
|
Заболевания вегетативной нервной системы |
Веегетососудистая дистония |
Мигрень |
|
|
Наследственные заболевания нервной системы и нервно-мышечные заболевания |
|
|
Миопатия; амиотрофия; наследственные заболевания с поражением экстрапирамидной нервной системы; пароксизмальная миоплегия; миастения миотония |
|
Нейродегенеративные заболевания |
|
|
Болезнь Паркинсона; болезнь Крейтцфельта-Якоба; сирингомиелия; боковой амиотрофический склероз |
|
Демиелолизирующие заболевания |
|
|
Рассеянный склероз |
|
Эпилепсия |
|
|
Эпилепсия |
|
Неврозоподобные состояния в неврологии |
|
Неврозоастенический синдром |
|
|
Новообразования |
|
|
Опухоли головного и спинного мозга |
Психические болезни и расстройства
|
Группы нозологических форм |
Нозологические формы, которые врач общей практики - семейной медицины самостоятельно диагностирует, лечит до выздоровления и проводит реабилитационные мероприятия |
Нозологические формы, которые врач общей практики - семейной медицины самостоятельно диагностирует, но проводит лечение и реабилитационные мероприятия после консультации у специалиста |
Нозологические формы, при которых врач общей практики - семейной медицины устанавливает предварительный диагноз, направляет на консультацию и лечение до специалиста, проводит реабилитационные мероприятия согласно его рекомендациям |
|
Психические расстройства сосудистого генеза |
|
|
Расстройства психики и поведения, связанные с приемом психоактивных веществ (алкоголь, опиаты, препараты конопли, кокаина и др.); расстройства адаптации и реакции на тяжелый стресс (депрессивные, смешанные тревожные и депрессивные состояния, смешанные расстройства эмоций и поведения); соматоформные расстройства; ларвированная депрессия; психические нарушения при эпилепсии; эмоциональные расстройства, начало которых специфично для детского возраста; гиперкинетические расстройства и расстройства поведения, которые возникают в детском возрасте |
Инфекционные болезни
|
Группы нозологических форм |
Нозологические формы, которые врач общей практики - семейной медицины самостоятельно диагностирует, лечит до выздоровления и проводит реабилитационные мероприятия |
Нозологические формы, которые врач общей практики - семейной медицины самостоятельно диагностирует, но проводит лечение и реабилитационные мероприятия после консультации у специалиста |
Нозологические формы, при которых врач общей практики - семейной медицины устанавливает предварительный диагноз, направляет на консультацию и лечение до специалиста, проводит реабилитационные мероприятия согласно его рекомендациям |
|
Кишечные инфекции |
|
Шигелез; сальмонеллез; эшерихиозы; вирусный гепатит А (легкое течение); ротавирусный гастроэнтерит |
Брюшной тиф и паратифы; вирусные гепатиты В, С; полиомиелит; холера; пищевые токсикоинфекции; ботулизм |
|
Инфекции дыхательных путей |
Грипп; ОРЗ; корь; Краснуха; ветряная оспа; ангины; паротитная инфекция; скарлатина |
Инфекционный мононуклеоз; орнитоз |
Дифтерия; менингококковая инфекция |
|
Кровяные инфекции |
|
|
Болезнь Лайма; малярия; сыпной тиф и болезнь Бриля; Ку-лихорадка; геморрагическая лихорадка с почечным синдромом; клещевой энцефалит |
|
Инфекции наружного кожного покрова |
Рожа |
|
Столбняк |
|
Зоонозы |
|
Токсоплазмоз; ВИЧ-инфекция |
Бруцеллез; чума; псевдотуберкулез; кишечный иерсиниоз; туляремия; сибирская язва; лептоспироз; бешенство |
|
ВИЧ-инфекция/СПИД |
|
|
СПИД |
Туберкулез, саркоидоз
|
Группы нозологических форм |
Нозологические формы, которые врач общей практики - семейной медицины самостоятельно диагностирует, лечит до выздоровления и проводит реабилитационные мероприятия |
Нозологические формы, которые врач общей практики - семейной медицины самостоятельно диагностирует, но проводит лечение и реабилитационные мероприятия после консультации у специалиста |
Нозологические формы, при которых врач общей практики - семейной медицины устанавливает предварительный диагноз, направляет на консультацию и лечение до специалиста, проводит реабилитационные мероприятия согласно его рекомендациям |
|
Начальные проявления туберкулезной инфекции |
|
Вираж туберкулиновых реакций; туберкулезная интоксикация; контакт с больными активным туберкулезом; осложненное течение вакцинации и ревакцинации БЦЖ |
|
|
Саркоидоз |
|
|
Саркоидоз |
|
Другие фтизиатрические заболевания |
|
|
Первичный туберкулезный комплекс; туберкулез внутригрудинных лимфатических узлов; диссеминированный туберкулез легких; очаговый туберкулез легких; инфильтративный туберкулез легких; казеозная пневмония; туберкулезный плеврит; милиарный туберкулез; туберкулез мозговых оболочек и центральной нервной системы; туберкулез кишечника, брыжеечных лимфатических узлов; туберкулез костей и суставов; туберкулез мочевых и половых органов; туберкулез кожи; и подкожной клетчатки; туберкулез периферических лимфатических узлов; туберкулез глаза |
Кожные и венерические болезни
|
Группы нозологических форм |
Нозологические формы, которые врач общей практики - семейной медицины самостоятельно диагностирует, но проводит лечение и реабилитационные мероприятия после консультации у специалиста |
Нозологические формы, которые врач общей практики - семейной медицины самостоятельно диагностирует, но проводит лечение и реабилитационные мероприятия после консультации у специалиста |
Нозологические формы, при которых врач общей практики - семейной медицины устанавливает предварительный диагноз, направляет на консультацию и лечение до специалиста, проводит реабилитационные мероприятия согласно его рекомендациям |
Неинфекционные болезни кожи
|
Экземы |
Острая истинная экзема |
Хроническая экзема |
Микробная экзема: грибковая экзема |
|
Дерматиты |
Простой контактный дерматит |
|
Аллергический дерматит |
|
Атипичный дерматит |
Легкая форма АД |
АД средней тяжести |
АД тяжелой формы |
|
Профессиональные болезни кожи |
|
|
Профессиональные дерматиты: экземы |
|
Дерматозы вызванные лекарствами |
Сульфаниламидная эритема |
Медикаментозные экзантемы: крапивница с отеком Квинке |
Синдром Стивена-Джонсона: синдром Лайелла |
|
Васкулиты |
|
|
Капиляриты, артериолиты, флебиты |
|
Зудящие дерматозы |
Ограниченный нейродермит |
Зуд |
Распространенный нейродермит |
|
Фотодерматозы |
Солнечный дерматит |
Пигментная ксеродерма |
Дискоидная красная волчанка |
|
Пузырчатые болезни кожи |
|
|
Пузырчатка, дерматит Дюринга |
|
Гиперкератозы |
Мозоли |
|
Кератодермии подошв и ладоней |
|
Псориаз |
Первое высыпание |
Неосложненные формы |
Псориартрическая эритродермия |
|
Болезни сальных желез |
Себорея |
Угревая болезнь |
Келоидные угри, конглобатные угри |
|
Болезни волос |
Перхоть |
|
Гнездовая аллопеция |
|
Наследственные дерматозы |
|
|
Ихтиоз: буллезный эпидермолиз |
|
Предрак и опухоли кожи |
|
|
Невусы: рак кожи: меланома: сенильные кератомы |
|
Лишай |
Розовый лишай Жибера: блестящий лишай: волосяной лишай |
Асбестоподобный лишай: красный плоский лишай |
Красный волосяной лишай Девержи |
Инфекции и паразитарные болезни кожи
|
Туберкулез кожи |
|
|
Туберкулезная волчанка: лихеноидный, милиарный, язвенный, папуло-некротический, бородавчатый, колликвативный туберкулез: индуративная эритема Базена |
|
Вирусные болезни кожи |
Герпес простой: опоясывающий лишай: контагиозный моллюск: остроконечные кондиломы |
Генитальный герпес |
Папиломовирусная инфекция |
|
Дерматозоонозы |
Чесотка |
Чесотка, усложненная пиодермией или экзематизацией |
Норвежская чесотка |
|
Инфекционные эритемы |
Мигрирующая эритема (Афцелиуса – Липшютца) |
Многоформная экссудативная эритема |
Узловатая эритема |
|
Пиодермии |
Импетиго, сухая стрептодермия, остиофолликулиты, сикоз, гидраденит, рожа, эризипелоид, фурункул |
Карбункул, фурункулез, хроническая язвенная пиодермия, пиогенная гранулема |
Эпидемическая пузырчатка новорожденных, болезнь Риггера, эктима вульгарная, молниеносная гангрена Фурнье |
|
Грибковые болезни |
Отрубевидный (разноцветный) лишай, эритразма, поверхностный кандидоз |
Микроспория и трихофития гладкой кожи, генитальный кандидоз |
Дерматомикозы с поражением волос и ногтей, микозы стоп с онихомикозами, глубокие микозы |
Венерические болезни
|
Сифилис |
|
|
Первичный, вторичный, третичный, поражение разных органов и систем при сифилисе, врожденный сифилис |
|
Гонорея |
|
|
У мужчин, женщин, девочек экстрагенитальные формы гонореи (гонобленорея, гонорея глотки, гонорейный проктит и др.) |
|
Негонококковые воспалительные заболевания мочеполовых органов |
Трихомонадный кольпит, бактериальный вагиноз |
Другие формы трихомониаза, стойкие к терапии, бактериальные вагинозы |
Рецидивирующий трихомониаз, хламидиоз, микоплазмоз |
Хочу высказать огромную благодарность группе украинских специалистов, участвовавших в разработке этих таблиц. Они были подготовлены и изданы в 2005 году под редакцией О.М. Хвисюка, Б.А. Рогожина, А.Ф. Коропа, и изложены почти в том виде, который был представлен на II съезде украинских врачей общей практики-семейной медицины с небольшой моей корректировкой.
Относительно содержания хочу дополнительно отметить, что:
1. Детская патология более часто требует консультации специалиста и узкоспециализированной помощи при тех же нозологических единицах, что и у взрослых.
2. Консультации специалиста требуют нозологии стойкие к терапии, острые состояния, требующие стационарного лечения, рецидивирующие нозологии, осложненные, в более запущенных стадиях и отклонения более высокой степени.
6.2. Перечень показаний для госпитализации
Основные показания для плановой госпитализации в учреждения вторичной медицинской помощи:
- наличие обострений внутренних хронических заболеваний, которые требуют круглосуточного лечения в специализированном медицинском учреждении всем категориям пациентов (беременным, родильницам, роженицам, новорожденным, детям и взрослым) при невозможности амбулаторного лечения, отсутствия эффекта от проведенного амбулаторного лечения;
- наличие обострений офтальмологических хронических заболеваний, которые требуют круглосуточного лечения в специализированном медицинском учреждении всем категориям пациентов (беременным, родильницам, роженицам, новорожденным, детям и взрослым) при невозможности амбулаторного лечения, отсутствия эффекта от проведенного амбулаторного лечения;
- наличие обострений акушерско-гинекологических хронических заболеваний, которые требуют круглосуточного лечения в специализированном медицинском учреждении всем категориям пациентов (беременным, родильницам, роженицам, новорожденным, детям и взрослым) при невозможности амбулаторного лечения, отсутствия эффекта от проведенного амбулаторного лечения;
- наличие обострений хронических ЛОР заболеваний, которые требуют круглосуточного лечения в специализированном медицинском учреждении всем категориям пациентов (беременным, родильницам, роженицам, новорожденным, детям и взрослым) при невозможности амбулаторного лечения, отсутствия эффекта от проведенного амбулаторного лечения;
- наличие обострений психических хронических заболеваний, которые требуют круглосуточного лечения в специализированном медицинском учреждении всем категориям пациентов (беременным, родильницам, роженицам, новорожденным, детям и взрослым) при невозможности амбулаторного лечения, отсутствия эффекта от проведенного амбулаторного лечения;
- наличие обострений хирургических и травматологических хронических заболеваний, которые требуют круглосуточного лечения в специализированном медицинском учреждении всем категориям пациентов (беременным, родильницам, роженицам, новорожденным, детям и взрослым) при невозможности амбулаторного лечения, отсутствия эффекта от проведенного амбулаторного лечения;
- наличие обострений стоматологических и челюстно-лицевых хронических заболеваний, которые требуют круглосуточного лечения в специализированном медицинском учреждении всем категориям пациентов (беременным, родильницам, роженицам, новорожденным, детям и взрослым) при невозможности амбулаторного лечения, отсутствия эффекта от проведенного амбулаторного лечения;
- наличие обострений неврологических хронических заболеваний, которые требуют круглосуточного лечения в специализированном медицинском учреждении всем категориям пациентов (беременным, родильницам, роженицам, новорожденным, детям и взрослым) при невозможности амбулаторного лечения, отсутствия эффекта от проведенного амбулаторного лечения;
- наличие обострений кожно-венерических хронических заболеваний, которые требуют круглосуточного лечения в специализированном медицинском учреждении всем категориям пациентов (беременным, родильницам, роженицам, новорожденным, детям и взрослым) при невозможности амбулаторного лечения, отсутствия эффекта от проведенного амбулаторного лечения;
- наличие обострений инфекционных (например, СПИД, туберкулез, рожа и т.д.) хронических заболеваний, которые требуют круглосуточного лечения в специализированном медицинском учреждении всем категориям пациентов (беременным, родильницам, роженицам, новорожденным, детям и взрослым) при невозможности амбулаторного лечения, отсутствия эффекта от проведенного амбулаторного лечения;
- наличие прочих хронических заболеваний и состояний, не угрожающих жизни пациента, которые требуют круглосуточного лечения в специализированном медицинском учреждении всем категориям пациентов (беременным, родильницам, роженицам, новорожденным, детям и взрослым) при невозможности амбулаторного лечения, отсутствия эффекта от проведенного амбулаторного лечения;
- лечение выявленных онкологических заболеваний и рецидивов онкологических заболеваний, установление онкологического диагноза в трудно диагностируемых случаях, которые требуют круглосуточного лечения и наблюдения в специализированном медицинском учреждении всем категориям пациентов (беременным, родильницам, роженицам, новорожденным, детям и взрослым) при невозможности амбулаторного лечения, отсутствия эффекта от проведенного амбулаторного лечения;
- необходимость проведения медицинской реабилитации при невозможности ее осуществления в амбулаторных условиях;
- необходимость проведения разных видов экспертиз или стационарного обследования при невозможности провести их в амбулаторных условиях (дальность проживания более 15 км в сельской местности, статус одинокого, инвалида 1 группы (серьезные ограничения в самообслуживании) и т.д.), в том числе антенатальный лечебно-профилактический скрининг беременных, врачебно-трудовая экспертиза, обследования по направлению военкомата, суда и т.д.;
- необходимость в стационарной медико-социальной помощи, паллиативной медицинской помощи.
Основные показания для плановой госпитализации в учреждения третичной медицинской помощи:
- сложность диагностики существующего у пациента острого или хронического заболевания/состояния и/или необходимость использования высокоспециализированных и высокотехнологичных методов диагностики и лечения, которые не могут быть проведены амбулаторно на уровне учреждений первичной медико-санитарной помощи и в учреждениях вторичной медицинской помощи;
- отсутствие эффекта от примененного лечения в учреждениях первичной медико-санитарной помощи и вторичной медицинской помощи;
Основные показания для экстренной госпитализации в учреждения вторичной медицинской помощи:
- наличие острых и обострений внутренних хронических заболеваний, угрожающих жизни пациента, требующих экстренных медицинских мероприятий – интенсивной терапии, реанимационных мероприятий в специализированных медицинских учреждениях, всем категориям пациентов (беременным, родильницам, роженицам, новорожденным, детям и взрослым);
- наличие острых и обострений офтальмологических хронических заболеваний, угрожающих жизни пациента, требующих экстренных медицинских мероприятий – интенсивной терапии, реанимационных мероприятий в специализированных медицинских учреждениях, всем категориям пациентов (беременным, родильницам, роженицам, новорожденным, детям и взрослым);
- наличие острых и обострений акушерско-гинекологических хронических заболеваний, угрожающих жизни пациента, требующих экстренных медицинских мероприятий – интенсивной терапии, реанимационных мероприятий в специализированных медицинских учреждениях, всем категориям пациентов (беременным, родильницам, роженицам, новорожденным, детям и взрослым);
- наличие острых и обострений хронических ЛОР заболеваний, угрожающих жизни пациента, требующих экстренных медицинских мероприятий – интенсивной терапии, реанимационных мероприятий в специализированных медицинских учреждениях, всем категориям пациентов (беременным, родильницам, роженицам, новорожденным, детям и взрослым);
- наличие острых травматологических заболеваний, угрожающих жизни пациента, требующих экстренных медицинских мероприятий – интенсивной терапии, реанимационных мероприятий в специализированных медицинских учреждениях, всем категориям пациентов (беременным, родильницам, роженицам, новорожденным, детям и взрослым);
- наличие острых и обострений хирургических хронических заболеваний, угрожающих жизни пациента, требующих экстренных медицинских мероприятий – интенсивной терапии, реанимационных мероприятий в специализированных медицинских учреждениях, всем категориям пациентов (беременным, родильницам, роженицам, новорожденным, детям и взрослым);
- наличие острых и обострений стоматологических и челюстно-лицевых хронических заболеваний, угрожающих жизни пациента, требующих экстренных медицинских мероприятий – интенсивной терапии, реанимационных мероприятий в специализированных медицинских учреждениях, всем категориям пациентов (беременным, родильницам, роженицам, новорожденным, детям и взрослым);
- наличие острых и обострений неврологических хронических заболеваний, угрожающих жизни пациента, требующих экстренных медицинских мероприятий – интенсивной терапии, реанимационных мероприятий в специализированных медицинских учреждениях, всем категориям пациентов (беременным, родильницам, роженицам, новорожденным, детям и взрослым);
- наличие острых и обострений кожно-венерических хронических заболеваний, угрожающих жизни пациента, требующих экстренных медицинских мероприятий – интенсивной терапии, реанимационных мероприятий в специализированных медицинских учреждениях, всем категориям пациентов (беременным, родильницам, роженицам, новорожденным, детям и взрослым);
- наличие острых и обострений психических хронических заболеваний, угрожающих жизни пациента, требующих экстренных медицинских мероприятий – интенсивной терапии, реанимационных мероприятий в специализированных медицинских учреждениях, всем категориям пациентов (беременным, родильницам, роженицам, новорожденным, детям и взрослым);
- наличие острых инфекционных хронических заболеваний, угрожающих жизни пациента, требующих экстренных медицинских мероприятий – интенсивной терапии, реанимационных и срочных операционных мероприятий (например, удаление селезенки при малярии) в специализированных медицинских учреждениях, а также при необходимости в изоляции при эпидпоказаниям (острые заболевания, представляющие угрозу для окружающих - инфекционные болезни с высокой степенью контагиозности) всем категориям пациентов (беременным, родильницам, роженицам, новорожденным, детям и взрослым);
- наличие прочих острых заболеваний и состояний (например, отравлений), угрожающих жизни пациента, требующих экстренных медицинских мероприятий - интенсивной терапии, реанимационных и срочных оперативных вмешательств всем категориям пациентов (беременным, родильницам, роженицам, новорожденным, детям и взрослым);
Основные показания для экстренной госпитализации в учреждения третичной медицинской помощи:
- угрожающие жизни пациента острые и хронические заболевания/состояния, требующие срочного применения высокоспециализированных, высокотехнологических методов диагностик и лечения, которые не могут быть амбулаторно на уровне учреждений первичной медико-санитарной помощи и в учреждениях вторичной медицинской помощи;
- отсутствие эффекта от примененного лечения в учреждениях первичной и вторичной медицинской помощи;
В выше приведенном перечне понятно, что показания для госпитализации носят обобществленный характер. Дело в том, что часто в короткое время, не имея соответствующего оборудования и навыков невозможно поставить окончательный диагноз в тяжелых и сложных случаях в условиях первичного/вторичного уровня. Это осложняет принятие однозначных решений врачами первичного/вторичного уровня относительно наличия/отсутствия показаний к госпитализации конкретного пациента. Поэтому существует необходимость введения детализированного протокола перечня критериев целесообразности пребывания в круглосуточном стационаре. Детализированный протокол перечня критериев целесообразности пребывания в круглосуточном стационаре позволяет быстро и любым медработником оценить целесообразность/показания для госпитализации по четырем пунктам: 1) сложность и частота медицинских манипуляций, 2) поддержание жизненных функций и сестринский уход, 3) тяжесть клинического состояния пациента и неблагоприятный прогноз в отношении здоровья, 4) факторы социальной безопасности.
Детализированный протокол перечня критериев целесообразности пребывания в круглосуточном стационаре.
1) Сложность и частота медицинских манипуляций:
- осмотр врача до трех раз в сутки;
- дооперационная подготовка к оперативному вмешательству в операционной стационара;
- оперативное вмешательство в операционной стационара;
- послеоперационное наблюдение и помощь;
- оказание родовспоможения и послеродовая помощь;
- корригирующая тактика лечения при состояниях средней и тяжелой степени тяжести;
- исследования и лечебные мероприятия, требующие строго соблюдения диеты и режима физических нагрузок;
- инвазивная диагностика и инвазивные методы лечения;
- парентеральная терапия – периодическое или постоянное внутривенное введение жидкости с добавками (электролиты, белки, медикаменты и т.д.) и кровезаменителей не менее 2 раз в сутки;
- переливание крови;
- внутримышечные и подкожные инъекции не менее 2 раз в сутки (за исключением инсулина);
2) Поддержание жизненных функций и сестринский уход:
- непостоянная или постоянная аппаратная поддержка основных функций организма;
- медикаментозная поддержка жизненных функций организма инъекционными препаратами;
- поддержка жизненных функций в искусственно созданной окружающей среде;
-послеоперационный уход;
3) Тяжесть клинического состояния пациента и неблагоприятный прогноз в отношении здоровья:
- стабильно и нестабильное тяжелое и нестабильное состояние средней тяжести у взрослых и детей от 2 до 14 лет;
- состояние средней тяжести у детей до года;
- лихорадка больше температуры по Цельсию 37,8 градусов не снижающаяся при воздействии медикаментозными и не медикаментозными методами в течение 3 часов;
- коматозные состояния – отсутствие ответа на раздражители больше 1 часа;
- острые нарушения сознания;
- боли в области сердца, не снимающиеся нитроглицерином и аналгетиками в течение 30 минут;
- боли в животе и грудной клетке не купирующиеся инъекционными препаратами в течение 30 минут;
- наличие симптомов раздражения брюшины;
- резко появившаяся и тяжелая не купируемая пероральными препаратами, а также инъекционными препаратами (более одной инъекции в сутки) одышка;
- судорожные состояния, угрожающие жизненным функциям организма;
- прогрессирующие острые неврологические расстройства в пределах 3 часов от начала заболевания;
- желудочковая фибрилляция и ЭКГ-показатели острой ишемии миокарда;
- острые гематологические нарушения – лейкопения, анемия, тромбоцитопения тяжелой степени. Лейкоцитоз, эритроцитоз, тромбоцитоз с угрожающими жизненным функциям организма расстройствами.
4) Факторы социальной безопасности:
- агрессивное поведение, угрожающее жизни окружающим и собственно для жизни пациента.
- наличие не леченного этиологически и адекватно социально опасного инфекционного заболевания;
- наличие не изолированного высоко контагиозного или особо опасного инфекционного заболевания.
В случае, когда хоть один из критериев присутствует в данном клиническом случае, целесообразность госпитализации и/или пребывания в стационаре в этот день считается обоснованной.
Комментарии
- Комментарии ко второй главе.
Когда я начал на практике отрабатывать навыки лечебно-диагностических манипуляций, проводимых согласно концепции многопрофильного приема, то понял две детали:
1. Это то, что если основной объем манипуляций не укладывается в 40 минут, то под угрозой становятся некоторые моменты диспансеризации и вся эта схема становиться нерентабельной. В дальнейшем этот интервал стал решающим в расчетах. Например, определение уровня холестерина на полуавтоматическом биохимическом анализаторе от времени взятия крови до получения чека с результатом анализа, занимает как раз 40 минут. Этот момент подвинул нас к поиску других, более быстрых способов определения. Перспективным в этом отношении является экспресс-анализатор крови, делающий основной спектр липидных показателей в течение считанных минут. И сейчас изыскиваются средства на закупку этого вида анализаторов, которые являются более подходящими для первичной медико-санитарной сети.
2. Высокая скорость многопрофильного приема заставила меня задуматься об эргономике движений, что повлекло за собой:
- преимущественное использование цифровых приборов (автоматические тонометры, электронные весы, ЭКГ-аппарат с автоматической расшифровкой и т.д.);
- расположение их на расстоянии вытянутой руки врача, что позволяет за то же количество времени производить большее количество исследований.
Хронометраж обязательного первичного врачебного многопрофильного осмотра пациента у врача общей практики – семейной медицины (в минутах).
|
|
мужчины |
женщины |
дети до года |
дети |
УОВ, ИОВ, декретированные контингенты. |
беременные |
|
1. Сбор жалоб и анамнез |
4 |
4 |
4 |
3 |
8 |
4 |
|
2. Измерение А.Д, ЧСС, ЧДД. |
1,50 |
1,50 |
2 |
1,50 |
1,50 |
3,0 |
|
3. Пульсоксиметрия |
2 |
2 |
|
2 |
2 |
2 |
|
4. Измерение t тела |
1,40 |
1,40 |
1,40 |
1,40 |
1,40 |
1,40 |
|
5. Общий анализ крови на автоматическом анализаторе (разлив реактивов/ забор крови) и на сахар крови (экспресс) |
7,30 |
7,30 |
7,30 |
7,30 |
7,30 |
7,30 |
|
6. Антропометрия (вес, рост, длина тела, объем грудной клетки, объем головы) |
2 |
2 |
4 |
2 |
3 |
2 |
|
7. Определение остроты зрения |
2,30 |
2,30 |
|
2,30 |
2,30 |
2,30 |
|
8. ЛОР-осмотр (осмотр зева, риноскопия, ларингоскопия, отоскопия, проба Ринне, аудиометрия) |
4 |
4 |
|
4 |
5 |
4 |
|
9 Снятие ЭКГ |
5 |
5 |
|
5 |
5 |
5 |
|
10. Измерение внутриглазного давления |
3,20 |
3,20 |
|
|
3,20 |
3,20 |
|
11. Осмотр беременной (измерение высоты стояния матки, окружности живота, аускультация тонов сердца плода, пальпация) |
|
|
|
|
|
5 |
|
12. Общий осмотр, осмотр конечностей, осмотр грудной клетки и живота (аускультация, перкуссия, пальпация) |
3 |
3 |
2 |
2,30 |
5 |
4 |
|
13. Унифицированный неврологический осмотр/полный |
3/7 |
3/7 |
3/- |
3/7 |
4/12 |
|
|
14. Уз исследование (щитовидная железа, молочная железа и ОБП, мелкие части тела) |
5 |
5 |
|
4 |
6 |
7 |
|
15. Гинекологический осмотр (осмотр шейки, взятие мазка, кольпоскопия, бимануальное исследование) |
|
10 |
|
|
15 |
7 |
|
16. Исследование прямой кишки (инструментальное/ или пальцевое) |
18/3 |
18/3 |
|
|
25/4 |
|
|
17. Осмотр глазного дна и скиаскопия |
6 |
6 |
|
6 |
7 |
6 |
|
18. Побор очков |
13 |
13 |
|
|
23 |
|
|
19. Некоторые клинико-диагностические исследования, лечебно-диагностические манипуляции и физиотерапевтические, лечебные процедуры (проба Руфье, велоэргометрия, тест на беременность, лабораторная экспресс диагностика мочи, осмотр глаз, определение полей зрения (унифицированное или инструментальное) и т.д.) |
14 |
14 |
9 |
14 |
14 |
10 |
|
20. Интерпретация результатов исследования (анализ результатов исследования, просмотр справочной литературы, компьютерное и Интернет-консультирование) |
4 |
4 |
3 |
3 |
6 |
3 |
|
21. Оформление документации |
4 |
5 |
8 |
5 |
8 |
3 |
|
22. Обсуждение тактики профилактики, вакцинации и лечения |
4 |
4 |
3 |
3 |
7 |
4 |
|
ИТОГО (мин)/дополнительные исследования и манипуляции (отдельно) |
59,7/58 |
69,7/58 |
37,7/9 |
48,8/27 |
96,7/81 |
67,2/11 |
|
23. Реальное время с учетом наложения одного исследования на другое |
47,1 мин |
57,1 мин |
30,4 мин |
39,5 мин |
81,1 мин |
50,9 мин |
|
24. Переходы между рабочими местами в специальном многопрофильном кабинете/ в не специализированном (между кабинетами) |
42 сек/8 мин |
49 сек/11,6 мин |
14 сек/3,9 мин |
35 сек/10,4 мин |
1,20 мин/13 мин |
42 сек/8 мин |
Хронометраж производился в многопрофильном кабинете с 6 рабочими местами.
В хронометраже указано максимальное время при хороших владениях навыками.
Хронометраж сделан для первичного посещения. Естественно при вторичном или целевом посещении затраты времени значительно ниже из-за уменьшения объемов исследований примерно в несколько раз.
Использование электронной карты пациента позволяет сокращать количество и время исследований, в случае если пациент уже проходил данное исследование в другом месте. Также ее использование позволяет глубже и целенаправленней провести сбор жалоб и анамнеза за тоже самое время, что и без такой карты.
Качественно проведенный достаточный объем исследований позволяет подобрать более эффективное лечение и профилактику, чем значительно уменьшить общее количество посещений сделанных пациентом в лечебные учреждения.
Из-за использования цифровых автоматических технологий происходит ускорение скорости исследований непосредственно, а также и общего времени исследований за счет наложения одного исследования на другое.
1. Сбор жалоб и анамнез. Проводиться на основном рабочем месте. Возможно, его продолжать и во время других исследований.
2. Измерение АД, ЧСС, ЧДД. Проводиться на основном рабочем месте. Измерение проводятся цифровым прибором. Типа ВАТ – 41.1. Особенностью ВАТ-41.1 является то, что он измеряет артериальное давление, и пульс в два раза быстрей, чем аналогичные приборы, так как делает это при нагнетании давления в манжете. Также на рабочем месте присутствует обычный аппарат для измерения АД по методу Короткова и детские манжеты. Измерение пульса и частоты дыхания у детей удобней проводить прибором, который имеет шкалу, позволяющую вычислять ЧДД за время 6 дыхательных движений, и аналогичным же способом определяется ЧСС.
3. Пульсоксиметрия. Проводиться на основном рабочем месте.
4. Измерение температуры тела. Проводиться на основном рабочем месте электронным термометром.
5. Анализ крови на автоматическом анализаторе. Проводиться на основном рабочем месте. Удобней когда средний медработник заранее приготовит растворы для разведения и удалит их после исследования.
6. Антропометрия. Проводиться рядом с основным местом, где установлены напольные цифровые весы с точностью до 100 грамм, ростомер, детские электронные весы до 15 кг и на кушетке, куда ложиться детский ростомер и проводиться измерение окружности головы и грудной клетки.
7. Определение остроты зрения. Проводиться с основного рабочего места. Пациент встает со стула, и становиться рядом с врачом. Исследование проводиться с помощью лазерной указки, которой врач указывает на буквы. Таблица Сивцева располагается на противоположной стороне в 5 метрах от врача. Также удобней, когда подсветка таблицы Сивцева включается на основном рабочем месте - рядом со столом врача.
8. ЛОР-осмотр. Проводиться на основном рабочем месте. Для быстрого и качественного осмотра очень важен вид и расположение источника света. Дело в том, что при ЛОР-осмотре источник должен находиться справа от пациента, в отличие от офтальмологического осмотра, когда источник света располагается слева. Учитывая, что при многопрофильном осмотре необходимо и то и другое расположение источника, то источником выбора является тот, который имеет длинную перемещаемую штангу. При необходимости с помощью, которой, легко не сходя из основного рабочего места можно перемещать источник света сзади пациента. Проблему можно также решить с помощью ручного источника света (типа фонарика или светопроводника от батарейки), однако при этом одна рука исследующего оказывается занятой источником, и качество света проигрывает лобному рефлектору. При наличии у меня обоих источников света я в большинстве случаев отдаю предпочтение рефлектору. Исключение делаю только в одном случае – при осмотре зева и полости рта.
9. Снятие ЭКГ. Проводиться на кушетке. Определяющее значение в скорости проведения исследования имеет снятие ЭКГ аппаратом с автоматической расшифровкой типа «Юкард-100». За счет искусственного интеллекта данные можно максимально быстро снять, сохранить в цифровом и печатном виде, переслать, и анализировать. Также на носителях результатов ЭКГ автоматически заполняется время, дата исследования и выделяется поле для занесения паспортных данных.
10. Измерение внутриглазного давления. Это исследование удобней проводить в лежачем положении, на кушетке после снятия ЭКГ. Инстилляцию местноанестезирующего средства лучше провести до наложения электродов, чтобы ко времени проведения исследования как раз наступила хорошая анестезия. Хотя уже существуют аппараты нового поколения, позволяющие проводить исследование в сидячем положении, без контакта с роговицей глаза, без риска инфицирования, без анестетиков, без стерилизации, т.е. с лучшей скоростью и качеством, однако цена их пока значительно выше тонометра Маклакова.
11. Осмотр беременной (измерение высоты стояния матки, окружности живота, аускультация тонов сердца плода, пальпация). Проводиться на кушетке, рядом, с которой, находиться столик с ЭКГ аппаратом, тонометром для измерения ВГД, неврологическими инструментами, акушерским стетоскопом и измерительными средствами.
12. Общий осмотр, осмотр конечностей, осмотр грудной клетки и живота (аускультация, перкуссия, пальпация). Проводиться на том же рабочем месте, где и снимается ЭКГ, тонометрия и осмотр беременной.
13. Унифицированный неврологический осмотр/полный. Проводиться на том же рабочем месте, где и снимается ЭКГ, тонометрия, осмотр беременной и общий осмотр.
14. Уз исследование (щитовидная железа, молочная железа и органы брюшной полости, мелкие части тела). Проводиться на следующем рабочем месте – в смотровом кабинете, который имеет условия для временного затемнения.
15. Гинекологический осмотр (осмотр шейки, взятие мазка, кольпоскопия, бимануальное исследование). Проводиться там же - в смотровом кабинете. Желательно, чтобы женщина предварительно была подготовлена средним медработником – уложена и введено зеркало, что сокращает время исследования. Также средним медработником на столике раскладываются приборы для взятия цитологии и окраски раствором Люголя, чтобы быстро провести кольпоскопию.
16. Исследование прямой кишки (инструментальное/ или пальцевое). Проводиться в том же смотровом кабинете. Предварительная подготовка начинается за день до исследования средним медработником.
17. Осмотр глазного дна и скиаскопия. Проводиться в хорошо затемненной комнате с источником света находящимся слева от больного. Для ускорения исследования желательно средство, расширяющее зрачок закапать в глаз заранее за несколько исследований до скиаскопии, чтобы к моменту исследования зрачок был максимально расширен. Например, после сбора жалоб и анамнеза.
18. Подбор очков. Проводиться на основном рабочем месте.
19. Некоторые клинико-диагностические исследования, лечебно-диагностические манипуляции и физиотерапевтические, лечебные процедуры (проба Руфье, велоэргометрия, тест на беременность, лабораторная экспресс диагностика мочи, осмотр глаз, определение полей зрения (унифицированное или инструментальное), ФГДС и т.д.). Эти исследования не являются обязательными, поэтому выделены в тексте цветом. Целесообразней всего их проводить в повторное или целевое посещение.
20. Интерпретация результатов исследования (анализ результатов исследования, просмотр справочной литературы, компьютерное и Интернет-консультирование). Этот пункт позволяет врачу в условиях многопрофильного приема очень быстро и качественно анализировать (например, электрокардиограмму, что заложено в аппаратах с искусственной расшифровкой, ту или иную патологическую ситуацию при помощи компьютерных программ искусственного интеллекта); моментально получать информацию из электронной карты о прежних заболеваниях и проведенных исследованиях; моментально просматривать большой объем справочной литературы по всем специальностям; пересылать данные исследований (например, картинку УЗ-исследования, электрокардиограмму, рентгеновский снимок и т.д.) и консультироваться при помощи Интернета у специалистов. Этот пункт имеет одно из решающих значений в жизнеспособности качественного многопрофильного приема.
21. Оформление документации. Оформление документации у обычного отечественного врача занимает, чуть ли не 40% времени. Однако в многопрофильном приеме значительное сокращение его жизненно необходимо и достигается за счет:
- повсеместного оформления результатов исследований на готовых унифицированных бланках;
- правильной организации работы регистратора или среднего медперсонала, регистрирующего данные исследований на цифровых носителях - в компьютерной программе, а также оформлении их в журналы и подготовку отчетной документации;
- выписки справок на готовых клише и оформление на готовых рецептурных бланках.
К сожалению, большинство документации выполнена удобной для проверки, а не для всего делопроизводства, что приводит к необходимости создания своих форм.
22. Обсуждение тактики профилактики, вакцинации и лечения. Присутствие этого пункта продиктовано необходимостью объяснения пациенту обязательности той или иной коррекции в связи с выявленными у него отклонениями.
23. Реальное время с учетом наложения одного исследования на другое. Эта таблица дает затраты на каждое исследование в отдельности, однако не учитывает общего процесса обслуживания пациента.
Реальное время на практике оказывается меньше за счет, скажем, исключения некоторых процедур проведенных ранее в другом учреждении или сделанных, скажем средним медработником, участвующем в приеме (например, измерение ВГД проводиться 1 раз в три года; гинекологический осмотр делается в группе декретированных только женщинам; пульсоксиметрия, измерение температуры тела и исследование остроты зрения делаются не всем пациентам и т.д.).
Сокращение времени происходит также и за счет:
- максимально эргономичного расположения приборов – все на расстоянии вытянутой руки;
- того, что во время автоматически выполняемых исследований становиться возможным, например, продолжение сбора жалоб и анамнеза, выполнение других исследований (например, во время измерения температуры тела возможна пульсоксиметрия, во время автоматического анализа крови возможен ЛОР-осмотр или исследование остроты зрения и др.) или частичное оформление документации.
- того, что подготовка к исследованию и часть исследований может проводиться средним медработником участвующем в осмотре на разных местах многопрофильного кабинета (при разных кабинетах этой экономии нет), в это время возможен опрос и частичное оформление документации врачом;
- со временем автоматизм и эргономичность проводимых исследований оттачивается до идеального и еще больше уменьшается время проведения каждого исследования;
В итоге у меня общее время, например, приема мужчин и женщин занимает менее 40 минут.
24. Переходы между рабочими местами в специальном многопрофильном кабинете/ в не специализированном (между кабинетами). Отсутствие многопрофильного кабинета делает многопрофильный прием затратным и трудновыполнимым. Если провести расчеты затрат времени на передвижение врача от основного рабочего места к другим рабочим местам и обратно в многопрофильном кабинете, то становиться видно, что на это тратятся считанные секунды. Настолько незначительные, что ими можно пренебречь. При наличии нескольких специализированных кабинетов, особенно в многоэтажном здании, у врача появляются значительные затраты, снижающие качество и объем производимых исследований. Эти затраты времени у меня рассчитаны на двухэтажное здание. Т.е., например, у мужчин из 55,1 мин осмотра (47,1+8 мин переходов) 14% времени врача тратиться на переходы. У женщин из 68,7 мин осмотра (57,1+11,6 мин переходов) на переходы тратиться 16% времени врача. У детей до года из 34,3 мин осмотра (30,4+3,9 мин переходов) на переходы тратиться 11% времени врача. У детей из 49,1 мин осмотра (39,5+10,4 мин на переходы) на переходы тратиться 21% времени врача. У декретированных контингентов из 94,1 мин осмотра (81,1+13 мин перехода) на переходы тратиться 13% времени врача. У беременных из 57,4 мин осмотра (49,4+8 мин переходов) на переходы тратиться 13% времени врача.
Если посчитать в среднем, то получиться что около 14% времени составляют не рациональные расходы, которые утомляют врача и усложняют его работу. К тому же, если врач еще может перемещаться относительно быстро, то больной пациент это сделает за значительно больший промежуток времени или не сделает вообще, поэтому эти минуты иметь решающее значение в осуществлении полноценного многопрофильного приема.
Одним из элементов автоматизации врачебного делопроизводства является массовое применение в первичной медико-санитарной сети современного диагностического оборудования.
Требования к такому медицинскому оборудованию должны быть следующими:
- доступность (дешевизна, высокая ремонтопригодность, легкость в массовом производстве, обеспечивающее достаточное количество, легкость модернизации);
- Высокая надежность;
- Высокая скорость исследования;
- Простота в освоении и эксплуатации;
- Минимальная подготовка пациента для исследования;
- Высокая чувствительность, точность и специфичность;
- Небольшие габариты и вес;
- Легкость фиксации результата (регистрация, хранение и пересылка);
- Автоматическая обработка, автоматический расчет и автоматический анализ данных, формирование квалифицированного медицинского заключения и его комментарий встроенной экспертной системой;
- Простота калибровки и ежедневной поверки;
- Отвечать главным качеством прибора концепции «терапевтического комбайна» – обладать многозадачностью (способность исследовать несколько органов и систем);
- Безопасность для пациента и врача. Минимум противопоказаний для исследования;
- Доступность расходных материалов.
Концепция «терапевтического комбайна»:
- расположение приборов на расстояния вытянутой руки;
- расположение приборов вокруг пациента;
- многозадачность приборов;
- автоматическая обработка, автоматический расчет и автоматический анализ данных, формирование квалифицированного медицинского заключения и его комментарий встроенной экспертной системой;
- одновременный съем нескольких параметров;
- приборы должны действовать по схеме: прибор – адаптер – компьютер – база данных – автоматический анализ - автоматический предварительный диагноз .
Другие документы
«Концепция развития охраны здоровья населения Украины» от 07 декабря 2000 г.
Предусмотренная Концепцией оптимизация деятельности в отрасли охраны здоровья имеет цель создание оптимальной системы оказания лечебно-профилактической помощи, которая обеспечивает доступность и качество основных видов медицинских услуг относительно базовых стандартов качества. С этой целью предусматривается провести реструктуризацию отрасли на основе научно обоснованных расчетов в потребностях городского и сельского населения в разных видах медицинской помощи, и оказание приоритетного развития такой помощи на должностях общей практики семейной медицины.
ПМСП является главным звеном, укрепляя и развивая которое появляется возможность эволюционным путем ликвидировать структурные диспропорции и повысить общую эффективность национальной системы охраны здоровья.
Конечной целью реформирования системы охраны здоровья является создание национальной системы ПМСП с максимально затратной эффективностью, как основы преодоления острых структурных диспропорций в отрасли и поиску внутрисистемных источников экономии при сохранении установленного уровня гарантий для населения.
Основные принципы реформирования ПМСП следующие:
1. Свободный выбор врача
2. Управляемость медицинской помощи – предоставление всех видов медицинской помощи по направлению врача общей практики - семейного врача
3. Ориентация на семью.
4. Экономическая независимость – автономия первичного звена.
Изменения планируются провести в следующих направлениях:
1. Концентрация основных функций ПМСП у одного специалиста - врача общей практики - семейного врача.
2. Децентрализация амбулаторно-поликлинических учреждений и развитие периферической инфраструктуры ПМСП
3. Распространение финансовых ресурсов с учетом потребностей населения путем формирования системы договорных отношений между финансируемой стороной и учреждениями первичного звена
4. Создание системы экономического стимулирования медицинского персонала в сторону интенсивной и качественной работы
5. Усиление материально-технической базы ПСМП
6. Включение населения в число участников ПМСП путем развития само- и взаимопомощи.
7. Развитие альтернативных стационарозаменяющих видов ПМСП
В результате реформирования ПМСП ожидается уменьшение потребности в стационарной помощи на 30%, в специализированной амбулаторной помощи – на 40%, в скорой медицинской помощи на 30%; будет рационализирована структура распределения финансовых ресурсов: на первичное звено – 35-45%, на амбулаторную специализированную помощь – 15%, на стационарную помощь – 50%.
Семашко Н.А. Не приведенные в работе главы.
ОХРАНА МАТЕРИНСТВА И ДЕТСТВА
Учреждения по охране здоровья матери и ребенка существуют во всех странах. В капиталистических странах сеть этих учреждений крайне убогая, ни в какой степени не удовлетворяющая потребностям трудящихся в медицинском обслуживании матерей и детей. Неблагоприятные данные по рождаемости населения в капиталистических странах, особенно во Франции, заставили правящие классы забить тревогу еще задолго до второй мировой войны. Стали создаваться специальные организации, как «conseils de naissance» во Франции, которые ставили перед собой задачу, во что бы то ни стало поднять рождаемость населения, понизить детскую смертность, поощрительными мерами в отношении родителей увеличить детское население.
Бешеную агитацию в этом направлении развили фашисты в Италии и Германии, готовясь к захватнической войне и нуждаясь в пушечном мясе для агрессии. Муссолини провозгласил «Не основным, а предрешающим фактором политической и моральной мощи наций является их демографическая мощь. Судьбы народов связаны с этой мощью».
Конечно, «мощь» нации определяется, вопреки заявлениям Муссолини, в гораздо меньшей мере демографической мощью и в гораздо большей мере материальными условиями жизни и морально-политическим состоянием народа. А морально-политическое и экономическое состояние трудящихся масс в капиталистических странах таково, что оно меньше всего способно создавать у трудящихся масс желание защищать эксплуатирующие их классы.
И воззвания, и благие намерения буржуазных демократов, направленные на поднятие рождаемости, не привели и не могли привести к цели: капиталистический строй, разорение и обнищание трудящихся масс являлись и являются непреодолимым препятствием для действительных мероприятий, - а не словесной шумихи, - по поднятию рождаемости населения.
Все же попытки в этом направлении продолжаются и поныне. Создаются хотя и весьма малочисленные и крайне ограниченные в своей деятельности большей частью филантропические «организации» и «учреждения» по охране материнства и младенчества. Жестоко преследуются аборты, причем все репрессии направлены главным образом против трудящихся. Ведется усиленная пропаганда. Издается ряд, хотя и весьма куцых постановлений филантропического характера, направленных на поощрение рождаемости. Все это - паллиативные меры, не могущие вести к увеличению рождаемости. Низкий уровень рождаемости связан с условиями капиталистического строя. Проблема увеличения рождаемости в условиях капитализма не может быть разрешена.
В чем же отличие всей постановки дела в этом отношении даже в так называемых «демократических» странах, как Англия, США, Франция, от советской организации охраны материнства, младенчества и детства?
Коренное отличие заключается в том, что советская организация - государственная социалистическая плановая организация. Государство считает охрану здоровья матери и ребенка своим кровным делом. Поэтому и законодательство советское по этому вопросу отличается глубокой принципиальностью, широким размахом и законченностью постановки вопроса. Лучшей иллюстрацией в этом смысле является закон от 8 июля 1944 г., который начинается так: «Забота о детях и матерях и об укреплении семьи всегда являлась одной из важнейших задач советского государства». Закон предусматривает увеличение государственной помощи многодетным и одиноким матерям, увеличение льгот для беременных женщин, изменение в интересах матери и ребенка законов о браке и семье и т. д. В законе затронуты все стороны вопроса охраны материнства и младенчества. Закон мог точно указать объем необходимых мероприятий: число яслей, мест в родильных домах и т. д., так как строительство детских учреждений входит составной частью в общегосударственные планы развития народного хозяйства и культуры страны.
Ни в одной капиталистической стране такого закона, как наш закон от 8 июля 1944 г., нет и быть не может; буржуазное правительство не планирует и не может планировать число мест в родильных домах, в яслях, детских садах и т. д., ибо там нет и не может быть планового здравоохранения. В большинстве буржуазно-демократических стран (особенно во Франции) «охраной» здоровья детей занимаются главным образом благотворительные организации и только в крайне ограниченном масштабе — муниципальные, государственные органы, страховые компании и т. д.
В капиталистических странах вся работа по охране материнства и младенчества лишена необходимых средств, не имеет ни плана, ни системы.
У нас советская власть как бы прослеживает и охраняет весь путь ребенка, начиная с его внутриутробного состояния: консультации для беременных - родильная помощь - консультации для матери и ребенка - ясли - детсады - детские поликлиники - больницы - санатории - курорты и т. д. От внутриутробного состояния до подросткового возраста - по всему пути ребенка советское здравоохранение заботится о его здоровье. Одно звено соприкасается и перерастает в другое. Единая, продуманная цепь учреждений.
Патронаж на дому, консультация для матерей по вопросам воспитания ребенка и другие аналогичные мероприятия поднимают санитарную культуру, создают стройную систему в деле охраны здоровья подрастающего поколения.
Именно такая постановка всей системы охраны материнства, младенчества и детства в СССР и внимание к этому делу партии и правительства определили те успехи, которым поражаются (а некоторые не верят) буржуазные политики, знакомящиеся с положением дела у нас. Как? Даже в годы небывалой в истории войны, главная тяжесть которой пала на советскую страну, при всем известном вредном влиянии войны именно на лабильный детский возраст, СССР вышел из нее, имея показатели детской смертности, не превышающие уровня довоенного времени. Казалось бы, необъяснимое «чудо»!
А объясняется «чудо» очень просто: у нас советская власть, у нас государственная система здравоохранения. У нас единая, продуманная, стройно построенная система охраны материнства, младенчества и детства. У нас партия и правительство, несмотря на все трудности военного времени, стремились обеспечить нормальные условия для матери и ребенка.
ВРАЧ СОВЕТСКОЙ СТРАНЫ И ВРАЧ КАПИТАЛИСТИЧЕСКОЙ СТРАНЫ
Самым замечательным результатом советской организации здравоохранения является то, что она переделывает самих людей, самих медицинских работников. Это перевоспитание советских медицинских работников, приведшее к созданию нового типа врачей социалистического общества, видно особенно рельефно при сравнении облика советского врача и врача в капиталистических странах.
Конечно, и среди зарубежных врачей есть врачи, которые понимают свои обязанности так, как к этому призывает их гуманная профессия врача. Но что является правилом и что исключением? Это зависит от почвы, на которой произрастают эти явления. Капиталистическая почва - каменистая, неблагоприятная для произрастания гуманных идей. Если в капиталистическом обществе «человек человеку волк», то о каких же гуманных чувствах можно говорить? Это находит свое отражение и в поведении врача. Звериное фашистское общество породило преступников из врачебного мира. Дипломированные убийцы, святотатственно носившие имя представителей самой гуманной профессии, - вот продукт гнилостного распада фашистского общества. Не надо забывать, что французы Гибоно и Ляпуж были провозвестниками фашистских расовых теорий во Франции. Такие же проповедники «расовой теории» были и есть в Англии, в США и во многих других странах. Не надо забывать, что расовые учения в области медицины в настоящее время лишь притаились, то и дело, прорываясь наружу. В «демократических» США находятся «ученые» - медики, которые и теперь «научно обосновывают» варварские мероприятия против негров как против носителей «низшей» расы. Поэтому задача разоблачения и искоренения фашистской идеологии в области медицины является не менее актуальной, чем в других областях научной и практической деятельности.
Понятно, что и вопросы так называемой врачебной этики диаметрально противоположно решаются у нас и в капиталистических странах. Этика советского врача - это этика своей социалистической Родины, это - этика строителя коммунистического общества, это - коммунистическая мораль, это истинно человеческая мораль, стоящая выше классовых противоречий. Вот почему мы не отрываем понятия о врачебной этике от высоких этических принципов гражданина Советского Союза. И если ниже мы говорим о врачебной этике, то для того лишь, чтобы оттенить поведение советского врача, обусловленное особенностями его профессии. Вот почему мы останавливаемся на следующих вопросах: 1) отношение врача к больному, 2) отношение врача к коллективу (обществу) и 3) отношение врачей друг к другу.
Отношение врача к больному построено у нас на диаметрально противоположных моральных основаниях по сравнению с положением в капиталистических странах. Там частная медицинская практика неизбежно создает ненормальные отношения между врачом и пациентом: погоню за гонораром, рекламу и т. д., не говоря уже о таких возмутительных явлениях, как затягивание лечения, в целях выкачивания средств из кармана больного, постановку диагноза «болен» здоровым людям, особенно при диагнозе венерических заболеваний, и т. д. Нет и не может быть таких отношений при организации государственной бесплатной помощи населению. Наоборот, даже личный, профессиональный интерес врача у нас - поскорее вылечить больного. А для этого врачу даются все средства и возможности. Вот почему едва ли в какой другой стране врачи и вообще медицинские работники проявили столько любви и самопожертвования в минувшую войну на фронте и в тылу, как в нашей стране. Истинно гуманное понимание обязанностей врача, его долга в отношении населения возможно только тогда, когда между врачом и пациентом не залегают корыстные соображения.
Такая же разница и в отношениях врача к коллективу. Почему в капиталистических странах (ни в одной) нет точного учета венерических заболеваний? Потому что врачи скрывают эти заболевания. А почему они делают это? Потому что за неразглашение тайны получают от пациента усиленный гонорар. Венерология - самая прибыльная для врачей капиталистических стран из всех врачебных специальностей. Вот почему именно в этой области там расцветают наиболее отвратительные явления. Частнопрактикующий врач знает больного, а не общество. Он лечит больных, получает гонорар, и этим ограничиваются его интересы.
Известно, что корпорация практикующих врачей была главным противником введения государственного социалистического страхования от болезней.
Диаметрально противоположно положение у нас. Врач - служащий Советского государства, слуга народа. Он для этой службы обеспечивается государством и материально, и морально - возможностью так лечить больного, как этого требует современная медицинская наука. К его услугам консультации опытных товарищей, возможность помещения больного в квалифицированное лечебное заведение для исследования и лечения и т. д.
Больше того, врач в Советском государстве не только лечащий врач, но и одновременно организатор здравоохранения. Мы уже не говорим о врачах - организаторах здравоохранения по призванию и специальности, о санитарных врачах, эпидемиологах, о работниках охраны материнства и младенчества и т. д. Но и простой лечащий врач в СССР - организатор здравоохранения в своей области. Врач больничный, естественно, заботится о лучшей постановке дела в больнице, - ведь это же его прямой интерес! Ибо он - государственный служащий, постоянный работник этой больницы, а не гастролер в ней, как это бывает в капиталистических странах, где к тому же не столько медицинские, сколько коммерческие интересы являются лейтмотивом деятельности платного лечебного заведения.
Каждый добросовестный советский врач вкладывает свои усилия в улучшение постановки здравоохранения в нашей стране. Потому-то так крепнет и растет советское здравоохранение, что оно строится руками миллионов советских медицинских работников и советской общественности. Советский врач - государственный служащий - видит перед собой интересы коллектива, общества. Вопросы так называемого сохранения врачебной тайны, над которыми столько лет ломали себе головы буржуазные медики и юристы, столько исписали бумаги, - для советского врача решаются просто: интересы, коллектива выше интересов отдельного лица.
Врач обязан хранить тайну, доверенную ему пациентом, иначе подрывается нормальная связь с больным, подрывается доверие больного к врачу. Но если сохранение тайны грозит интересам окружающих, коллектива, врач не должен связывать себя тайной. Если врач констатировал заразное заболевание, грозящее окружающим, он, по нашим законам, обязан немедленно сделать об этом сообщение руководящей инстанции и в нужных случаях изолировать больного.
Вопросы сохранения врачебной тайны теряют, впрочем, в СССР ту остроту, которую они имеют в капиталистических странах: по мере роста сознательности и культурности населения у самих больных уменьшается желание «сохранить тайну» во вред другим. Больные заразными болезнями в СССР сами не желают держать заболевание в секрете, раз это заболевание благодаря тайне угрожает здоровью окружающих и родственников. Они сами просят, чтобы их отправили в лечебные заведения во избежание распространения инфекции.
Советский врач - общественный работник. Таким делает его не только наша система медицинского образования, но и самая работа. Рядовой советский врач в массе своей на несколько голов выше в медицинском отношении и по политической сознательности врача любой капиталистической страны.
И, наконец, отношения врачей между собой. Эти отношения в условиях частной медицинской практики лучше всего определяет латинская пословица: homo homini lupus est, medicus medico lupissimus. Борьба за клиентуру, подсиживание друг друга, саморекламирование - неизбежный результат системы частной медицинской практики.
Ничего этого нет и не может быть у нас, ибо хотя частная медицинская практика у нас не запрещена, но в общей системе медицинской помощи она не играет почти никакой роли.
ОХРАНА ТРУДА РАБОЧИХ НА ПРЕДПРИЯТИЯХ
Наиболее концентрированным примером того, как вся советская социалистическая система имеет в виду охрану здоровья трудящихся, может служить организация охраны здоровья рабочих на промышленных предприятиях.
Первым декретом, изданным после победы Великой Октябрьской социалистической революции, был декрет от 11/XI (29/Х) 1917 г. о 8-часовом рабочем дне (а для вредных работ - значительно сокращенный рабочий день). Этим устранялась основная и притом наиболее распространенная вредность фабрично-заводского труда - чрезмерная продолжительность его. Физиологическое обоснование требования 8-часового рабочего дня дал еще И. М. Сеченов. Что сделало возможным издание законодательного акта, разрешившего вопрос об охране труда на глубоко научных, физиологических обоснованиях? На этот вопрос мы должны ответить - освобождение груда от ига капитализма в стране победившего социализма.
Выступая 2/Х 1920 г. на III Всероссийском съезде Российского коммунистического союза молодежи, В. И. Ленин говорил: «Мы должны всякий труд, как бы он ни был грязен и труден, построить так, чтобы каждый рабочий и крестьянин смотрел на себя так: я - часть великой армии свободного труда и сумею сам построить свою жизнь без помещиков и капиталистов, сумею установить коммунистический порядок.
Надо, чтобы Коммунистический союз молодежи воспитывал всех с молодых лет в сознательном и дисциплинированном труде».
Освобождение труда привело в условиях социалистического строя и к изменению его производительности.
Мы, - говорил И. В. Сталин, - страна самой концентрированной промышленности. Это значит, что мы можем строить нашу промышленность на основе самой лучшей техники и обеспечивать благодаря этому невиданную производительность труда, невиданный темп накопления».
В социалистическом обществе изменился, как мы видим, резким образом взгляд на труд; рабочий и крестьянин - свободные строители коммунизма; они не являются, как в капиталистических странах, придатками машин, они их хозяева. Освобождение труда, превращение его «в дело чести, в дело славы, в дело доблести и геройства» сделало возможным и необходимым создание новых форм охраны социалистического труда. Вот почему уже в первые годы после Октября был разработан кодекс законов о труде - законодательный акт, равного которому нет и поныне ни в одной капиталистической стране.
В кодексе были предусмотрены кроме продолжительности рабочего дня, еженедельные перерывы в работе, а также отдых в революционные праздники, ежегодные очередные отпуска, специальные мероприятия по охране труда женщин: запрещение использовать труд женщин на тяжелых и вредных работах, отпуска по беременности и родам, перерывы в работе для кормления грудных детей и т. п. Специальное законодательство о труде несовершеннолетних предусматривает недопущение на работу на предприятии подростков моложе 14 лет и льготы подросткам 14 -16 лет. В ремесленных училищах, в школах фабрично-заводского ученичества установлен такой режим труда и отдыха, который вполне обеспечивает сочетание труда с укреплением здоровья подростков. О социальном страховании рабочих и работниц мы уже говорили.
Так, законодательство, точнее - вся система советской власти, стоит на страже охраны труда рабочих.
На этой основе и органы здравоохранения развертывают свою работу по охране здоровья рабочих.
Как известно, по советским законам, предприятия, в которых занято менее 1 000 рабочих, должны иметь здравпункты, возглавляемые средним медицинским персоналом; свыше 1 000 рабочих - пункты, возглавляемые обязательно врачебным персоналом, и, наконец, наиболее крупные предприятия имеют медсанчасти, т. е. комплекс лечебно-профилактических учреждений: здравпункты в цехах, поликлинику, стационар, родильное отделение, детские учреждения и т. д.
Вся эта система медицинских учреждений на предприятиях, от здравпунктов до медсанчасти, ведет работу в основном в двух направлениях: санитарно-эпидемическом и лечебном. В области санитарии работа ведется по четырем обычным разделам санитарной деятельности: по линии коммунальной санитарии - наблюдение за чистотой, за доброкачественностью питьевой воды, за санитарно-техническими установками и т. п., по линии пищевой гигиены - санитарный контроль за столовыми, пищевыми предприятиями, санитарный надзор за местами продажи пищевых продуктов и т. д.; по линии промышленной гигиены, надзор за санитарным состоянием предприятий - предупреждение несчастных случаев, наблюдение за снабжением проз- и спецодеждой, надзор за исправностью предохранительных приспособлений и т. д., наконец, по линии школьной - надзор за санитарным состоянием и санитарным режимом, в детских учреждениях. По линии лечебной здравпункты оказывают первую помощь при несчастных случаях и. заболеваниях, направляют, если нужно, в соответствующие лечебные заведения для дальнейшего лечения, отбирают нуждающихся в курортном лечении и т. д. Медсанчасти оказывают и систематическую лечебную помощь по основным специальностям.
Насколько дифференцированно и тщательно поставлено наблюдение за здоровьем рабочих на предприятиях, показывает забота о так называемых часто и длительно болеющих. Среди рабочих всегда имеется небольшая прослойка таких, которые по состоянию своего здоровья вынуждены часто обращаться за лечебной помощью. Такие рабочие здравпунктами и медсанчастями берутся на особый учет, на них заводится специальная картотека, каждый больной тщательно обследуется на предмет глубокого изучения сущности его заболевания и дифференцированно принимаются меры по лечению его. В одних случаях достаточно перевести такого рабочего на другую, менее для него вредную работу; в других случаях достаточен небольшой отдых, иногда отпуск к родным в деревню; в третьих - назначается диэтетическое питание; в четвертых - больной направляется на соответствующее квалифицированное лечение, - в больницу, санаторий, на курорт и т. д. Так дифференцированно устраняются причины частых и длительных заболеваний рабочих, и такие рабочие обычно быстро возвращаются к нормальному труду.
Замечательными учреждениями при предприятиях являются так называемые ночные санатории. Эти учреждения справедливо вызывают удивление и восхищение посетителей-иностранцев, ибо ночные санатории являются детищем именно советской медицины. Смысл этих учреждений состоит в том, чтобы рабочему в известных случаях состояния его здоровья (например, в самых начальных стадиях заболевания туберкулезом, поправляющемуся после операции или после "тяжелой болезни, но еще не вполне выздоровевшему, малокровным, нервным и т. д.) дать возможность одновременно продолжать свою работу и укреплять свое здоровье. Такие рабочие прямо после рабочего дня приходят в ночной санаторий. Там они принимают душ, переодеваются, получают усиленное питание, отдыхают, проводят ночь в благоприятных гигиенических условиях, утром получают добавочное питание и уходят на работу. Только в советской стране, где так внимательно относятся к здоровью рабочих и где профилактика теснейшим образом связана с лечением, могли возникнуть такие учреждения, как ночные санатории для рабочих.
Вся работа учреждений здравоохранения на предприятиях проводится совместно с государственными и общественными организациями: с администрацией предприятий, с государственными органами техники безопасности, с профессиональными, страховыми, партийными, комсомольскими организациями.
Ежегодно составляется комплексный план проведения оздоровительных мероприятий по линии санитарно-технических усовершенствований и по улучшению лечебно-профилактической работы. Комплексные планы подписываются директором предприятия, представителем профсоюзной организации и врачом. Точное разграничение функций и ответственности каждой организации служит гарантией выполнения плана.
Таковы основные принципы организации охраны здоровья рабочего на производстве.
ЗДРАВООХРАНЕНИЕ В НАЦИОНАЛЬНЫХ ОБЛАСТЯХ СССР
Статья 123 Советской конституции гласит: «Равноправие граждан СССР, независимо от их национальности и расы, во всех областях хозяйственной, государственной, культурной и общественно-политической жизни является непреложным законом
Какое бы то ни было прямое или косвенное ограничение прав или, наоборот, установление прямых или косвенных преимуществ граждан, в зависимости от их расовой и национальной принадлежности, равно как всякая проповедь расовой или национальной исключительности, или ненависти и пренебрежения - караются законом».
Эта национальная политика находит свое яркое отражение и в области здравоохранения.
Принципиальное отличие советской национальной политики от буржуазной резко вырисовывается во всех областях жизни, в том числе и в области постановки дела медицинского обслуживания населения.
Как уже отмечалось выше, медицинское обслуживание трудящихся масс во всех капиталистических странах находится в крайне неудовлетворительном состоянии. В отношении трудящихся масс своей национальности господствующие классы вынуждены в силу своих собственных классовых интересов (сохранение рабочей силы, опасность эпидемических заболеваний для самой буржуазии и т. д.) проводить те или иные «здравоохранительные мероприятия. В отношении же национальных меньшинств и в особенности населения колоний, где указанные причины для буржуазии господствующих наций не имеют такого значения, санитарно-медицинское обслуживание населения или вовсе отсутствует, или имеет крайне ничтожные размеры.
Тяжелое санитарное состояние колониальных стран общеизвестно. Достаточно вспомнить о том, что по признанию Раджани Канта Диаса (цитировано по книге Б. Я. Смулевича «Буржуазные теории народонаселения») в Индии в период с 1901 до 1921 г. число умерших от чумы составило 9,5 млн. человек. Несмотря на огромные природные богатства Индии, Р. Диас должен признать и тот факт, что «большинство народов в Индии живет постоянно на грани голодной смерти», что «количество пищи, потребляемой индийскими массами, намного меньше пищи арестанта», что нищета населения и развитие заболеваний среди него объясняются низким развитием производительных сил и что «потеря политической самостоятельности» Индии привела к «моральному и интеллектуальному ухудшению состояния народа».
Картина, очерченная Диасом в Индии, остается неизменной и до самого последнего времени. В 1933 г. умерло от холеры в Британской Индии 68 318 человек, в 1934 г. - 199 768, в 1935 г. - 217 162, в 1936 г. - 159 712 человек.
Такая же картина и в других колониях капиталистических государств: в голландской колонии Ява и Мадура за 5 лет (1931 -1935 г.) в среднем умирало от чумы около 12 500 человек в год, в Индокитае (французская колония) ежегодно заболевало оспой 3 000 человек, умирало от этой болезни около 1 000 человек. Чума не переводится в Алжире, Мадагаскаре, Марокко, Конго, Тунисе, т. е. почти во всех колониях буржуазных государств в Африке.
Смертность в Англии в 1936 г. составляла 12,3 на 1 000 человек населения, а в Британской Индии 22,6. Смертность в Лондоне на 1 000 человек была в 1935 г. 11,4, а в Калькутте - 28,5, Мадрасе- 36 и т. д.
Детская смертность в ряде районов экваториальной Африки перед войной поднималась до чудовищной цифры - 63,5%, больше половины ребят умирало на первом году жизни. В северных штатах США детская смертность у белых была 6,8%, а у цветных - 12,3 %.
Таково санитарное состояние населения в колониях капиталистических государств и состояние здравоохранения «низших рас» в капиталистических странах. В основном оно объясняется чудовищной эксплуатацией колониальных рабов; но значительную роль играет, также почти полное отсутствие какой бы то ни было государственной медицинской помощи населению этих колоний.
Тяжелая картина наблюдалась и в царской России в отношении национальных окраин. Медицинская помощь коренному населению этих областей почти не оказывалась, существовала она только в крупных городах.
Советской власти приходилось начать строительство советской медицины в национальных районах почти на пустой месте. Партия большевиков и советское правительство в целях ликвидации хозяйственного и культурного неравенства между народами советской страны приняли все меры для более быстрого развития производительных сил, культурного строительства и роста медицинского обслуживания населения национальных республик и областей.
Темпы развития здравоохранения, так же как и развития промышленности и строительства культурных учреждений в национальных республиках и областях, значительно превышали темпы развития здравоохранения в центральных областях и во всем Союзе: за 25 лет советской власти (с 1917 по 1941 г.) в городах СССР в среднем больничная сеть увеличилась в 5 раз, а в Таджикской ССР - в 75,4 раза, в Киргизской ССР - в 29,5 раза, в Туркменской ССР - в 25 раз, в Армянской ССР - в 25,2 раза и т. д. Пропускная способность учреждений внебольничной помощи с 1913 по 1941 г. увеличилась по СССР в 11,7 раза, в Узбекской ССР - в 14 раз, в Таджикской ССР - в 18 раз, в Киргизской ССР - в 26 раз, в Армянской ССР - в 15 раз и т. д.
Особенно поучителен рост учреждений по охране здоровья матери и младенца - детских и женских консультаций. В Азербайджанской ССР в 1913 г. - 0, в 1941 г. = 69, в Грузинской ССР соответственно - 0 и 12,6, в Армянской ССР - О и 30; в Узбекской - 0 и 84; в Таджикской - 0 и 23; в Киргизской - 0 и 21, в Карело-Финской ССР - 0 и 14 и т. д.
Такая же картина и в других областях здравоохранения.
В результате состояние здоровья и физическое развитие населения национальных республик и областей быстро улучшается, причем темпы сдвигов в физическом развитии там значительно выше, чем в центральных областях Союза.
В национальных областях подготовляются свои национальные медицинские кадры. Во всех союзных республиках (кроме Карело-Финской) созданы высшие медицинские учебные заведения. Быстро растет санитарная культура населения, и исчезают вредные для здоровья пережитки и обычаи темного прошлого. Так проводит советское здравоохранение ленинско-сталинскую национальную политику; так превращает оно отсталые в санитарном отношении области в передовые.
Подъем материального и культурного уровня населения национальных районов во всех областях социалистического строительства привел к тому, что в области санитарно-медицинского обслуживания населения эти районы далеко обогнали многие «цивилизованные» страны Европы и Америки.
СССР - единственная страна в мире, которая на началах полного равноправия разрешила так называемый национальный вопрос. Принципы советской национальной политики составляют неотъемлемую часть теории и практики советского здравоохранения.
Принята Международной конференцией по первичной медико-санитарной помощи, Алма-Ата, 12 сентября 1978 года
Международная конференция по первичной медико-санитарной помощи двенадцатого дня сентября месяца одна тысяча девятьсот семьдесят восьмого года, указывая на необходимость незамедлительных мер со стороны всех правительств, всех работников в сфере здравоохранения и развития и всей мировой общественности в целях охраны и укрепления здоровья всех народов мира, принимает следующую Декларацию:
Конференция вновь решительно подтверждает, что здоровье, будучи состоянием полного физического, духовного и социального благополучия, а не только отсутствием болезней или физических дефектов, является основным правом человека, и что достижение возможно высшего уровня здоровья составляет важнейшую всемирную социальную задачу, для выполнения которой необходимы совместные усилия многих социальных и экономических секторов общества в дополнение к сектору здравоохранения.
Существующее огромное неравенство в уровне здоровья людей, особенно между развитыми и развивающимися странами, а также в самих странах, является политически, социально и экономически неприемлемым и поэтому составляет предмет общей заботы для всех стран.
Экономическое и социальное развитие на основе Нового международного экономического порядка является важнейшим условием для достижения всеми людьми наивысшего уровня здоровья и сокращения разрыва в состоянии здоровья людей в развитых и развивающихся странах. Охрана и укрепление здоровья народа является существенной частью неуклонного экономического и социального развития, способствует повышению качества жизни и служит всеобщему миру.
Люди имеют право и обязанность участвовать на индивидуальной и коллективной основе в планировании и осуществлении их медико-санитарного обслуживания.
Правительства несут ответственность за здоровье своих народов, которое может быть обеспечено лишь путем осуществления соответствующих медико-санитарных и социальных мероприятий. Одной из основных социальных задач правительств, международных организаций и всей мировой общественности в предстоящие десятилетия должно быть достижение всеми народами мира к 2000 г. такого уровня здоровья, который позволит им вести продуктивный в социальном и экономическом плане образ жизни. Первичная медико-санитарная помощь является основным инструментом в решении данной задачи, составляющей часть развития в духе социальной справедливости.
Первичная медико-санитарная помощь составляет важную часть медико-санитарного обеспечения и базируется на практических научно обоснованных и социально приемлемых методах и технологии, которые должны быть повсеместно доступны как отдельным лицам, так и семьям в общине при их всестороннем участии в этой работе и при таких затратах, которые община и страна в целом могут позволить на каждом этапе своего развития в духе самостоятельности и самоопределения. Она составляет неотъемлемую часть как национальной системы здравоохранения, осуществляя ее главную функцию и являясь ее центральным звеном, так и всеобщего социально-экономического развития общества. Она является первым уровнем контакта отдельных лиц, семьи и общины с национальной системой здравоохранения, максимально приближает медико-санитарную помощь к месту жительства и работы людей и представляет собой первый этап непрерывного процесса охраны здоровья народа.
Первичная медико-санитарная помощь:
1. отражает и развивается в соответствии с экономическими условиями и характерными социально-культурными и политическими чертами страны и ее общин, развивается и базируется на применении соответствующих результатов социальных, медико-биологических и организационных научных исследований медико-санитарных служб, а также опыта общественного здравоохранения;
2. нацелена на решение основных медико-санитарных проблем в общине и обеспечивает соответственно службы оздоровления, профилактики, лечения и реабилитации;
3. включает, как минимум: просвещение по наиболее важным проблемам здравоохранения и методам их предупреждения и разрешения, содействие обеспечению рационального питания, доброкачественного водоснабжения и проведению основных санитарных мер; охрану здоровья матери и ребенка, в том числе планирование семьи; иммунизацию против основных инфекционных заболеваний; профилактику эндемических в данном районе болезней и борьбу с ними; соответствующее лечение распространенных заболеваний и травм; и обеспечение основными лекарственными средствами;
4. охватывает помимо здравоохранения все другие смежные секторы и аспекты развития на национальном и oбщиннoм уровне и, в частности, сельское хозяйство, животноводство обеспечение продовольствием, промышленность, образование, жилищное строительство, общественные работы и средства связи; и требует координации деятельности всех этих секторов;
5. требует максимальной самообеспеченности общины и отдельных лиц, способствует этому, обеспечивая их участие в планировании, организации, осуществлении и контроле за медико-санитарной помощью при наиболее полном использовании местных, национальных и других имеющихся ресурсов для этого развивает путем соответствующего просвещения навыки участия населения в этой работе;
6. должна поддерживаться интегрированными, функциональными и взаимосвязанными системами консультативной помощи, направленными на прогрессивное улучшение всеобъемлющего медико-санитарного обеспечения всех людей с уделением первоочередного внимания наиболее нуждающимся группам населения;
7. опирается на местном и более высоких уровнях на работников здравоохранения, включая, где это возможно, врачей, медсестер, акушерок, вспомогательный персонал и общественных работников, а также при необходимости на традиционных лекарей, соответственно подготовленных с социальной и профессиональной точек зрения для работы в составе бригады здравоохранения и для удовлетворения медико-санитарных нужд населения.
Все правительства должны разрабатывать национальную политику, стратегии и планы действий для организации развития первичной медико-санитарной помощи как части всеобъемлющей национальной системы здравоохранения и при координации с другими секторами. Для этого необходимо проявлять политическую решимость, мобилизовать ресурсы страны в интересах национального развития и рационально использовать имеющиеся внешние ресурсы.
Все страны должны сотрудничать в духе взаимопонимания с тем, чтобы обеспечить первичную медико-санитарную помощь всем людям, поскольку достижение здоровья народом каждой страны непосредственно касается и способствует благополучию любой другой страны. В этой связи совместный доклад ВОЗ/ЮНИСЕФ по первичной медико-санитарной помощи представляет собой прочную основу для дальнейшего развития и осуществления первичной медико-санитарной помощи во всем мире.
Приемлемый уровень здоровья может быть достигнут для народов всего мира к 2000 г. при более полном и эффективном использовании мировых ресурсов, значительная часть которых ныне расходуется на вооружения и военные конфликты. Подлинная политика независимости, мира, международной разрядки и разоружения может и должна содействовать высвобождению дополнительных ресурсов для использования в мирных целях и, в частности, на ускорение социально-экономического развития, существенный элемент которого составляет первичная медико-санитарная помощь.
* * *
Международная конференция по первичной медико-санитарной помощи призывает к неотложным и эффективным международным и национальным действиям в целях развития и осуществления первичной медико-санитарной помощи во всем мире и особенно в развивающихся странах в духе технического сотрудничества и в соответствии с Новым международным экономическим порядком. Конференция призывает правительства, ВОЗ и ЮНИСЕФ, и другие международные организации, а также учреждения, осуществляющие сотрудничество на многосторонней и двусторонней основе, неправительственные организации, финансирующие агентства, всех работников здравоохранения и всю мировую общественность поддерживать национальные и международные обязательства в области первичной медико-санитарной помощи и оказывать ей все большую техническую и финансовую поддержку, особенно в развивающихся странах. Конференция обращается с призывом ко всем вышеперечисленным организациям сотрудничать в деле организации, развития и обеспечения первичной медико-санитарной помощи, действуя в соответствии с духом и положениями настоящей Декларации.